 |
|
Этиология и патогенез
Парапроктит
Острый парапроктит (paraproctitis) - гнойное воспаление околопрямокишечной клетчатки.

Рис. 110.Вскрытие гнойника (при параколите) и абсцесса в области подвздошной мышцы. а - вскрытие гнойника при параколите: 1 - линии разреза, 2 - вскрытие гнойника; б - вскрытие гнойника в области подвздошной мышцы: 1 - используемые разрезы, 2 - вскрытие гнойника.
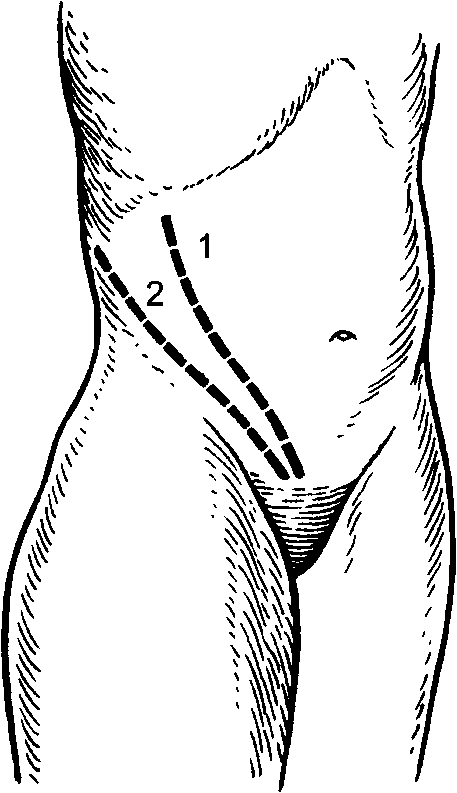
Рис. 111.Разрезы для вскрытия забрюшинных флегмон: 1 - разрез по Пирогову; 2 - разрез по Шевкуненко.
Этиология и патогенез
Возбудителями парапроктита чаще являются кишечная палочка, золотистый и белый стафилококки, анаэробы и др. Как правило, определяется смешанная микрофлора.
Внедрению микроорганизмов в параректальную клетчатку способствуют трещины заднего прохода, воспаление геморроидальных узлов, повреждение слизистой оболочки прямой кишки и заднепроходного канала, воспаление крипт, промежностные гематомы, расчёсы покровов заднего прохода и др. Флегмоны околокишечной клетчатки возможны как осложнение огнестрельных ранений, а также распадающейся опухоли. Воспалительный процесс отличается выраженным отёком и гнойной инфильтрацией рыхлой соединительной ткани. Гнилостная инфекция, распространяясь по околопрямокишечной клетчатке либо по лимфатическим путям на клетчатку таза, часто вызывает некроз - распад тканей без формирования гнойников (гнилостно-некротический парапроктит). Различают пять форм ограниченных параректальных гнойников: подкожный, ишиоректальный, подслизистый, пельвиоректальный и ретроректальный (рис. 112).
Подкожный парапроктитлокализуется под кожей около заднепроходного отверстия. Больные ощущают резкую боль в области заднепроходного канала, особенно при дефекации. Повышается температура тела. Отчётливо определяется болезненная припухлость, кожа над ней гиперемирована. При абсцедировании можно определить симптом флюктуации.

Рис. 112.Расположение гнойников при остром парапроктите. Поперечный (а) и сагиттальный (б) срезы. 1 - подкожный; 2 - ишиоректальный; 3 - пельвиоректальный; 4 - подслизистый; 5 - ретроректальный.
Ишиоректальный парапроктитпротекает с тяжёлыми общими явлениями. Процесс, захватывая глубокие слои клетчатки седалищно-прямокишечных впадин, распространяется позади прямой кишки на другую сторону до предстательной железы и, идя кверху, захватывает тазовую клетчатку. Больные отмечают пульсирующую боль в области прямой кишки, высокую температуру тела, иногда озноб.
Отёк, гиперемия кожных покровов при общей интоксикации облегчают диагностику у больных с этой формой парапроктита. Однако в начальной стадии заболевания, когда отсутствуют внешние его признаки, необходимо произвести бимануальное исследование, вводя палец одной руки в прямую кишку и помещая палец другой руки на припухлость снаружи. При этом можно определить болезненный инфильтрат.
Подслизистый парапроктитлокализуется в подслизистом слое прямой кишки выше заднепроходных столбов. При пальцевом исследовании можно определить отёчность и болезненность в области заднепроходного отверстия. В отличие от подкожных абсцессов боль при подслизистой форме парапроктита менее интенсивная.
Пельвиоректальный парапроктит- редкая, но самая тяжёлая форма околопрямокишечных гнойников. Абсцесс формируется выше тазового дна, но может быть расположен также низко, спереди, сзади, по бокам прямой кишки. Заболевание в начальной стадии характеризуется отсутствием каких-либо наружных признаков воспаления в области заднего прохода, ишиоректальных впадин. В дальнейшем воспалительный процесс, перфорируя мышцу, поднимающую задний проход, спускается книзу между сухожильной дугой и запирательной фасцией в клетчатку седалищно-прямокишечной впадины, при этом здесь возникает гнойник с характерными клиническими признаками ишиоректального абсцесса.
Если пельвиоректальные абсцессы располагаются низко над мышцей, поднимающей задний проход, то при пальцевом исследовании прямой кишки сравнительно рано можно определить выбухание.
Ретроректальный парапроктитобразуется в результате занесения инфекции в лимфатические узлы и отличается от пельвиоректального только тем, что сначала гнойник располагается в клетчатке позади прямой кишки, а затем может также спуститься в ишиоректальную клетчатку и вызвать её флегмонозное воспаление.
Лечение
В самой начальной стадии заболевания при наличии небольшого инфильтрата в перианальной области применяют консервативные ме-

Рис. 113.Разрезы, применяемые при остром парапроктите: 1 - пе- рианальный абсцесс; 2 - позадипрямокишечный; 3 - ишиоректальный.

Рис. 114.Хирургические доступы, применяемые при ишиоректальном (1) и пельвиоректальном (2) абсцессах.
тоды лечения: сидячие тёплые ванны с раствором перманганата калия, поясничную прокаиновую блокаду, грелки, УВЧ-терапию и др. Все тепловые процедуры сочетают с антибиотикотерапией.
Оперативное лечение острого парапроктита включает раннее экстренное хирургическое вмешательство путём вскрытия гнойника с удалением гноя и некротизированных тканей, обследование полости гнойника пальцем, разделение перемычек и дренирование полости.
Применяют радиальный, полулунный, крестообразный разрезы, наиболее удобные из них - полулунный и радиальный (рис. 113, 114). Они обеспечивают зияние раны и отток гнойного экссудата, а также менее травматичны. Необходим строгий постельный режим. При рефлекторной задержке мочи больным кладут грелку на область мочевого пузыря или внутривенно вводят 5-10 мл 40% раствора метенамина.
При гнилостно-некротическом парапроктите во время операции производят полное иссечение омертвевшей клетчатки в пределах здоровых тканей, а также выполняют два-три дополнительных разреза кожи и подкожной клетчатки для дренирования.