 |
|
Помощь при лихорадке
Термометрия
У здорового человека температура тела, колеблясь в течение суток в очень небольших пределах, не превышает 370С. Постоянство температуры тела зависит от процессов теплопродукции и теплоотдачи в организме.
Равновесие между теплообразованием и теплоотдачей устанавливается и поддерживается в результате теплорегуляционного процесса, в котором регулируется образование и выделение тепла организмом.
Теплообразование– в основном химический процесс, источником которого служат процессы окисления, т.е сгорания углеводов, жиров и отчасти белков во всех клетках и тканях организма, в первую очередь в скелетных мышцах.
Нарушение механизма теплопродукции в результате действия различных внешних или внутренних причин может привести к снижению или (чаще) повышению температуры тела.
Теплоотдача – в основном физический процесс, при котором в спокойном состоянии с поверхности тела излучается около 80 % образовавшегося в нем тепла, за счет испарения воды при дыхании и потоотделении – около 20%, с мочой и калом – около 1,5%.
Физиологические колебания температуры тела. В норме температура у детей несколько выше, чем у взрослых, так как у детей интенсивнее окислительные процессы, необходимые для роста. У женщин может наблюдаться повышение температуры тела на несколько десятых градуса в менструальный период. Максимальная температура тела человека в течение дня наблюдается во временной период с 17.00 до 21.00, минимальная температура тела – с 3.00 до 6.00. Разница в течение дня не превышает 0,6 0С. На 0,2 – 0,5 0С температура поднимается после физической работы или занятия спортом, после употребления горячего супа, кофе, алкоголя, при умственной работе, в стрессовой ситуации. Можно отметить сезонные колебания температуры тела: в жаркий период она повышается, в холодный – снижается.
Измеряется температура 2 раза в день до приёма пищи: утром в 6-8 часов не ранее, чем через 30 мин после пробуждения; вечером (до ужина) в 16-18 часов; по необходимости чаще.
Средняя температура тела у взрослых измеряется в подмышечной области. Нормальной считается температура тела 36,5-370С, у детей - 37-37,50С, а у стариков – 35,5-36,50С. Температура слизистых оболочек, ротовой полости, влагалища, прямой кишки на 0,5-1,00С выше, чем температура кожи в подмышечной и паховой области.
Угрожающей считается температура выше 390С, опасной 40-410С, критической для жизни 420С.
Лихорадка (febris) – это повышение температуры тела выше 370С, возникающее как активная защитно-приспособительная реакция организма в ответ на разнообразные внешние и внутренние раздражители. Чаще всего таковыми бывают так называемые пирогенные вещества (от греч pyr «огонь, жар» + genes «порождающий, производящий»). Это могут быть микробы и их токсины, сыворотки, вакцины, продукты распада собственных тканей организма при травме, внутренних кровоизлияниях, некрозах, ожогах и т. д.
Лихорадка может быть результатом воздействия бактерий и их токсинов (инфекционная), продуктов белкового распада (при некрозе тканей, переломах костей, гнойных очагах), гормонов и ядов, а также возникать при раздражении теплового центра в результате повреждений и ушибов головного мозга.
При лихорадке нарушаются все виды обмена веществ. Повышение температуры тела на 10С обычно сопровождается увеличением частоты сердечных сокращений на 10 в минуту. Дыхание при лихорадке учащается параллельно повышению частоты сердечных сокращений и температуры тела.
Виды лихорадок определяются рядом факторов:
 1.По высоте температуры лихорадка бывает:
1.По высоте температуры лихорадка бывает:
· субфебрильная – 37 - 380С;
· умеренная (или фебрильная) - 38 - 390С;
· высокая (или пиритическая) – 39-410С;
· чрезмерно высокая (или гиперпиритическая) – выше 410С.
2.По длительности различают лихорадку:
· эфемерную – от нескольких часов до двух дней;
· острую – от 2 до 15 дней;
· подострую – 16-45 дней;
· хроническую – свыше 45 дней.
3.По характеру температурных кривых выделяют следующие типы лихорадки:
· постоянная лихорадка (febris continua) (а) – колебание между утренней и вечерней температурами не превышает 10С (этот тип лихорадки наблюдается при инфекционных заболеваниях – брюшном и сыпном тифе, крупозной пневмонии);
· послабляющая (ремиттирующая) лихорадка (febris remitens) (б) – разница между утренней и вечерней температурами находятся в пределах 1,5 - 2 0С, температура может опускаться ниже 380С, но не достигать нормы; наблюдается при гнойных заболеваниях, очаговом воспалении легких;
· перемежающаяся (интермиттирующая) лихорадка (febris intermittens) (в) – характеризуется внезапным повышением температуры до 390С и выше, а через несколько часов температура падает до нормальных цифр, в отличие от ремиттирующей лихорадки, утренняя температура всегда ниже 370С. Подъем температуры повторяется через каждые 1-2 или 3 дня. Этот тип лихорадки характерен для малярии, пиелонефрита, плеврита, сепсисе;
· истощающая (гектическая) лихорадка (febris hectic) (г) – суточные колебания температуры 3-40С; лихорадка сопровождается ознобами и обильным потоотделением. Наблюдается при сепсисе, тяжелых формах туберкулеза;
·
|
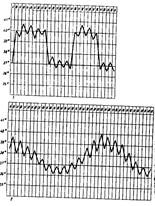 извращенная (обратная) лихорадка (febris inyerse) (д) – отличается тем, что утренняя температура бывает выше вечерней. Встречается при туберкулезе легких, сепсисе, опухолях;
извращенная (обратная) лихорадка (febris inyerse) (д) – отличается тем, что утренняя температура бывает выше вечерней. Встречается при туберкулезе легких, сепсисе, опухолях;
·
|
· возвратная лихорадка (febris recurrens) (ж) высокая лихорадка строго чередуется с периодами нормальной температуры; длящейся несколько дней лихорадочный период начинается и заканчивается внезапно; наблюдается при возвратном тифе;
· волнообразная лихорадка (febris unduiats) (з) –постепенное нарастание температуры изо дня в день до высоких цифр с последующим снижением ее и повторным формированием отдельных волн; встечается при лимфогранулематозе и бруцеллезе.
Помощь при лихорадке
В развитии лихорадки различают три периода:
· первый – период подъема температуры (stadium incremenri);
· второй – период относительного постоянства высокой температуры (stadium fastigium);
· третий – период снижения температуры (stadium decrement).
I период – это период подъема температуры. В этом периоде теплопродукция преобладает над теплоотдачей, которая резко снижается за счет сужения сосудов кожи.
Жалобы пациента в этом периоде: головная боль, ломота в теле, озноб.
Объективно: кожа бледная, холодная на ощупь, имеет вид "гусиной кожи", цианоз губ, сознание не изменено.
 I стадия лихорадки может продолжаться от нескольких часов до нескольких дней.
I стадия лихорадки может продолжаться от нескольких часов до нескольких дней.
Уход в первом периоде лихорадки:
• обеспечить постельный режим и покой;
• укрыть потеплее, можно дополнительно положить грелку к ногам;
• напоить горячим чаем;
• контролировать температуру тела, пульс, частоту дыхательных движений, артериальное давление.
!!! Нельзя забывать, что повышение температуры на 10С дает учащение пульса и дыхания. Частота дыхания более 20 в минуту (для взрослого человека) называется одышкой и является довольно серьезным прогностическим признаком.
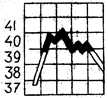 II период – это период относительного постоянства температуры. Сосуды кожи в этом периоде расширяются, поэтому теплоотдача увеличивается и выравнивается с теплопродукцией. Прекращается дальнейшее повышение температуры, и она стабилизируется. Этот период может длиться от нескольких часов до нескольких дней.
II период – это период относительного постоянства температуры. Сосуды кожи в этом периоде расширяются, поэтому теплоотдача увеличивается и выравнивается с теплопродукцией. Прекращается дальнейшее повышение температуры, и она стабилизируется. Этот период может длиться от нескольких часов до нескольких дней.
Жалобы пациента в этом периоде: головная боль, чувство жара, сухость во рту, жажда, сердцебиение.
 Объективно: кожные покровы горячие, лицо гиперемировано, пульс частый, на губах корочки, трещины.
Объективно: кожные покровы горячие, лицо гиперемировано, пульс частый, на губах корочки, трещины.
Осложнение: бред, галлюцинации.
Уход за пациентами во втором периоде лихорадки:
• обеспечить постельный режим и покой;
• теплое одеяло можно заменить легким или простыней;
• витаминизированное прохладное питье (как можно чаще!) – морс, настой шиповника, сок, минеральная вода без газов приблизительно 3 литра в сутки;
• следить за полостью рта (периодически обрабатывать слабым раствором соды, а губы смазывать вазелином или другим жиром);
• при сильной головной боли для предупреждения нарушения сознания на лоб больного положить пузырь со льдом или холодный компресс (можно смочить раствором уксуса из расчета 2 ст. ложки на 0,5 л воды);
• при очень высокой температуре – индивидуальный пост медсестры;
• следить за пульсом, частотой дыхательных движений, артериальным давлением;
• кормить 5–6 раз в сутки высококалорийной и легкоусвояемой пищей в жидком и полужидком виде;
• ограничить в рационе поваренную соль, что приведет к усилению диуреза, и будет способствовать вместе с обильным витаминизированным питьем удалению из организма токсических веществ, которые всасываются в кровь во время лихорадки;
• осуществлять уход за кожей и проводить мероприятия по профилактике пролежней;
• осуществлять контроль за стулом и диурезом;
• все физиологические отправления пациент с тяжелой лихорадкой должен осуществлять в постели.
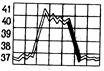 !!! При учащении пульса, дыхания, падении артериального давления, т.е. при ухудшении состояния пациента, следует немедленно обратиться за врачебной помощью!!!.
!!! При учащении пульса, дыхания, падении артериального давления, т.е. при ухудшении состояния пациента, следует немедленно обратиться за врачебной помощью!!!.
III период – период снижения температуры. В этом периоде теплопродукция уменьшается по сравнению с теплоотдачей. Снижение температуры может протекать по разному. В большинстве случаев температура падает литически – постепенно, что сопровождается появлением небольшой испарины на коже, слабостью и не требует значительного ухода. При критическом снижении – температура быстро падает с высоких цифр до низких (например с 40 до 360С), в течение нескольких часов, возможно развитие осложнения – коллапса.
Жалобы пациента в этом периоде: слабость, головокружение, потемнение в глазах, тошнота.
 Объективно: сознание спутано, кожа бледная, холодная на ощупь, липкий пот, цианоз губ, пульс частый, нитевидный, артериальное давление снижено.
Объективно: сознание спутано, кожа бледная, холодная на ощупь, липкий пот, цианоз губ, пульс частый, нитевидный, артериальное давление снижено.
Помощь и уход при критическом снижении температуры:
· срочно сообщить врачу;
· убрать из-под головы подушку, приподнять ножной конец кровати на 30-40 см;
· обложить пациента теплыми грелками. Укрыть, дать крепкий сладкий чай;
· контролировать пульс, артериальное давление, температуру, частоту дыхательных движений;
· приготовить к приходу врача укладку для оказания неотложной помощи при острой сосудистой недостаточности;
· после выведения пациента из данного состояния вытереть его насухо, снять влажное нательное и постельное белье, Дать горячий сладкий чай;
· контролировать назначенный врачом режим двигательной активности пациента;
· создать пациенту условия для продолжительного глубокого сна. Как правило, после падения температуры пациент засыпает быстро, и будить его для кормления других манипуляций не стоит.