 |
|
Травматичні ураження слизової оболонки порожнини рота
Травматичні ураження СОПР виникають внаслідок дії на неї різних місцевих чинників (механічних, фізичних, хімічних), якщо інтенсивність їх впливу перевершує фізіологічний запас міцності CO.
МЕХАНІЧНА ТРАВМА
Механічна травма може бути гострою або хронічною.
Гостра механічна травма (trauma mechanicum acutum) CO виникає випадково при прикушуванні, ударі чи пораненні різними предметами. Найчастіше ушкоджується CO язика, губ та щік по лінії змикання зубів. При цьому спочатку з'являється біль, а на місці травми може утворитися гематома, екскоріація, ерозія або виразка. Часто їх розміри, форма і локалізація на CO збігаються з такими травмуючого агента (мал. 31).
Гематоми і поверхневі ушкодження (екскоріація, ерозії) відносно швидко (за 1—3 доби) зникають.
Лікування. При гострих травматичних ушкодженнях СОПР, якщо травмуючий чинник походить з порожнини рота, треба оглянути зубні ряди і з метою профілактики хронічної травми провести лікування карієсу та його ускладнень, відновивши анатомічну форму коронки ураженого зуба чи просто зішліфувавши його гострий край.
| Мал. 31. Гематома (а), ерозія (о) на слизовій оболонці верхньої губи при гострій механічній травмі |


Неглибокі ураження CO досить обробити антисептичними засобами (фурацилін, етоній, перекис водню та ін.) та призначити полоскання ротової порожнини штучним лізоцимом, розчином калію перманганату, напаром листків шавлії, цитралем, а за наявності ерозій — додати аплікації з кератопластичними засобами (сік каланхое, ектерицид, олійний розчин ретинолу та ін.).
| Мал. 32. Гіперемія і набряк ясен при хронічній механічній травмі |

При глибоких травматичних виразках, якщо вони ще не ускладнені вторинною інфекцією, після їх оброблення накладають шви. Якщо ж виразки уже покриті нальотом, мають інфільтрат, то перебіг їх затягується. В такому разі для лікування застосовують протеолітичні ферменти у поєднанні з антисептичними засобами або антибіотиками, а з появою чистих грануляцій — препарати, що поліпшують репаративні властивості тканин (метацил, піримідант, солкосерил та кератопластичні засоби).
Хронічна механічна травма (trauma mechanicum chronicum) CO трапляється досить часто. Вона буває спричинена гострими краями зубів при ураженні їх карієсом чи патологічною стертістю, відсутністю зубів та порушенням прикусу, неякісне виготовленими протезами, ортодонтичними апаратами, зубним каменем, поганими звичками тощо.
На дію цих факторів СОПР може відреагувати зміною кольору (гіперемія — катаральне запалення), порушенням цілісності (ерозії, виразки), проліферативними явищами і розростаннями (гіпертрофія ясенних сосочків, папіломатоз), посиленим зроговінням (лейкоплакія) або їх комбінаціями (мал. 32, 33, 34). Такі порушення можуть інколи не турбувати хворих, але більшість із них скаржаться на відчуття дискомфорту й болю, припухлість, часте прикушування чи наявність задавненої виразки.
При хронічній механічній травмі спочатку виникають застійна гіперемія, набряк, на місці яких може з'явитися ерозія, а потім і виразка, яку називають декубітальною. Локалізується така виразка в основному на язиці та на губах і щоках по лінії змикання зубів, а також у межах протезного поля. Як правило, вона поодинока, болюча, оточена запальним
| Мал. 33 і слизо-в обо альвеола ого ,ю (а), ви-pj ,і елі: .ої оболонки нижньої губи (б) при хронічній механічній травмі |


інфільтратом; дно її вкрите фібринозним нальотом (мал. 35). Регіонарні лімфатичні вузли збільшені, болючі при пальпації. При тривалому перебігу краї виразки і її основа ущільнюються, можлива малігнізація.
Серед чинників, які можуть викликати подразнення і ушкодження СОПР, слід виділити протези. Пластинковий протез
| Мал. 34. Гіпертрофія ясенного краю при хронічній механічній травмі металевою коронкою (а), підвищене зроговіння слизової оболонки нижньої губи при хронічній механічній травмі (б) |


передає жувальний тиск на CO, затримує самоочищення порожнини рота, що призводить до порушення сталої рівноваги між різними видами мікроорганізмів, змінює аналізаторну функцію рецепторів CO. Ці зміни нерідко є пусковим моментом Для розвитку патології CO та нейростоматологічних захворювань або загострень хронічних вогнищ, що перебували в стадії
б*
| Мал. 35 Декубітальна виразка на слизовій оболонці бічної поверхні язика |
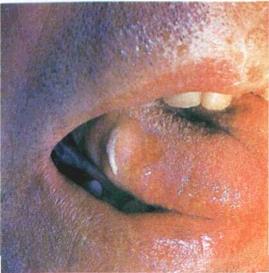
| Мал. 36 Гіперемія, набряк і гіперплазія слизової оболонки протез- |

ремісії Виникнення запалення CO під протезом слід
пов'язувати з дією мінімум двох факторів — травматичного і токсико-алергічного
Запалення буває вогнищевим і дифузним. Воно супроводжується набряком і гіперемією CO. на фоні яких можуть спостерігатися крововиливи, ерозії і гіперплазія CO \ вигляді зер-
| Мал. 37 Протезна гранульома |

| Мал. 38 Набряк і мацерація слизової оболонки щоки при звичному ку санні |

нистості (мал 36) Крім того, можливий проліферативний про цес на місці травмування краєм протезу CO по перехідній складці (протезна гранульома, мал 37)
В осіб, яким властива звичка кусати чи смоктати губи, язик, шоки. CO (в основному по лінії змикання зубів) набуває своєрідного вигляду вона набрякла, з білуватою мацерованою
поверхнею у вигляді плям чи великих нечітко обмежених ділянок або бахромчаста (немов поїдена міллю) через безліч дрібних клаптиків нерівномірно скушеного епітелію (мал 38). Здебільшого ураження має безсимптомний перебіг, проте у разі глибокого скушування утворюються ерозії, які супроводжуються болем при дії хімічних подразників.
Диференціальна діагностика. Хронічну травму при звичці закушувати CO треба диференціювати від кандидозу (відсутність грибів при цитологічному дослідженні), білого губчастого неву-су Кеннона (проявляється ще з раннього дитинства і з роками прогресує; CO щік виглядає потовщеною, з глибокими складками, губчаста). Припинення кусання CO зумовлює спонтанне одужання.
Травматичну виразку слід відрізняти від ракових, трофічних виразок, міліарно-виразкового туберкульозу, твердого шанкеру.
Для травматичної виразки характерні наявність подразнювального чинника, болючість ділянки ураження, існування запального інфільтрату, відсутність специфічних змін при цитологічному дослідженні Усунення травмуючого чинника, як правило, за 5—6 днів приводить до її загоювання
Ракова виразка відрізняється від травматичної більшою щільністю країв і основи, наявністю розростання по краях, інколи їх зроговінням. Після усунення подразника загоєння не відбувається. Вирішальним у діагностиці є проведення цитологічного чи гістологічного дослідження. При ракових виразках виявляють атипові клітини з характерним для них клітинним і ядерним поліморфізмом. При цьому визначають порушення ядерно-цитоплазматичного співвідношення за рахунок збільшення ядра, багатоядерні клітини з ядрами різної, часто неправильної форми, а також голі ядра, неправильні мітози, явища автофагії.
Виразкові ураження СОПР при міліарно-виразковому туберкульозі характеризуються болючістю, підритими краями, дно їх зернисте, жовтувате. Вони не епітелізуються після усунення подразника.
При цитологічному дослідженні виявляють епітеліоїдні клітини і гігантські клітини Лангганса, при бактеріоскопічному дослідженні — мікобактерії туберкульозу.
Твердий шанкер (виразкова форма) відрізняється від травматичної виразки наявністю щільного інфільтрату, що оточує виразку, рівними краями, гладеньким дном м'ясо-червоного кольору. Оточуюча його CO без змін. Регіонарні лімфовузли збільшені, не болючі, ущільнені (склероаденіт). Діагноз уточнюють знаходженням блідої трепонеми у виділеннях виразки. Реакція Вассер-мана стає позитивною через 3 тиж після виникнення твердого шанкеру.
Усунення травмуючого чинника, якщо такий існує, суттєво не впливає на перебіг твердого шанкеру.
Трофічна виразка відрізняється від травматичної тривалим існуванням, млявим перебігом, маловираженими ознаками за палення, наявністю у хворого загальних захворювань (найчастіше серцево-судинної системи). Усунення передбачуваного травмуючого чинника не зумовлює швидкого загоєння виразки.
Лікування хронічних травматичних ушкоджень СОПР передбачає обов'язкове усунення травмуючого агента, оброблення виразки і порожнини рота розчинами антисептиків (перманганату калію 1:5000, перекису водню, фурациліну 1:5000, етонію та ін.). За наявності некротизованих тканин їх видаляють механічно під анестезією або з допомогою протеолітичних ферментів. Чисті ерозії і виразки обробляють препаратами, що посилюють епітелізацію (олії шипшини, обліпихи, олійний розчин ретинолу, солкосерил, метацил, сік каланхое тощо).
Профілактика травматичних ушкоджень полягає в усуненні всіх подразнювальних чинників у порожнині рота і її своєчасній санації.
ФІЗИЧНА ТРАВМА
Фізична травма (trauma physicum) є досить частим ураженням СОПР Найпоширенішими серед уражень СОПР, які спричинені фізичними факторами, є термічні (вплив високих та низьких температур), ураження електричним струмом (опіки, гальваноз) та променеві ураження (при локальному впливі великих доз іонізуючого випромінювання).
Термічні ураження виникають унаслідок дії на CO високих (опіки) або низьких (обмороження) температур. Опіки CO можуть бути спричинені гарячою їжею, парою, гарячими предметами, вогнем, гарячим повітрям. Під дією гарячої води чи пари розвивається гострий катаральний стоматит, який супроводжується болем. CO стає різко гіперемійованою, відзначається мацерація епітелію. При сильному опіку епітелій злущується великими шарами або виникають пухирі, на місці яких утворюються поширені поверхневі виразки чи ерозії. Приєднання вторинної інфекції та дія місцевих подразнювальних чинників ускладнюють перебіг стоматиту і сповільнюють епітелізацію ділянок ураження.
Лікування. Ділянку опіку CO треба знеболити, застосувавши місцевоанестезуючі засоби. Після цього проводять антисептичне оброблення, призначають обволікаючі та протизапальні препарати у поєднанні з протимікробними засобами. У фазі дегідратації використовують кератопластичні засоби.
З впливом низьких і наднизьких температур на СОПР лікар зустрічається в основному при кріотерапії різних уражень CO та пародонта. При цьому в осередку кріовтручання одразу виникає різке локальне катаральне запалення, яке за 1—2 доби переходить у некроз (мал. 39). У післяопераційний період з перших
| Мал. 39 Виразка на червоній каймі нижньої губи, зумовлена дією термічного фактора (після кріотерапії) |

годин після кріодеструкцн призначають ротові ванночки чи полоскання антисептичними засобами, а з розвитком кріонекро-зу проводять лікування, як при виразково-некротичному стоматиті.
Електротравма CO часто буває пов'язана з електролікуванням (гальванізація, електрофорез) або розвитком гальванізму в ротовій порожнині.
Гальванічний опік утворюється на місці контакту активного електрода із CO в разі порушення методики проведення електрофорезу чи гальванізації. Осередок ураження нагадує форму електрода і має білувато-сіру болісну поверхню. Згодом на ній утворюється майже суцільна болісна ерозія, яка оточена реактивним запаленням прилеглих тканин і супроводжується болісною реакцією регіонарних лімфовузлів.
Гальванізм та гальваноз. Ці несприятливі явища спостерігаються в порожнині рота у зв'язку із наявністю у ній різнойменних металів.
Гальванізм — це виникнення реєстрованих електропотенціалів у порожнині рота за наявності металевих включень, без виражених суб'єктивних і об'єктивних ознак.
Гальваноз — патологічні зміни місцевого і загального характеру, що з'являються унаслідок електрохімічної взаємодії між металевими включеннями у порожнині рота.
Наявність різнорідних металевих включень сприяє виникненню електрохімічних реакцій, появі значних катодних і анодних ділянок та накопиченню електрорушійної сили на межі металу і ротової рідини, що забезпечує виникнення гальванічних пар. Катодні й анодні ділянки можуть мігрувати по поверхні
металевого зубного протезу, періодично накопичуючи заряд і розряджаючись Електрохімічні процеси посилюють корозію металів. Припої паяних конструкцій протезів мають значну пористість та темний колір поверхні за рахунок корозії і утворення оксидів металів, які постійно розчиняються у ротовій рідині.
Значний вміст іонів металів у ротовій рідині зумовлює їх накопичення в CO. м'яких тканинах порожнини рота, кістках щелеп та постійне надходження в травний канал, що веде до їх поширення, по всьому організму і виникнення сенсибілізації до металів
При гальванозі хворі скаржаться на металічний присмак у роті, спотворення смакових відчуттів, печіння чи пощипування, біль у язиці, щоках, сухість або гіперсалівацію, легку подразливість, біль голови, слабість. Ці ознаки більшою мірою виражені вранці, причому ступінь суб'єктивного відчуття може не залежати від різниці потенціалів, а визначатися загальним станом організму, його індивідуальною чутливістю до гальванічного струму.
Клінічні прояви гальванозу CO залежать від сили струму, часу його впливу та індивідуальної чутливості тканин. Гальванічні струми можуть викликати гіперкератоз або опіки окремих ділянок CO, які клінічно проявляються катаральним чи ерозивно-виразковим ураженням. Осередки ураження при гальванозі частіше з'являються на кінчику, бічних і нижній поверхнях язика, значно рідше — на щоках (по лінії змикання зубів), губах, піднебінні.
При катаральному ураженні виникають яскрава гіперемія, набряк та печіння. Вогнища запалення чітко відмежовані від незміненої поверхні CO.
Ерозивно-виразкова форма електрогальванічного стоматиту трапляється рідко, характеризується вогнищевим або дифузним запаленням CO з утворенням поодиноких чи множинних ерозій (інколи — виразок або пухирів), покритих білувато-сірим нальотом.
Діагностика. Для встановлення діагнозу «гальваноз» необхідна наявність принаймні 5 критеріїв: 1. Скарги хворого на ме-алічний присмак у роті. 2. Більша виразність суб'єктивних •имптомів уранці і збереження їх протягом дня. 3. Наявність у юрожнині рота 2 металевих включень і більше. 4. Визначення реєстрація) різниці потенціалів між металевими включеннями. ' Поліпшення самопочуття хворого після видалення протезів з юрожнини рота.
Лікування. Етіотропна терапія гальванозу CO зводиться до видалення з порожнини рота протезів та пломб із неоднорідних металів. Крім того, при ураженнях CO катарального характеру в ранніх стадіях застосовують інгібітори протеаз, протизапальні та антисептичні засоби. Осередок ураження обробляють 5% розчином унітіолу
Гальванічні опіки, які перебігають з ерозіями, виразками, пухирями і супроводжуються вираженою болісністю, обробляють антисептичними засобами у поєднанні з місцевоанестезуючими речовинами, 4—10% олійними розчинами анестетика, 10% спиртовим розчином прополісу з гліцерином (1:1), 20—40% розчином ДМСО. Знеболювальний протизапальний ефект дають настої подорожника, деревію, зеленого чаю, листків кропиви.
Для поліпшення епітелізації ділянок уражень застосовують солкосерил (мазь, желе), ербісол, вінілін, протиопікову рідину тощо.
Ураження слизової оболонки порожнини рота при променевій терапії новоутворень щелепно-лицевої ділянки. Під час проведення променевої терапії новоутворень щелепно-лицевої ділянки під вплив опромінювання потрапляють і неуражені ділянки CO. Реакції різних зон СОПР на опромінення не є тотожними. Притаманні їм певні клінічні особливості залежать від виду променевої терапії, одноразової і сумарної дози опромінення, радіочутливості тканин та стану порожнини рота до початку опромінювання.
Перші клінічні ознаки порушення стану CO з'являються на ділянках, що покриті незроговілим епітелієм: гіперемія, набряк, які збільшуються з підвищенням дози опромінювання. Надалі, внаслідок посиленого зроговіння CO, вона мутніє, втрачає блиск, ущільнюється, стає складчастою. При подальшому опромінюванні відбувається вогнищеве відторгнення зроговілого епітелію, а відтак з'являються ерозії, покриті клейким некротичним нальотом (вогнищевий плівчастий радіомукозит, мал. 40). Якщо некроз поширюється на прилеглі ділянки, то ерозії зливаються і виникає зливний плівчастий радіомукозит.
Особливо чутлива до опромінення CO м'якого піднебіння:
тут радіомукозит виникає відразу, без фази зроговіння. У ділянках CO, які в нормі вкриті зроговілим епітелієм, відзначаються лише осередкова десквамація епітелію або поодинокі ерозії.
Надалі розвиток процесу ускладнюється ураженням слинних залоз, епітелій яких дуже чутливий до опромінення. В перші З— 5 діб слиновиділення може бути посиленим, а потім швидко настає стійка гіпосалівація. Через 12—14 діб розвивається ксе-ростомія, яка супроводжується дисфагією та спотворенням і втратою смакового відчуття. Пізніше з'являються гіперемія кінчика та бічних поверхонь язика і атрофія його сосочків.
Променеві зміни у порожнині рота значною мірою оборотні. За 2—3 тиж після припинення опромінювання стан CO повертається до відносної норми. Однак при великій поглинутій дозі (5000—6000 рад) можуть виникнути необоротні зміни в слинних залозах і CO (гіперемія, атрофія, променеві виразки).
У профілактиці променевих реакцій важливе значення має санація порожнини рота. Її слід проводити у такій по-
| Мал. 40. Вогнищевий плівчастий радіомукозит |

слідовності: 1) не пізніше ніж за 3—5 діб до іючаік\ променевої терапії видалення розхитаних і зруйнованих зубів з хронічними вогнищами в періодонті з наступним накладанням швів; 2) видалення над- і під'ясенного зубного каменю, кюретаж пародон-тальних кишень; 3) пломбування всіх каріозних порожнин цементом або пластмасою. При цьому необхідно зняти металеві протези та пломби з амальгами або виготовити на зубні ряди гумові чи пластмасові захисні капи зовтовшки 2—3 мм і накладати їх безпосередньо перед сеансом променевої терапії. Замість кап можна використовувати тампони, просочені вазеліновою олією чи новокаїном. Безпосередньо перед опромінюванням CO зрощують розчином адреналіну в ізотонічному розчині натрію хлориду (2:100) або адреналін вводять під шкіру, a CO обробляють преднізолоном.
При початкових проявах променевої реакції рекомендується обробляти CO і ясна 4—5 разів на добу слабкими розчинами антисептичних засобів (1% розчин перекису водню, фурацилін 1:5000, 2% розчин борної кислоти та ін.). У розпал променевої реакції для знеболювання застосовують 1% розчин новокаїну чи тримекаїну, 1% розчин дикаїну, 10% олійну емульсію анестезину; пародонтальні кишені промивають теплим розчином антисептичних засобів, проводять аплікації ферментів з антибіотиками, а потім CO обробляють 1% спиртовим розчином цитралю на персиковій олії, олією шипшини або обліпихи. У цей час протипоказані видалення зубів, зубного каменю і кюретаж пародонтальних кишень.
Терапія постпроменевих реакцій і ускладнень спрямована на підвищення опірності організму, зменшення проникності тка-
нин, а також усунення чинників, які негативно впливають на СОПР
Призначають рутин, нікотинову кислоту, ціанокобаламін, аєвіт. препарати кальцію, галаскорбін Відносна нормалізація СОПР настає за 2—3 міс.
ХІМІЧНА ТРАВМА
Хімічне ушкодження (trauma chymicum) виникає при потраплянні на CO хімічних речовин Воно може бути гострим і хронічним. Гостре хімічне ушкодження виникає у разі потрапляння на CO хімічних речовин досить високої концентрації. Найчастіше це буває при помилковому застосуванні їх у побуті, на виробництві; при спробі самогубства, під час прийому у стоматолога
Опіки CO можуть виникнути при контакті з кислотами, лугами, застосуванні миш'якової пасти, фенолу, формаліну, фор малін-резорцинової суміші, нітрату срібла Клінічна картина ураження (гіперемія, набряк, ерозія, некроз, виразка) залежить від характеру хімічної речовини, Гі кількості, концентрації та часу дії (мал 41, а, б).
Опік кислотами призводить до виникнення коагуляційного некрозу — щільної плівки, яка при опіку сірчаною кислотою має бурий колір, азотною — жовтий, іншими кислотами — сіро-білуватий. Навколо плівки спостерігаються значно виражені явища запалення з набряком і гіперемією.
Опік лугами призводить до колікваційного некрозу CO без утворення щільної плівки Від дії лугів ураження більш глибоке, ніж при опіках кислотами, і може захоплювати всі шари CO. Після відторгнення некротизованих тканин оголюються вельми болючі ерозивні чи виразкові поверхні, які загоюються дуже повільно.
Лікування. Передусім необхідно швидко видалити ушкоджуючу хімічну речовину і промити порожнину рота слабким розчином нейтралізуючої речовини. Якщо опік спричинений кислотами, то використовують мильну воду, 1% вапняну воду, палену магнезію (оксид магнію), 0,1% розчин аміаку, або нашатирного спирту (15 крапель на 1 склянку води) Луги нейтралізують 0,5% розчином оцтової або лимонної кислоти, а також 0,1% розчином хлористоводневої кислоти (10 крапель на 1 склянку води), чим зупиняють подальше проникнення хімічної речовини в тканини
Щоб зменшити всмоктування концентрованих розчинів нітрату срібла, вживають 2—3% розчин натрію хлориду або розчин Люголя, при цьому утворюються нерозчинні сполуки срібла При ураженні фенолом CO обробляють рициновою олією або 50% етиловим спиртом
| Мал. 41. Вогнище некрозу слизової оболонки перехідної складки нижньої губи, зумовіене дією азотнокислого сріб іа (й), вогнище некрозу слизової оболонки язика, зумовлене дією резорцин-формаліну (б) |
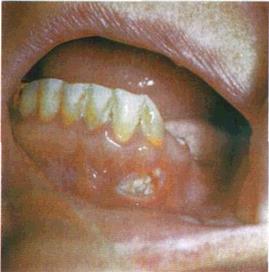
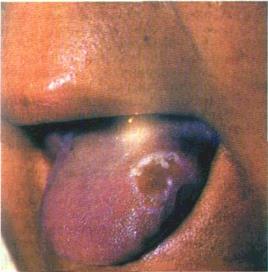
Подальше лікування хворих з хімічними опіками проводять за зразком терапії гострого неспецифічного запального процесу знеболювальні засоби, слабкі розчини антисептичних препа ратів у вигляді ротових ванночок, полоскань, а також засоби, що прискорюють епітелізацію (1% розчин цитралю на персиковій олії, метилурацилова мазь, ретинол, токоферол, цигерол)
ЛЕЙКОПЛАКІЯ
Лейкоплакія (leucoplacia, від грецьк leucos — білий, plax — пластинка) — ураження CO, що характеризується патологічним зроговінням покривного епітелію, яке здебільшого виникає у відповідь на хронічні екзогенні подразнення.
Перший клінічний опис цього захворювання належить Базе-ну (A.Bazin, 1868). Термін «лейкоплакія» запропонував Швіммер (Е Schwimmer, 1877), лейкоплакію у порожнині рота досконало описав Відаль (F.Vidal, 1883)
Лейкоплакія трапляється у 13% хворих з патологією СОПР віком понад ЗО років. У старшому віці, переважно у чоловіків, вона спостерігається у 7—10 разів частіше
Лейкоплакія належить до розряду факультативних перед-раків Частота злоякісної трансформації лейкоплакії (залежно від схильності до малігнізації окремих Гі клінічних форм) становить 15—75%. Тому профілактика, своєчасна діагностика та раціональне, диференційоване для кожної з її форм, лікування є відповідальним завданням лікаря-стоматолога в запобіганні онкологічним захворюванням.
Етіологія Виникненню лейкоплакії СОПР сприяють подразнювальні чинники, які викликають хронічні запальні процеси. До них належать гострі краї каріозних зубів, нависаючі краї пломб, патологічний прикус, недоброякісно виготовлені протези, гальванізм ротової порожнини, надмірне вживання прянощів, гарячої їжі і особливо куріння. Виникнення лейкоплакії пов'язують з деякими чинниками виробничого середовища (електромагнітні поля високої напруги, шкідливі фактори коксохімічного, електролізного, силумінового, йодного, залізорудного та інших виробництв). Із ендогенних чинників неабияку роль відіграють порушення функції травного каналу, патологія ендокринної системи, недостатність ретинолу та вітамінів групи В Не виключена вроджена чи спадкова схильність до розвитку захворювання Слід пам'ятати (докладніше про це йтиметься далі), що лейкоплакія може бути симптомом чи синдромом різних хронічних, у тому числі й специфічних, захворювань (сифіліс, червоний вовчак, туберкульоз, СН1Д).
Патологічна анатомія. Захворювання характеризується різного ступеня потовщенням епітеліального шару і втягненням у хронічний запальний процес власної пластинки CO, тобто лейкоплакія проявляється як гіперпластичний хронічний запальний процес, при якому прояви гіпер- і паракератозу чергуються між собою
У випадках, коли зроговіння носить характер паракератозу. найбільш вираженими є явища акантозу. Власна пластинка CO в зоні ураження має запальний інфільтрат із лімфоїдних клітин та плазмоцитів, що часто чергується з осередками фіброзу та склерозу власної пластинки CO (мал 42).
| Мал. 42 Патопстоло-гічна картина при під-вишеніи формі лейкоплакії / — пперкератоз 2 — дифузний лімфоідно-плазмоцитар ний інфільтрат \ власній пла стик ці слизової оболонки, Мікрофотографія Забарвлювання гематоксиліном і еозином 36 об 9, ок 10 V |

К/іініка Головною клінічною ознакою лейкоплакії є бляшка — перламутрово-білии чи крейдоподібний елемент, що часто підноситься над рівнем CO і має чіткі, зазублені або розмиті межі з цупкуватою при пальпації поверхнею. Крім спільних ознак лейкоплакії, в її перебігу може спостерігатися низка особливостей, які відображені у різних класифікаціях.
Так, І.О.Новик виділяє плоску (гладеньку), підвищену, бородавчасту (верукозну), ерозивну та виразкову форми лейкоплакії; М.Ф.Данилевський, крім того, — початкову (передкера-тозну) форму; Б.М.Пашков — м'яку. Як своєрідна форма лейкоплакії у курців з локалізацією кератозу на піднебінні виділена так звана лейкоплакія Таппейнера.
Ці форми дають змогу найповніше охопити особливості перебігу захворювання. Так, при початковій, плоскій та м'якій формах лейкоплакії хворий вказує на тривале існування або появу «білої плями», що нічим не турбує хворого. Частіше таке ураження лікар виявляє випадково при лікуванні зубів чи проведенні планового профілактичного огляду різних груп населення. При підвищеній, а особливо при верукозній формі лейкоплакії хворих непокоїть відчуття шорсткуватості або випинання CO. Ще неприємніші відчуття виникають у разі порушення цілісності епітелію На поверхні зроговіння чи в основі бородавчастого розростання утворюються ерозії, тріщини або виразки, виникає відчуття печіння чи болісності CO Біль посилюється віл дії механічних, хімічних, термічних інгредієнтів їжі. Особливо бореними є ерозії й виразки на червоній каймі губ та язиці
| Мал. 43. Плоска лейко плакія в ділянці кута рота |

При лейкоплакії курців (Таппеинера) хворі здебільшого скаржаться на відчуття сухості в порожнині рота і печіння CO
Оскільки лейкоплакія є процесом хронічним, то вони досить часто не можуть назвати термін виникнення захворювання. Лише у разі порушення цілісності епітелію хворі більш конкретно зазначають час появи садніння, печіння чи болю, бо саме ці симптоми примусили "їх звернутися до лікаря.
Під час огляду інколи звертає на себе увагу незадовільний гігієнічний стан ротової порожнини, який ускладнює перебіг лейкоплакії. При обстеженні, як правило, виявляють травмуючі подразники, зруйновані зуби, неповноцінні протези, наявність різнойменних металів у мостоподібних протезах, що межують з ураженою ділянкою CO
У разі локалізації ураження у ділянці щік гіперкератозна бляшка має класичні обриси, тобто форму трикутника, основа якого звернена до кута рота, а вершина — по лінії змикання зубів у напрямку до ретромолярного простору (мал. 43).
Бляшки на бічній поверхні язика мають витягнуту форму, на твердому пшнебінні — підковоподібну вздовж альвеолярного гребеня. На інших ділянках CO форма бляшок різноманітна Зокрема, вони можуть мати вигляд м'яких суцільних білувато-перламутрових, опалесціюючих плівок, часом поділених борозенками на частки Краї бляшки досить часто зірчасті. При початковій, плоскій формах лейкоплакії осередок ураження не виступає над рівнем CO (мал. 44). При подальшому розвиткові патологічного процесу бляшки молочно-білого чи солом'яного кольору піднімаються над рівнем CO (підвищена форма лейко-

| Мал. 44 Плоска лейкоплакія нижньої поверхні язика (а); слизової оболонки щоки по лінії змикання зубів (б) |

плакії). Помутніння \ паленої частини і втрата специфічного перламутрового блиск\ і-ьичать про прогресування кератозу (мал. 45)
| 8 151 |
| Мал. 45. Підвищена форма лейкоплакії слизової оболонки спинки язика |

| Мал. 46. Лейкоплакія курців (Таппейнера) |

При лейкоплакії курців (Таппейнера) на твердому піднебінні видно ділянку зроговіння: сірувато-біла, опалесціююча поверхня;
нерідко CO мереживоподібна, з червоними вкрапленнями — нез-роговілі ділянки навкруги проток малих слинних залоз (мал. 46).
При бородавчастій лейкоплакії на фоні гіперкератозної бляшки частіше в одному, інколи у кількох місцях спостерігаєть-
| Мал. 47. Бородавчаста форма лейкоплакії сливової оболонки щоки по лінії змикання зубів (а); слизової оболонки дна порожнини рота(о) |


c^ цупке горбисте утворення типу бородавки з широкою основою, неболюче, не спаяне з підлеглими шарами CO (мал. 47).
Для ерозивної та виразкової форм лейкоплакії характерна, окрім кератозу, наявність ерозій, виразок, тріщин, які під дією подразників збільшуються в розмірах, не виявляють схильності
7. 99
| Мал. 48. Ерозивна форма лейкоплакії слизової оболонки дна порожнини рота |
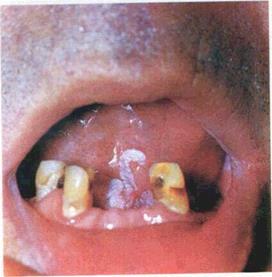
до загоєння і завжди супроводжуються виникненням больових реакцій (мал. 48).
При верукозній, ерозивній, виразковій формах лейкоплакії в разі, коли розвивається ущільнення під ділянкою кератозу, посилюються процеси зроговіння, збільшуються розміри і цупкість бородавчастих утворень, виникнення ерозій та виразок повинні насторожити лікаря з огляду на можливість злоякісного переродження. Ці форми справедливо відносять до кератозів, які належать до передракових захворювань.
При м'якій формі лейкоплакії в місцях хронічної травми (частіше прикушування, жування) щік, язика, губ виявляється своєрідне оксамитово-біле злущування CO, що нагадує поверхневий опік чи губчасту мацеровану поверхню. Інколи такі утворення значною мірою нашаровуються на поверхню, яка нагадує поверхню губки з різними за формою і розмірами комірками. Якщо прикласти деяке зусилля, то верхні її шари видаляються з поверхні. Нерідко до цих явищ приєднується запалення. Найчастіше м'яка лейкоплакія виникає в осіб віком 16—20 років, у період формування організму.
У клініці м'якої лейкоплакії виділяють типову (вогнищеву і дифузну) та атипову форми. Для типової дифузної форми характерна широта осередків ураження, що локалізуються на CO щік, губ. CO здається розпушеною, набряклою, губчастою, вкритою великою кількістю лусочок. Інколи вона набуває своєрідного вигляду через чергування ділянок, що вкриті лусочками, і ділянок без видимих змін. Значно розпушені, з надто великим злущенням вогнища заважають під час споживання
| Мал. 49. М'яка лейкоплакія слизової оболонки шоки |

їжі, розмови. Ці утворення хворі схильні скушувати, не контролюючи цю звичку, чим і підтримують патологічний процес (мал. 49). При типовій вогнищевій формі на CO губ, щік трапляються поодинокі вогнища кератозу з мінімально вираженою симптоматикою.
Для атипової форми м'якої лейкоплакії характерне помутніння CO щік, губ; інколи вона може мати вигляд злегка підвищеної над поверхнею CO білої опалесціюючої смужки або бляшки на рівні змикання зубів.
Клінічний перебіг різних форм лейкоплакії може ускладнюватись утворенням інших елементів ураження (тріщина, ерозія, виразка), розростань, схильних до рецидивів, з можливим злоякісним переродженням.
З метою уточнення діагнозу лейкоплакії, крім клінічного обстеження, вдаються до додаткових методів дослідження: стоматоскопи', цитологічного дослідження, біопсії.
При стоматоскопи' початкова форма лейкоплакії являє собою осередок CO білясто-матового відтінку, плоска — потовщення епітелію з хронічним запальним процесом підлеглих тканин. Підвищена форма характеризується різко потовщеним шаром зроговілого епітелію; верукозна — височіючим нашаруванням епітелію з сосочковими розростаннями, що чергуються із звичайним кератозом.
Інформативним є люмінесцентне дослідження, при якому простежується закономірність змін інтенсивності кольору світіння ділянок ураження. Так, білясто-блакитний колір спостерігається при початковій лейкоплакії, блакитний — при
плоскій; малоінтенсивне світіння з жовтуватим відтінком з переходом у фіолетовий характерне для підвищеної лейкоплакії, фіолетове — для верукозної, коричневе — ерозивно-виразкової.
Диференціальна діагностика. Для постановки остаточного діагнозу лейкоплакію необхідно диференціювати від інших проявів кератозу CO, а також деяких захворювань, що супроводжуються нашаруванням білих бляшок тощо.
Від червоного плескатого лишаю (ЧПЛ) лейкоплакія відрізняється відсутністю полігональних папул, що утворюють при злитті характерний малюнок (мережива, кільця, листа папороті, морозних візерунків, сітки Уїтхема та ін.). Важливо враховувати при цьому «улюблену локалізацію» елементів ураження: лейко-плакічна бляшка найчастіше трапляється на CO щік та в кутах рота у вигляді трикутника, основа якого звернена до кута рота.
При ЧПЛ елементом ураження є папула. Папули полігональної форми, як правило, розміщені симетрично, частіше в ретромолярному просторі. На червоній каймі губ папули ЧПЛ мають застійно-жовтий колір (тимчасом як бляшки лейкоплакії — сірувато-білі). Набагато полегшує діагностику ЧПЛ наявність частого висипу папул на шкірі.
Червоний вовчак характеризується тріадою: кератоз, еритема, рубцева атрофія. Від лейкоплакії він відрізняється наявністю останніх двох симптомів.
Папульозні сифіліди спостерігаються при вторинному сифілісі CO. Вони мають вінець запалення по периферії, а маце-рований сірувато-білий епітелій на поверхні папул при наполегливому зскрібанні знімається, відкриваючи ерозію м'ясо-червоного кольору.
Гіперпластичний кандидоз, пліснявка інколи можуть бути помилково прийняті за лейкоплакію через наявність білих бляшок нальоту на поверхні CO. Однак при кандидозі цей наліт знімається і за допомогою мікроскопії в ньому виявляють гриби.
Лікування. Передусім необхідна ретельна санація ротової порожнини. Потрібно виявити і усунути всі подразнювальні фактори, провести лікування карієсу і його ускладнень, систематично видаляти зубну бляшку, над- і під'ясенний зубний камінь. Важливим лікувальним заходом є раціональне зубне протезування (безпаєчні, цільнолиті конструкції протезів, використання благородних металів, знімні пластинчасті протези із безбарвної пластмаси та ін.). Дуже важливо своєчасно виявити і усунути гальваноз ротової порожнини, зумовлений пломбами з амальгами або різнойменними металами ортопедичних конструкцій зубних протезів.
Обсяг місцевого лікування залежить від форми лейкоплакії. Патогенетичними завданнями є усунення гіперкератозу, а також нормалізація процесу кератинізації епітелію. Ці завдання вирішуються використанням медикаментозних, фізіотерапевтичних і хірургічних методів лікування. З метою усунення
гіперкератозу при початковій, плоскій і підвищеній формах лейкоплакії у випадках, коли зроговіння поступово не зникло після ретельної санації і усунення подразників, використовують кератолітичні засоби (3—5—10% саліцилова кислота, настої іьонку, чистотілу, листків суниці). З успіхом для цього застосовують похідні етиленамідів (бензотеф, тіотеф, фторбензотеф) як для аплікацій, так і для введення методом електрофорезу (20— 25 сеансів на курс лікування). При ерозивно-виразковій формі лейкоплакії першочерговим завданням є відновлення цілісності епітелію, для чого використовують тактику, що прийнята для лікування виразково-некротичних уражень СОПР. За потреби з метою очищення виразкових дефектів проводять їх оброблення протеолітичними ферментами, застосовують протизапальні та кератопластичні засоби: ретинол, токоферол, препарати рослинного походження (олію обліпихи, мазь календули), прополіс, солкосерил, кортикостероїдні мазі («Синалар», «Лорин-ден», «Фторокорт», преднізолонову та ін.).
Ерозивно-виразкова і верукозна форми лейкоплакії у випадках, коли консервативне лікування не досить ефективне, потребують хірургічного лікування. З цією метою проводять кріообдування чи крюдеструкцію, діатермокоагуляцію або традиційне хірургічне видалення вогнища.
Останніми роками серед фізичних методів лікування лейкоплакії досить широко застосовують кріотерапію: кріообдування парорідинним струменем азоту при початкових формах лейкоплакії і крюдеструкцію — при ерозивній, виразковій та веру-козній формах.
Дія наднизьких температур на CO при лейкоплакії викликає гомо- і гетерогенну нуклеацію, яка супроводжується внутрішньо- та зовнішньоклітинним зледенінням Унаслідок внутрішньоклітинного утворення льоду (внутрішньоклітинної кристалізації") відбуваються розрив клітинної мембрани і денатурація білків, а також спостерігаються токсична дія електролітів, що зумовлена їх високою концентрацією, судинний стаз і розвиток мікроінфарктів. Можливий розвиток температурного шоку, що веде до негайної загибелі клітини через різке зниження температури.
Встановлено, що від кріовпливу протягом 10 с настає некроз епітеліального шару CO, а при експозиції 60 с некроз поширюється до підслизової основи. Після відтанення спочатку виникає набряк CO, потім елементи ураження перетворюються на некротичну тканину, після відділення якої (через 6—8 діб) відбувається епітелізація CO. В разі малігнізації лейкоплакії лікування проводять так само, як при плоскоклітинному раку CO, в умовах онкодиспансеру. Загальне лікування передбачає призначення значних доз вітамінів (ретинолу, вітамінів групи В, аскорбінової кислоти). Ретинолу ацетат призначають по 5—10 крапель 3 рази на день; нікотинову кислоту — по 0,5 г 3 рази на
| день протягом 1 міс. За показаннями проводять гіпосен-сибілізуючу терапію. В разі сталого перебігу ерозивної та виразкової форм лейкоплакії призначають кортикостероїдну терапію-у 1-й тиждень — по 1 таблетці 4 рази на день; 2-й — по 1 таблетці 3 рази на день; 3-й — по 1 таблетці 2 рази на день; 4-й — по 1 таблетці один раз на добу (в розрахунку на преднізолон). Прогноз є найсприятливішим при початковій та плоскій формах лейкоплакії. Всі хворі на лейкоплакію повинні перебувати під постійним диспансерним наглядом і з'являтися для профілактичного огляду та лікування від 2 (при початковій та плоскій формах) до 4—6 разів на рік (при підвищеній, бородавчастій та ерозивно-виразковій формах). Профілактика лейкоплакії потребує старанного підтримання санованого стану ротової порожнини. Дефекти коронок та зубних рядів слід своєчасно заміщувати раціональними зубними протезами. Дуже важлива повна відмова від куріння, оскільки тютюн і продукти його згоряння містять понад 1000 різних речовин, які негативно впливають не тільки на CO, а й на весь організм людини. Обов'язковим є лікування у відповідних спеціалістів патології травного каналу, авітамінозів, супутньої ендокринної патології. Методи захисту СОПР від дії хімічних, механічних, термічних чинників на виробництві стоматолог розробляє і впроваджує у співдружності з гігієністом чи виробничим лікарем. Такі заходи сприяють значному зниженню поширеності захворювань СОПР серед працівників промисловості і сільського господарства. |
| РОЗДІЛ 7 Інфекційні захворювання слизової оболонки порожнини рота ВІРУСНІ УРАЖЕННЯ До цієї групи належать захворювання, викликані вірусами звичайного (простого) герпесу, Коксакі, ECHO, вітряної віспи, грипу, парагрипу та аденовірусом. Герпетична інфекція — одна з найпоширеніших і неконтрольованих вірусних інфекцій людини, спричиняється вірусом простого герпесу. Згідно з сучасними поглядами, частинка вірусу простого герпесу є клубком ДНК двоспіральної структури з високим вмістом гуаніну та цитозину (74%), що замкнений в білкову капсулу. При потраплянні на чутливу клітину відбувається вивільнення нуклеїнової кислоти і інфікування клітини. Це призводить до синтезу нової нуклеїнової кислоти, білка та інших компонентів, із яких формуються вірусні частинки. Процес завершується загибеллю чутливої клітини. Повний інфекційний цикл вірусу простого герпесу складається з адсорбції вірусу на клітинній стінці, проникнення його в середину клітини, латентної або ек-ліпс-фази, синтезу вірусних компонентів, складання вірусних частинок (віріонів), звільнення заново сформованого вірусу з клітини. Основна форма взаємодії вірусу і клітини характеризується швидким розмноженням вірусу і прогресуючою дегенерацією клітини, що призводить до її загибелі. Вірус простого герпесу добре зберігається в тваринних тканинах та 50% |
гліцерині. При —70 °С він зберігається 5 міс, при 37 °С — інактивується за 10 год, при 50—52 °С — за ЗО хв. Найсприятливіша для культивації вірусу температура — 34 °С.
Вірус досить чутливий до дії ефіру, що пов'язане з наявністю ліпідів у його оболонці, детергентів (мийних засобів), протеолітичних ензимів, фосфатаз, жовчі, які є сильними інактива-торами. Він швидко інактивується у кислому середовищі. Навіть невеликі дози ультрафіолетового та рентгенівського опромінення можуть зруйнувати вірус. Аналогічно впливає фотоди-намічна дія барвників.
Вірус простого герпесу, проникнувши в організм через CO порожнини рота і носової частини глотки ще в ранньому дитинстві, залишається персистувати в організмі переважно у латентній формі, не викликаючи клінічних ознак захворювання. Під впливом провокуючих чинників при несприятливих умовах (зниження імунологічної реактивності організму) вірус може перейти в активний стан і викликати ураження СОПР. Такими чинниками є захворювання на грип, малярію, туберкульоз, пневмонію, ураження зубів, пародонта, придаткових пазух носа, переохолодження, вплив радіації, тривала інсоляція, авітаміноз, алергія, гарячка, стресові ситуації (секреція адреналіну), хірургічні втручання, приймання лікарських засобів, що пригнічують імунний захист (кортикостероїдів), інтоксикація, менструація. Для людини, що раніше перенесла гострий герпетич-ний стоматит, ці фактори досить часто стають причиною рецидиву захворювання.
Клінічні прояви герпетичної хвороби у людини багатогранні. Залежно від локалізації ураження вони мають різні назви: пу-хирцевий герпетичний гінгівостоматит, герпетичний менінго-енцефаліт.
Для герпетичної хвороби характерна поява на обмежених ділянках шкіри і CO везикулярного висипу. В пухирцях вірус зберігається до 48 год.
Описані 4 стадії розвитку герпетичного пухирця:
І — поява гіперемійованої ділянки на шкірі й CO, що супроводжується більшою чи меншою мірою вираженим відчуттям печіння, свербіння чи поколювання.
II — утворення пухирців через декілька годин після появи гіперемії. Пухирці мають напівкулясту форму і виповнені прозорою рідиною, яка потім мутнішає. Ця везикулярна стадія триває 4—7 діб і нерідко супроводжується болем або аденопатією різного ступеня.
Ill — утворення кірочок з відшарованого епідермісу після розриву пухирця і звільнення його від рідини. Ділянка пухирця гіперемійована, інколи набрякла. На CO залишаються ерозії, які можуть вторинно інфікуватися.
IV — одужання. Кірочки відокремлюються і відпадають. На місцях висипу залишається почервоніння, яке швидко минає.
При герпетичних ураженнях СОПР нерідко розвиваються різні загальні симптоми: ще за декілька годин до появи висипу з'являються відчуття розбитості й нездужання, свербіж та печіння в місцях майбутнього ураження, невралгічний біль та артралгія, гарячка (до 40—41 °С), більшою чи меншою мірою виражена аденопатія.
Вірус простого герпесу може зумовити 2 форми патології в порожнині рота: первинну герпетичну інфекцію і рецидивну — хронічний рецидивний герпес.