 |
|
СТЕКЛОВИДНОЕ ТЕЛО И ЕГО ИЗМЕНЕНИЯ 2 страница
Первая стадия — ангиопатия, умеренная дилатация и извитость вен, новообразование венул (флебопатия), редко единичные микроаневризмы. Функции органа зрения не нарушены.
Вторая стадия — начальная ретинопатия. Изменения в сосудах сопровождаются точечными геморрагиями у заднего полюса, начальными явлениями экссудации, единичными белыми очагами вокруг желтого пятна с некоторым снижением остроты зрения (0,9-0,7).
Третья стадия — выраженная ретинопатия. Выявляются множественные кровоизлияния, тромбоз мелких венозных сосудов. Острота зрения ниже 0,7.
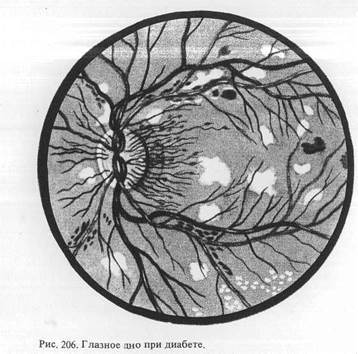
Четвертая стадия — п р о л и ф ер ативная ретино
патия; отмечаются те же изменения, а также развитие пролиферати-
вной ткани и новообразованных сосудов с резким ухудшением зрения
(рис. 206). В настоящее время некоторые исследователи рассматривают
пролиферативную ретинопатию не как исход заболевания, а как
самостоятельную форму. -
Диабетическая ретинопатия чаще встречается у женщин, чем у мужчин. Частота поражения глаз при сахарном диабете составляет 20—90%. В течение первых 5 лет болезни 10—15% больных слепнут. В связи с применением инсулина прогноз в отношении жизни лиц пожилого возраста стал более благоприятным. В юношеском возрасте лрогноз менее благоприятен: 20% ослепших вследствие заболевания диабетом умирают в течение 2—3 лет.
 | |||
 |
|

|
Методы лечения диабетической ретинопатии имеют целью стабилизировать процесс или вызвать обратное развитие, что нередко достигается в начальных стадиях. Компенсация диабетической ретинопатии иногда достигается устойчивой стабилизацией сахарного диабета путем правильного применения дробных доз инсулина, рациональной диеты, гипогликолизирующих сульфаниламидов, что приводит К стабилизации изменений глазного дна, а в начальных стадиях и к обратному развитию микроаневризм и кровоизлияний. Предпочтительна диета с большим содержанием белков и ограничением жиров и углеводов. Показаны витамины А,В1; Вб, В12, В15, которые влияют на обменные процессы. Рекомендуются флавоны, ингибирующие гиалуроЯВДазу, анаболические стероиды (неробол, нероболил, ретаболил) и ангиопро-текторы (продектин, дицинон).
Из антикоагулянтов прямого действия следует применять гепарин под контролем свертываемости крови. При геморрагиях в стекловидном теле и передней камере показаны внутримышечные инъекции хемотрипсина, а также лидазы. В ранних стадиях рекомендуется фотокоагуляция как патогенетически направленный метод лечения, действующий на те звенья процесса, которые непосредственно приводят к необратимой потере зрения — на гипоксию сетчатки и неоваскуляризацию.
Фотокоагуляция позволяет одномоментно или ступенчато выключать новообразованные сосуды и целые зоны неоваскулярйзации. Кроме того, производят так называемую панретинальную дазеЩоагу-ляцию, при которой за 2—4 сеанса коагулятами диаметром 0.1 — 0,5 мм", находящимися друг от друга на расстоянии 0,5—2 мм, покрывается вся ретроэкваториальная поверхность сетчатки. Коагуляция не затрагивает лишь сосуды сетчатки и макулярную область. Своевременно проведенная лазеркоагуляция по эффективности превосходит все известные методы консервативной терапии диабетической ретинопатии в V/2 —3 раза.
Профилактика диабетических ретинопатии заключается в рациональной терапии сахарного диабета и диспансерном наблюдении. Исследование глазного дна у больных сахарным диабетом без признаков ретинопатии следует производить один раз в 6 мес, а при наличии диабетических изменений — один раз в 3 мес.
ИЗМЕНЕНИЯ СЕТЧАТКИ ПРИ РЕВМАТИЗМЕ
При ревматизме изменения органа зрения чаще всего выражаются в токсико-аллергическихувеитах. картина которых описана в соответствующей главе. Однако наряДу"С поражением увеального тракта глаза при ревматизме могут наблюдаться изменения сетчатки и ее сосудов. Эти изменения встречаются обычно в виде васкулитов и ретиноваскули-тов. Возможны папиллиты.
При ретиноваскулитах в процесс вовлекаются как артерии, так и вены. Вокруг сосуда на некотором протяжении обнаруживается сероватая компактная муфта. Когда воспалительный процесс распространяется на всю толщину сосудистой стенки, происходит ее уплотнение и более или менее значительное сужение сосудов. Муфты могут охватить

 несколько сосудов. По ходу пораженных сосудов нередко отмечаются сероватые пролиферативные очажки. В отдельных случаях возможны тяжелые ретинопатии с выраженным падением зрительных функций. Офтальмоскопическая картина иногда бывает настолько характерна, что позволяет установить диагноз ревматизма.
несколько сосудов. По ходу пораженных сосудов нередко отмечаются сероватые пролиферативные очажки. В отдельных случаях возможны тяжелые ретинопатии с выраженным падением зрительных функций. Офтальмоскопическая картина иногда бывает настолько характерна, что позволяет установить диагноз ревматизма.
Лечение заключается в назначении совместно с терапевтом средств, направленных на борьбу с общим заболеванием, и препаратов для купирования явлений ретиноваскулита. К последним относятся салицилаты, кортикостероиды, которые вводят методом электрофореза, подконъю,нктивальных или парабульбарных инъекций (в смеси с антибиотиками), рутин, витамины группы В, йодистые препараты, дионин, в ряде случаев антикоагулянты, ферменты.
ПОРАЖЕНИЯ СЕТЧАТКИ ВОСПАЛИТЕЛЬНОГО ХАРАКТЕРА
Воспалительные процессы в сетчатке (собственно ретиниты) могут развиваться на фоне общих инфекционных заболеваний (туберкулез, сифилис, токсоплазмоз, ревматизм) либо при наличии в организме гнойных очагов. Из-за тесного контакта сетчатой и сосудистой оболочек глаза воспалительный процесс с них не протекает изолированно. Начавшийся как ретинит, он очень быстро захватывает и сосудистую оболочку и наоборот, поэтому в большинстве случаев наблюдаются так называемые хориоретиниты, клиническая симптоматика и офтальмоскопическая картина которых описана в главе X.
Наиболее типичным проявлением воспалительного поражения сетчатой оболочки является метастатический ретинит.
Метастатические ретиниты
Метастатические ретиниты возникают при занесении током крови микроорганизмов из какого-либо гнойного очага. Преимущественно в центральных отделах глазного дна появляется ограниченный, с нечеткими контурами желтовато-белый очаг, обусловленный клеточной инфильтрацией. Очаг возвышается над сетчаткой. Экссудация распространяется в стекловидное тело, о чем свидетельствует его помутнение вблизи очага.
Во внутренних и средних слоях сетчатки вокруг очага видны штриховидные и точечные экстравазаты. Если очаг находится в непосредственной близости к диску зрительного нерва, возможно вовлечение его в процесс.
Показана противовоспалительная и рассасывающая терапия.
Центральный серозный хориоретинит
Большинство авторов расценивают центральный серозный хориоре-' тинит как полиэтиологическое заболевание, которое обусловлено разнообразными инфекционными, аллергическими, токсическими и сосудистыми факторами. В патогенезе этого процесса ведущая роль принадлежит дефектам в мембране Брухаи вазомоторным расстройствам, следствием чего является патологическая проницаемость не
только капилляров сетчатой и сосудистой оболочек, но и отдельных участков мембраны Бруха.
Начало заболевания характеризуется затуманиванием зрения, которое через несколько дней сменяется появлением темного пятна перед глазом. Нередко наблюдаются фотопсия и Метаморфопсия. Снижение остроты зрения варьирует от десятых до сотых долей единицы. Могут обнаруживаться транзиторная гиперметропия, центральная скотома, нарушение цветоощущения.
При офтальмоскопии в первой стадии заболевания в макулярной области отмечается помутнение сетчатки круглой или овальной формы размером от 0,5 до 2 диаметров диска. Очаг несколько выступает вперед, сосуды по его краю делают легкий изгиб. Границы очага подчеркнуты световым рефлексом. Степень помутнения может быть различной — от едва уловимой до интенсивно-серой. Очаг не всегда локализуется в фовеальной зоне, его расположение может быть эксцентричным, парамакулярным.
Через несколько дней или месяцев заболевание переходит во вторую стадию, которая именуется стадией преципитатов. В этот период острота зрения постепенно повышается, но относительная скотома еще сохраняется. На глазном дне помутнение сетчатки рассасывается, -остаются лишь бело-серые мелкоточечные очажки— преципитаты.
В третьей стадии центральная скотома и метаморфопсия исчезают. Острота зрения обычно восстанавливается. Отек сетчатки и преципитаты могут рассасываться бесследно, но чаще остается диспигментация. Макулярная область приобретает крапчатый рисунок^ за счёт мелких пигментных глыбок, желтоватых плоских очажков и мелких участков обесцвечивания пигментного эпителия.
Процесс поражает один или оба глаза, нередко рецидивирует, поэтому прогноз далеко не всегда благоприятный. В условиях амбула-

|
| Рис. 208. «Флюоресцентный флаг» при центральном серозном хориоретините. |
ка центрального серозного хориоретинита затруднена из-за слабовыраженной симптоматики. В этих случаях специальные методы исследования — биомикроскопия, офтальмохромо-скопия и флюоресцентная ангиография — помогают выявить дополнительные признаки, характерные для этого заболевания, и провести дифференциальную диагностику с ретробуль-барным невритом, юношеской дистрофией желтого ' пятна и другими заболеваниями. К характерным признакам центрального серозного хориоретинита


|

|
следует отнести расширение оптического среза сетчатки с наличием транссудата между пигментным эпителием и сетчаткой, микропреципи- .■ таты, мелкие дефекты в мембране Бруха, обнаруживаемые при флюоресцентной ангиографии в виде точек просачивания красителя, так называемых флюоресцентных флагов (рис. 208).
Лечение центрального серозного хориоретинита должно быть комплексным с обязательным учетом этиологии процесса. Патогенети-ческим лечением является блокада дефектов мембраны Бруха_ методом лазеркоагуляции. Отек сетчатки обычно исчезает на 4—ГО-е сутки после лазерного вмешательства. Во всех случаях следует применять препара-
. t ты, нормализующие проницаемость капилляров (асщщутин, аевит), различного рода дегидратационные средства (40% раствор глюкозы, 10% раствор хлорида натрия внутривенно, фонурит, глицерин), сосудорасширяющие средства (но-шпа, никотинамид). Для улучшения трофических процессов в сетчатке показаны витамины, кокарбоксилаза, а также АТФ и гепарин в малых дозировках. В период выраженного
\ отека особенно показаны кортикрстероиды в виде ретробульбарных инъекций.
Перифлебит Илза
Заболевание проявляется в виде рецидивирующих кровоизлияний в стекловидное тело. Возникает в молодом возрасте, чаще на .одном глазу, начинается внезапно с резкого снижения остроты зрения.ТТри офтальмоскопии внимательный врач обнаруживает различные формы проявлений. В ранних стадиях заболевания возникает извитость и расширение-вен, неравномерность их калибра. Местами вены прерываются мелкими или более крупными ретинальными. кровоизлияниями и гшазморрагиями. Постоянной находкой являются микроаневризмы сосудов, что сближает это заболевание с наружным экссудативным ретинитом Коатса.
Нередко процесс начинается с перифлебита, в результате которого происходят рецидивирующие кровоизлияния в сетчатку и стекловидное тело (рис. 209). Зрение резко снижается. Рецидивы кровоизлияний с ремиссиями — едва ли не самый характерный признак болезни Илза. Среди различных причин возникновения болезни Илза придают значение поражению капилляров и их облитерации „на периферии сетчатки, хотя в процесс могут вовлекаться более крупные ветви центральной вены сетчатки.
Многие авторы болезнь Илза связывают с туберкулезным процессом, эндокринными расстройствами, вирусными инфекциями. Находят связь изменений капилляров с токсоплазмозом.
Для установления этиологии данного заболевания следует проводить всесторонние исследования. При всех обстоятельствах независимо от этиологии процесса необходимо назначать симптоматическое лечение в виде витаминотерапии, тканевых препаратов, ультразвуковое лечение, рекомендуется также одат^ермокоаг^ляция и криопексия. Получил распространение метод лазер- или фотокоагуляции пораженных сосудов для предупреждения кровотечений, а также облучение зон кровоизлияний с целью их рассасывания.
 ДИСТРОФИЧЕСКИЕ ИЗМЕНЕНИЯ СЕТЧАТКИ Пигментная дистрофия сетчатки
ДИСТРОФИЧЕСКИЕ ИЗМЕНЕНИЯ СЕТЧАТКИ Пигментная дистрофия сетчатки
Заболевание неизвестной этиологии с определенной семейно-наследственной тенденцией. Характерной чертой является длительное прогрессирующее течение.
Больные жалуются на ослабление и потерю зрения, особенно с наступлением сумерек (гемералопия). На глазном дне по ходу ретинальных росудов, начиная с периферии, образуются своеобразные пигментные отложения темно-коричневого цвета, напоминающие костные тельца различной величины и формы. Нередко они скаплива-7 ются в кучки в виде россыпи мелкого угля. По мере прогрессирования процесса клетки пигментного- эпителия обесцвечиваются так, что глазное дно просвечивает и приобретает вид мозаики, создаваемой хориоидальными сосудами. Увеличиваются количество и размеры пигментных отложений, зона распространения их медленно расширяется, пока вся сетчатка не будет густо усеяна пигментными массами (рис. 210). Дистрофические изменения, начавшись на крайней периферии в виде единичных костных телец, распространяются и постепенно захватывают центральные отделы. При этом отмечается также резкое уменьшение калибра ретинальных сосудов, они становятся нитевидными. Снижается центральное зрение, поле зрения постепенно концентрически суживается. Изменения в поле зрения характеризуются кольцевидными скотомами соответственно расположению участков дистрофии. Начинает выпадать поле зрения в нижнетемпоральнсм квадранте, затем скотома приобретает частичную или полную кольцевидную форму. Дольше всего сохраняются функции центральной и парацентральной зон сетчатки. Диск зрительного нерва -становится бледным с восковидным оттенком, а позднее развивается типичная картина атрофии зрительного нерва.
При классической пигментной дистрофии отмечается медленное хроническое течение. Периоды прогрессирования процесса чередуются с ремиссиями. В период ремиссий улучшается острота зрения, расширяется поле зрения. Пигментные отложения по ходу сосудов становятся офтальмоскопически видны в возрасте между 3 и 8 годами. Типичные проявления пигментной дистрофии начинаются в школьные годы и к 20 годам становятся уже отчетливо видимыми. Слепота обычно наступает между 40—50 годами, редко в возрасте старше 60 лет.
В диагностике ранних стадий пигментной дистрофии большое значение придают электроретинографическому исследованию.
Пигментная дистрофия нередко протекает атипично. Она может поражать лиц преклонного возраста. Количество пигмента может варьировать от интенсивных скоплений до единичных глыбок вплоть до полного их отсутствия (пигментная дистрофия без пигмента). Могут наблюдаться отклонения и в форме пигментных отложений — от костных телец до причудливой мозаики. Топография пигментных клеток может носить диффузный характер, иметь вид конгломератов в центральных участках сетчатки или ее секторах. Нередко пигментная дистрофия развивается на одном глазу.
Данные об этиологии пигментной дистрофии чрезвычайно туманны и противоречивы. Придают значение генетическим факторам, эндокринным расстройствам, авитаминозу, гипофункции мозгового придатка, полигландулярным расстройствам или токсическим влияниям. Высказывается гипотеза, что пигментная дистрофия является результатом расстройства системы обновления фоторецепторов сетчатки под влиянием избыточного света, который высвечивает родопсин. В связи с этим больным с пигментной дистрофией рекомендуется 'ограничивать попадание света в глаза. Прогноз неблагоприятный. Систематическое лечение способно лишь замедлить патологический процесс.
Лечение. Из множества предложенных методов наиболее патогенетически оправданы те из них, которые направлены на расширение сосудов сетчатки и хориоидеи (нитроглицерин, ацетилхо-лич, никотиновая кислота). С целью повышения энергетических ресурсов назначают АТФ. Радиотерапия на область шеи, тканевая терапия у ряда больных приводят к улучшению и стабилизации зрительных функций. Хороший эффект дает ультразвуковая терапия. Из антикоагулянтов нашел применение гепарин. Полезны витамины С, В2 , Е, РР, гормональные препараты гипофиза, овариальные, тестику-лярные и тиреоидные препараты. Благоприятное действие оказывают метаболические стероиды: ретаболил, нероболил. Появились данные о том, что витамин А приводит с ускорению пигментной дистрофии, поэтому рекомендуется исключить его из диеты больных. Из хирургических процедур за последнее время проходят испытание методы реваскуляризации в виде частичной пересадки полосок глазодвигательных мышц в перихориоидальную область в целях улучшения кровообращения в сосудистой оболочке. Метод у ряда больных дает положительный эффект.
Юношеские дистрофии сетчатки
Генетически обусловленные дистрофические изменения сетчатой и сосудистой оболочек, возникающие в детском и юношеском возрасте, нередко носят семейно-наследственный характер и передаются по рецессивному или доминантному типу. Как правило, поражаются оба глаза. Заболевание характеризуется медленным снижением остроты зрения, появлением центральной скотомы, нарушением цветоощущения. Различают следующие основные формы юношеских макулоди-строфий.
Желточная дистрофия Беста офтальмоскопически характеризуется наличием кистообразного очага желтого цвета, правильной округлой формы, с четкими границами, размером от 0,5 до 2—3 диаметров диска зрительного нерва. Этот очаг располагается в макулярной области и по внешнему виду весьма напоминает желток сырого яйца. Течение заболевания делится на три стадии: 1) желточной - кисты; 2) экссудативно-геморрагическую, которая характеризуется разрывом кисты и появлением кровоизлияний в сетчатку и сосудистую оболочку, наличием отека сетчатки; 3) рубцово-атрофическую. На месте кисты формируется атрофический очаг.
\


|
Рис. 211. Дистрофия сетчатки типа Штаргардта.
(
Дистрофия типа Штаргардта имеет медленно прогрессирующее течение. В начальной стадии заболевания в макулярной области определяется крапчатый отек овальной или округлой формы, имеющий буроватую окраску (рис. 211). Отмечается рефлектирование сетчатки за пределами зоны дистрофического поражения. Во второй стадии развития поражение выходит за пределы макулярной зоны, нарастает деструкция пигментного эпителия, уплотняется мембрана Бруха, что характеризуется появлением «золотистых» рефлексов. В третьей стадии значительно усиливается депигментация очага, появляются изменения в сосудистой оболочке, что приводит к формированию атрофического фокуса.
Ж е л т о ч н о-п ятнистая дистрофия Фра н'ч е с-к е т т и характеризуется наличием очень своеобразных желтоватых очажков, локализирующихся в наружных слоях сетчатой оболочки. Величина их варьирует — от точечных до полутора диаметров вены, форма разнообразная. Иногда желточно-пятнистые очажки сливаются или наслаиваются друг на друга. Располагаются они в макулярной области, но могут быть рассыпаны и по всему заднему полюсу глаза. Заболевание может протекать стационарно, но чаще прогрессирует. Следует различать три стадии жёлточно-пятнистой дистрофии: 1) начальную, неосложненную, характеризующуюся наличием только желто-пятнистых очажков; 2) развитую, или осложненную. В макулярной зоне, помимо желто-пятнистых очажков, появляются диспигментация, уплотнение мембраны Бруха, т. е. изменения, аналогичные таковым при дистрофии Штаргардта; 3) далеко зашедшую, в которой, как правило, отмечается диффузное распространение процесса по всему глазному дну.
Старческие дистрофии сетчатки
В пожилом возрасте нейронные элементы сетчатки претерпевают мало изменений, хотя атрофия небольшой степени, видимо, поражает все невральные структуры. Наиболее выраженным признаком является атеросклероз ретинальных сосудов. В старческом возрасте атрофиче-ские изменения более всего выражены во внутренних слоях сетчатки, но если к этим изменениям присоединяются также склеротические изменения в хориокапиллярах, дистрофические процессы распространяются на внешние слои. Сетчатка с возрастом становится офтальмоскопически менее прозрачной, а фон ее более темным. Исчезают юношеский блеск, макулярный и фовеальные рефлексы. Возрастные изменения сетчатки наблюдаются особенно в двух зонах, где циркуляция наиболее уязвима, — на периферии сетчатки и в желтом пятне, поэтому дистрофии сетчатки принято делить на центральные и периферические.
Центральные сенильные flHCTjpo^ffl^jBp^HBKajfOT__B_6ojiee позднем возрастй7^«-©ч«нъ-р^дШ"Т1риводят к сншке!ппсмцёнтрального зрения, метаморфопсиям, скотомам. Различаюцгри: фазь1_в_т£нении-еклероти-ческой макулярной дистрофии: 1) духую^.2)^^^экссудагивно-геморрагиче-скую; 3) рубцово-атрофическую, или псевдотуморозную (дистрофия Кунта — Юниуса). Процесс преимущественно двусторонний.
В„надаш>шгй_^тадии_^является мелкоочаговая диспигментация, на фоне которой возникают желтоватофозовые очаЖрГ7~вокруг~квторых видна неравномерная ячеистая пигментация. Крупные~глыБки наблюдаются редко. Иногда просвечивают склерозированные хориоидаль-ные сосуды. В этой стадии возможно формирование кисты.
Для экссудативно-геморрагической Фазы характерен отек сетчатки. Сетчатка утолщается оолее чем в 2 раза, ^тиобретает сероватый отте^юкТ Отложения экссудата смазывают ход мелких парамакулярных сосудов, появляются штриховидные и точечные геморрагии. Очаги становятся крупнее. Позднее начинают преобладать процессы пролиферации, формируется серого цвета, дисковидной формы- образование, резко проминирующее в стекловидное тело, окаймленное геморрагия-ми. На поверхности диска видны пигментные отложения. Дисковидная дистрофия Кунта — Юниуса очень напоминает новообразование. Старческие дистрофии относятся к абиотрофическим проявлениям.
Крайняя периферия сетчатки по мере старения теряет прозрачность. Накопление липофусцина в ганглиозных клетках приводит к появлению локалйзованнь1х округлых утолщений по ходу нервных волокон. Одновременно в самих периферических отделах сетчатки (у зубчатой линии), преимущественно в темпоральном секторе, появляются клеточные, а затем и межклеточные вакуоли.7 располагающиеся во внутреннем ядерном и наружном плексиформном слоях. Вакуоли, сливаясь, формируют кисты различной величины, содержащие муко-идный материал. Возникает кистевидное перерождение. Первые проявления кистовидной дистрофии можно наблюдать даже у лиц до 30 лет, но наиболее отчетливой она становится в старческом возрасте. При патологических состояниях кистозное перерождение проявляется ярче и в конце концов может наблюдаться даже в центральных зонах.



Разрушение межкистных стенок и расщепление сетчатки на две пластинки по наружному плексиформному слою называется ретиношизисом (рис. 212). Изменения в сетчатке носят характер серовато-белого пузыревидного возвышения, артерии и вены беловатые, облитерированные. Процесс начинается на периферии в нижнем квадранте височной стороны, часто симметричен в обоих глазах, и распространяется по направлению к заднему полюсу. Кистоподобное образование имеет четкие границы, гладкую поверхность, сохраняет прозрачность, вследствие чего офтальмоскопически трудно различимо. Его легче всего распознать по наличию ретинальных сосудов, которые кажутся свободно плавающими в стекловидном теле. Изредка ретинальные сосуды могут разрываться и тогда кровь заполняет интраретинальную полость. Такие полости, содержащие остатки крови и гемосидерин на стенке, клинически напоминают опухоль. При ретиношизисе можно обнаружить маленькие и множественные отверстия в обоих слоях, при наличии которых может развиться ретинальная отслойка.
В ранней стадии ретиношизиса клинические симптомы полностью отсутствуют, только в запущенной стадии может наблюдаться снижение зрения. Заболевание может быть обнаружено только при периметрии. Визуальные дефекты становятся очевидными, если ретиношизис распространяется за экватор.
Дифференциальная диагностика ретиношизиса довольно трудна.
Чаще приходится дифференцировать его с отслойкой сетчатки. Сетчатка при отслойке более мутная, образует подвижные складки. Границы отслойки менее четки, чем при ретиношизисе. Прогноз при периферическом ретиношизисе довольно благоприятный до тех пор, пока он остается стабильным и прогрессирует медленно. При прогрессировании заболевания возникает опасность поражения центральной зоны (маку-лярная дистрофия).
Лечение. Если расслоение имеет тенденцию к увеличению, рекомендуется лазер- или фотокоагуляция по заднему краю расщепле--
ния. '--------------------------- ~ " "
Из других видов периферической дистрофии следует назвать очаговую и диффузную хориоретинальную дистрофию, решетчатую дистрофию, рети-нальную экскавацию.
Для очаговой и диффузной хориоретинальной дистрофии, как свидетельствует само название, характерно вовлечение в процесс не только сетчатки, но и сосудистой оболочки. Очаговая дистрофия имеет вид довольно крупных очагов бело-серого цвета с четкой границей и причудливым отложением пигмента. Диффузная хориоретинальная дистрофия по форме напоминает след дождевого червя.
Принимая во внимание распределение зон микроциркуляторного кровоснабжения, можно предположить, что обе разновидности дистрофии являются следствием нарушения микроциркуляции в сосудистой оболочке.
Морфологически подтверждается поражение наружных слоев сетчатки. Склероз поражает прежде всего капилляры. В пигментном эпителии старческие изменения более отчетливы, при этом они соответствуют своим гомологам в цилиарном теле и радужке.
Для решетчатой дистрофии и ретинальной экскавации типично нарушение в мозговом слое сетчатки. Не исключено, что патологические изменения стекловидного тела играют не последнюю роль в патогенезе этих видов периферической дистрофии сетчатки.
Для решетчатой дистрофии характерны очаговые истончения сетчатки с наличием штриховидных белых линий, формирующих причудливую решетку. В этой области нередки разрывы сетчатки.
Ретинальная экскавация — это локальное истончение сетчатки. Соответственно очагу сетчатка кажется ярко-красной, очаг дистрофии напоминает разрыв, но никогда не бывает виден клапан, сохраняется непрерывный ход сосудов. Это скорее предразрыв, который в дальнейшем может привести к разрыву сетчатки и ее отслойке. Если для очаговой и диффузной хориоретинальной дистрофии характерно отложение пигмента, то решетчатой дистрофии и ретинальной экскавации пигментные скопления несвойственны.
Как правило, периферические дистрофии наблюдаются на обоих глазах, но степень их проявления бывает различной. Развиваются они годами без значительного ухудшения зрительных функций. Офтальмоскопически их трудно видеть, если не использовать трехзеркальную линзу Гольдмана.


|

|
У пожилых людей возможен гиалиноз мембраны Б р у х а. Она становится желтоватой, менее эластичной, легко отслаивается, в ней появляются своеобразные выросты, которые имеют вид беловатых, блестящих очажков различной величины (друзы сетчатки). Острота зрения при друзах обычно не страдает.
Лечение старческой дегенерации малоэффективно. Обычно применяют антисклеротические препараты, кокарбоксилазу, АТФ, витамины A, Bt , В2, В6, антикоагулянты, кортикостероиды, ангиопротекторы. В последние годы появились сообщения о весьма обнадеживающих результатах лазеркоагуляции, которая особенно показана при экссудативной и экссудативно-геморрагической формах макулодистрофии. Этот вид лечения позволяет добиться значительного улучшения зрительных функций и длительной стабилизации их на достигнутом уровне. Перспективным является также использование методов лазеркоагуляции и лазерной стимуляции при лечении так называемых сухих форм макулодистрофии. Менее эффективны лазерные вмешательства, как, впрочем, и другие методы лечения при. псевдотуморозных формах центральной дистрофии, когда в маку-лярной области на месте фиброваскулярной мембраны уже сформировался плотный рубец.