 |
|
Внутривенная субтракционная дигитальная ангиография.
Внутривенная субтракционная дигитальная ангиография представляет собой метод компьютерной реконструкции, разработанный для преодоления проблем, связанных с артериальной катетеризацией. Метод демонстрирует каротидную окклюзию или выраженный стеноз, но степень стеноза часто остается неуточненной. При данном исследовании можно пропустить почти полную окклюзию с нитевидным просветом сосуда и не удается адекватно охарактеризовать как поражения интракраниальных артерий, так и параметры коллатерального кровотока. При проведении субтракционной дигитальной ангиографии необходимы задержка дыхания, глотания и хороший минутный сердечный выброс — все это может оказаться проблематичным для больных, перенесших инсульт. Кроме того, значительные дозы контрастного вещества способны провоцировать стенокардию, застойную сердечную недостаточность и почечную недостаточность. Артериальное введение контрастного вещества, применяемое при дигитальной ангиографии, дает некоторые преимущества по сравнению с методикой внутривенного контрастирования, но сопряжено с тем же риском, что и традиционная ангиография. Обычно выбор наиболее безопасной для больного методики осуществляется в соответствии с клиническим опытом, накопленным в конкретном учреждении, где проводится обследование.
Получение изображений головного мозга. Совершенствование методов исследования инфарктов мозга, их размеров и локализации обусловлено развитием аксиальной компьютерной томографии (КТ), позитронной эмиссионной томографии и ядерного магнитного резонанса. Два последних метода в настоящее время находятся на стадии разработки. КТ позволяет оценить размеры и локализацию инфарктов мозга, располагающихся супратенториально, в том числе лакунарных инфарктов диаметром менее 0,5 см. Кроме того, КТ выявляет перифокальный отек и с меньшим постоянством — геморрагический инфаркт. Между тем в раннем периоде развития инфаркта при КТ не удается отграничить ишемизированную ткань от нормальной, в большинстве случаев с помощью КТ невозможно обнаружить инфаркты мозга, по крайней мере в первые 48 ч заболевания. Менее надежные результаты КТ дает при локализации инфаркта в стволе мозга, т. е. в вертебрально-базилярной системе кровоснабжения, в связи с артефактами, возникающими при движениях, и костными артефактами, а также малыми размерами многих инфарктов.
Измерение мозгового кровотока с помощью радиоактивного ксенона и позитронная эмиссионная томография с использованием меченых диоксида углерода и кислорода обеспечивают качественное и количественное томографическое определение мозгового кровотока. Применение этих методов не относится к рутинной клинической практике, и их не используют с целью терапевтического контроля. Метод протонного ЯМР применяют для точной идентификации распространенности и локализации зоны инфаркта в течение первых часов после его развития. С внедрением в клиническую практику магнитов с высокосиловыми полями (1,5—4 Т) может стать возможной визуализация in vivo регионарного ЯМР-спектра высокоэнергетических фосфатных соединений с последующим заключением о жизнеспособности ткани мозга. Если данная технология будет разработана, она позволит быстро оценивать реакцию ткани мозга на проводимое лечение.
Лечение транзиторных ишемических атак в каротидной системе. Лечение антикоагулянтами. При угрожающей окклюзии сонной или средней мозговой артерии, которую рассматривают в качестве причины ТИА, показана безотлагательная антикоагулянтная терапия гепарином. Неоспоримым аргументом в пользу выбора такого лечения может стать предполагаемый патофизиологический механизм инсульта. Но в связи с тем что нет опубликованных данных, свидетельствующих об эффективности или, наоборот, опасности этой терапии, ее следует расценивать как эмпирическую.
Еще более противоречиво и проблематично длительное проведение антикоагулянтной терапии варфарином натрия. Эффективность длительной антикоагулянтной терапии как способа предупреждения инсульта и снижения частоты ТИА сложно оценить по ряду причин: например, из-за отсутствия рандомизации, небольшого числа больных, отсутствия единого подхода при диагностике причин ТИА. Оценка результатов некоторых исследований отягощается еще и в связи с включением ТИА, вызванных не атероматозным поражением внутренней сонной артерии, и преходящей неврологической симптоматики, не обусловленной ишемией. Многие полагают, что длительное применение антикоагулянтов оказывает влияние на больных с ТИА в каротидной системе, не подлежащих хирургическому лечению по медицинским показаниям, или в том случае, если область поражения недоступна хирургическому вмешательству (каротидный сифон или ствол средней мозговой артерии). В связи с тяжелыми последствиями окклюзии средней мозговой артерии назначение антикоагулянтов рекомендуется больным с симптоматикой ТИА или малого инсульта на фоне резкого стеноза ствола средней мозговой артерии. Чтобы свести к минимуму опасность осложнений в виде кровотечений при употреблении варфарина натрия, определяемое протромбиновое время обычно не должно превышать его контрольные значения в 1,5 раза. Противопоказания к назначению антикоагулянтов четко определены и включают активно кровоточащую язву, злокачественную гипертензию, уремию, печеночную недостаточность и плохую переносимость препарата больным. Относительными противопоказаниями служат пожилой возраст, систолическое кровяное давление выше 190 мм рт. ст., наличие в анамнезе кровотечения, связанного с язвой или диатезом. Введение гепарина в виде коротких курсов способно воспрепятствовать развитию повторных ТИА и предотвратить полную закупорку в участке выраженного стеноза, пока больной ожидает проведения ангиографии, хирургической операции или назначения пероральных антикоагулянтов.
Лечение антиагрегантами. Действие антиагрегантов на течение ТИА и малых инсультов подвергается критике по тем же причинам, что и действие антикоагулянтов. Наиболее изученным препаратом, используемым с целью профилактики инсульта, является ацетилсалициловая кислота (аспирин). В ходе 8 рандомизированных исследований были испытаны один аспирин и аспирин в сочетании с другими антиагрегантами. Исследования показали, что один аспирин оказывает благоприятное действие, предотвращая развитие повторных ТИА и инсультов у больных, имеющих клиническую симптоматику. В другой работе, в ходе которой проводилась рутинная ангиография, высказано предположение о том, что аспирин эффективен у тех больных, у которых ТИА сочетаются с поражением внутренней сонной артерии, но не у пациентов, перенесших единственную ТИА без признаков поражения сонной артерии, т. е. обусловленную, по-видимому, эмболией из сердца. Согласно данным этих исследований, наибольший эффект аспирина заключался в снижении степени риска развития инсульта за 3 года приблизительно с 19 до 12%; последний показатель риска оказался существенно выше такового при эндартерэктомии. Большинство специалистов считают, что аспирин способен помочь, но он не является альтернативным средством лечения при ТИА, возникающих на фоне атеротромботического поражения внутренней сонной артерии. Его часто применяют в тех случаях, когда преходящие симптомы ишемии мозга возникают при выраженном стенозе каротидного сифона или при небольших степенях стеноза в начальном участке внутренней сонной артерии, каротидном сифоне или стволе средней мозговой артерии.
Существуют теоретические предпосылки для того, чтобы избегать чрезмерного употребления аспирина. Парадоксальным является то, что аспирин ингибирует образование в тромбоцитах тромбоксана Аз, индуктора агрегации тромбоцитов, вазоконстрикторного простагландина, а также подавляет синтез простациклина и простагландина, происходящего из эндотелиальных клеток и обладающего антиагрегационным и сосудорасширяющим действием. В низких дозах аспирин преимущественно ингибирует продукцию тромбоксана аз; поэтому многие врачи рекомендуют его в малых дозах, составляющих 300 мг или менее в день.
Дипиридамол действует посредством ингибирования тромбоцитарной фосфодиэстеразы, которая ответственна за расщепление циклического аденозинмонофосфата. Результирующее увеличение уровня циклической АМФ в тромбоцитах приводит к торможению агрегации тромбоцитов. Однако не существует неопровержимых подтверждений того, что дипиридамол предупреждает повторное развитие ТИА и инсультов у больных с клинически проявляющимся атеротромботическим поражением сосудов мозга. Сульфинпиразон ингибирует реакцию активации в тромбоцитах и влияет на адгезию тромбоцитов к субэндотелиальной ткани. Он пролонгирует выживаемость тромбоцитов у больных с протезами клапанов сердца. Нет данных, подтверждающих более высокую эффективность в профилактике ТИА и инсультов сульфинпиразона и других антиагрегантов, например клофибрата и ибупрофена, по сравнению с аспирином, принимаемым в отдельности.
Каротидная эндартерэктомия. Каротидная эндартерэктомия — это общепринятый метод лечения при ТИА, обусловленных каротидным стенозом. Впервые предложенная в 1954 г., эта операция дает осложнения в 1—20% случаев, причем данный показатель зависит от состояния больных и опыта бригады хирургов и врачей. Хотя во многих исследованиях показана эффективность этой процедуры в профилактике повторных ТИА и инсультов, ее клиническую значимость пока еще требуется подтвердить посредством четко поставленного, контролируемого, рандомизированного клинического исследования. Несмотря на то что сочетанная частота осложнений ангиографии и операции составляет менее 3%, создается впечатление, что хирургическое вмешательство более опасно, чем отсутствие лечения.
Больные с выраженным стенозом одной сонной артерии, а также окклюзией противоположной сонной артерии или функциональной недостаточностью виллизиева круга подвержены несколько более высокому риску развития инсульта во время проведения эндартерэктомии. Следует отметить, что ЭЭГ-мониторинг во время операции позволяет установить церебральную ишемию в ходе хирургического вмешательства, и предупредить хирурга о необходимости предпринять определенные меры для улучшения кровоснабжения мозга.
Большинство больных, подвергающихся эндартерэктомии, имеют гипертензионное артериосклеротическое поражение сердечно-сосудистой системы и периферическую сосудистую патологию. Активные коронарные заболевания, такие как нестабильная стенокардия, недавно перенесенный инфаркт миокарда (в течение 6 мес) и застойная сердечная недостаточность, служат противопоказаниями к проведению операции. Высокую гипертензию обычно удается корригировать перед операцией, но при выраженном стенозе сонной артерии не следует чрезмерно снижать артериальное давление, так как это способствует прогрессированию поражения до полной окклюзии с развитием инсульта.
Стеноз может повторно возникнуть после операции, хотя такое наблюдается редко. Это объясняют недостатками техники операции, избыточным образованием рубцовой ткани и активным артериосклеротическим заболеванием. В течение первого года основной патологический процесс проявляется главным образом пролиферацией фиброзной ткани, после первого года — дальнейшим разрастанием фиброзной ткани и атеросклерозом. Коща начинает клинически проявляться рестеноз, хирургическое вмешательство хотя и осуществимо, но становится более сложным в техническом отношении.
При сочетанных поражениях внутренней сонной артерии — например, одно в области каротидной бифуркации, другое — сифона внутренней сонной артерии, требуется более внимательный подход. Если при стенозе сифона резидуальный диаметр просвета составляет более 2 мм, а нижележащего участка внутренней сонной артерии — менее 2 мм, то эндартерэктомию рекомендовать можно. В случаях более выраженного сужения сифона значимость эндартерэктомии менее убедительна и предпочтительнее назначение антикоагулянтов и антиагрегантов. Но единого мнения относительно эффективности какого-либо метода лечения в подобных ситуациях не существует.
Операция экстракраниально-интракраниального шунтирования. Создание анастомоза поверхностной височной ветви наружной сонной артерии с кортикальной поверхностной ветвью средней мозговой артерии может обеспечить коллатеральный приток крови в бассейн средней мозговой артерии. Такая операция была предложена больным с окклюзией сонной артерии и грубым стенозом в области ствола средней мозговой артерии, которые наблюдаются у врача по поводу повторных ТИА или малых инсультов. Между тем результаты всемирного рандомизированного исследования не подтвердили более высокую эффективность хирургического вмешательства при данных состояниях по сравнению с лечением антикоагулянтами и антиагрегантами.
Лечение инсульта в каротидной системе. Выбор метода лечения зависит от тяжести недавно развившегося инсульта в системе внутренней сонной артерии. При полной гемиплегии, грубой афазии или анозогнозии, свидетельствующих о вовлечении в процесс обширных участков в бассейне кровоснабжения средней мозговой артерии, предупреждение повторных инсультов в том же артериальном бассейне становится менее срочной задачей. Вместо этого исключительно важно поддержать на адекватном уровне артериальное давление и купировать отек мозга. Имеются ограниченные данные в пользу применения антикоагулянтов после «завершившегося» инсульта или при наличии стабильного дефекта в случае инсульта с обширным очагом поражения. Однако, если в первые часы после начала заболевания клиническая картина улучшается или неврологический дефицит незначителен, имеются указания на эффективность короткого курса введения антикоагулянтов (гепарина) для предотвращения нарастания поражения, т. е. «инсульта в развитии». В настоящее время многие авторы рекомендуют гепарин при флюктуирующем или прогрессирующем течении острого нарушения мозгового кровообращения. Исходя из патофизиологических механизмов инсульта в каротидной системе, многие врачи проводят короткий курс антикоагулянтов при лечении больных с легким инсультом на фоне недавно развившейся окклюзии или резкого стеноза внутренней сонной артерии, надеясь предупредить тем самым второй, возможно, более тяжелый, эпизод. В подобных случаях существует вероятность возникновения геморрагического пропитывания малых ишемических инфарктов, но это происходит редко. Поэтому вопросы времени назначения и целесообразности раннего применения гепарина остаются спорными.
Хотя соответствующих контролировавшихся исследований проведено не было, эндартерэктомию рекомендуют больным с выраженным стенозирующим поражением внутренней сонной артерии, перенесшим малый инсульт в бассейне, расположенном дистальнее пораженного участка. Показатель риска операции для опытных хирургов составляет менее 2%, если нет медицинских противопоказаний. Если контралатеральная сонная артерия резко стенозирована или окклюзирована, эндартерэктомия ипсилатеральной сонной артерии сопряжена с более высоким риском. Сопоставлений между течением болезни у лиц с клинически проявляющимся выраженным каротидным стенозом и результатами хирургического вмешательства проведено не было. Практика свидетельствует, что повторные инсульты развиваются более чем у 3% пациентов, получавших нехирургическое лечение.
Кровоизлияние в зону инфаркта мозга встречается исключительно редко после эндартерэктомии внутренней сонной артерии и, по-видимому, не чаще, чем без проведения хирургического вмешательства, если в послеоперационном периоде удается избежать гипертензии. Но как бы то ни было, после инсульта рекомендуют отложить каротидную эндартерэктомию на 2—6 нед для того, чтобы состояние больного стабилизировалось, но неоправданная задержка может закончиться тяжелыми последствиями. Более ранняя операция предпочтительнее, если неврологический дефицит незначителен или имеет преходящий характер, хотя мнения на этот счет противоречивы.
Операцию проводят также в некоторых случаях острой окклюзии сонной артерии, обычно в первые 8 ч после ее возникновения, но при глубоком неврологическом дефиците она обычно дает неудовлетворительные результаты. Поэтому операция показана пациентам с незначительно выраженным неврологическим дефицитом. Альтернативные методы лечения большинства больных с инсультом легкой или умеренной степени тяжести и подтвержденной окклюзией внутренней сонной артерией включают применение антикоагулянтов, антиагрегантов или не предусматривают применения ни тех, ни других препаратов. Некоторые врачи назначают антикоагулянты в течение 6 мес, надеясь на предупреждение эмболий из распространяющегося тромба. Иногда в зависимости от результатов ангиографии и природы рецидивирования клинических симптомов возможна эндартерэктомия наружной сонной артерии или контралатеральной стенозированной внутренней сонной артерии. Вероятную необходимую терапию определяет возможная причина ишемии. Эмболии из окклюзированной сонной артерии служат поводом к назначению антикоагулянтов, тогда как повторяющиеся симптомы, указывающие на снижение кровотока в полушарии головного мозга, изолированном от источников коллатерального кровотока, служат основанием для операции.
При выборе лечения при стенозе каротидного сифона или ствола средней мозговой артерии, сочетающегося с инсультом или повторными ТИА, необходимо принимать во внимание оба эти состояния. В связи с тем что экстракраниально-интракраниальное шунтирование не снижает риск ишемического инсульта, в большинстве случаев рекомендуют лечение антиагрегантами (аспирин) или антикоагулянтами (варфарин натрия). Если нет данных, указывающих на более эффективные методы лечения, при стенозе каротидного сифона сначала рекомендуют антиагреганты, а затем, при рецидивировании симптомов, — антикоагулянты. В связи с потенциально разрушительными эффектами окклюзии средней мозговой артерии при стенозе ее ствола, сопровождающемся неврологической симптоматикой, рекомендуется антикоагулянтная терапия варфарином натрия. Если же, несмотря на проведенное лечение, наблюдают рецидивы симптомов, может оказаться эффективным снижение вязкости крови. Однако со временем часто происходит ослабление симптомов независимо от способа лечения.
Необычная локализация атеротромботического стеноза или окклюзии может обусловливать интермиттирующую симптоматику с вовлечением контралатеральной нижней конечности. В этом случае рекомендуют антиагреганты и антикоагулянты. Исследований, подтверждающих развитие атеротромботического поражения данной локализации, нет, как и хирургических процедур, предотвращающих ишемию в дистальных территориях кровоснабжения передней мозговой артерии, обусловленную ее проксимальным стенозом.
Большое внимание уделяется изучению эффективности опиатоподобного вещества налоксона при остром ишемическом инфаркте мозга, но его результативность еще требуется подтвердить. Одно из перспективных новых направлений в лечении при ишемическом инсульте — это снижение общей вязкости крови. Если показатели артериального давления стабильны, уменьшение общей вязкости крови посредством снижения гематокритного числа и/или сывороточного фибриногена приводит к возрастанию кровотока через стенозированный участок сосуда. Предполагают, что при этом способе лечения должен усилиться приток крови к зоне ишемии («полутень»), расположенной между подвергшейся инфаркту и нормальной тканью мозга. Однако размеры «полутени» остаются неизвестными в каждом конкретном случае инсульта. Лечение сопряжено с незначительным риском.
Бессимптомный стеноз каротидной бифуркации, сопровождающийся шумом
Генез шумов, прослушиваемых при атеросклеротическом поражении каротидной бифуркации, еще не приведшем к возникновению ТИА или инсульта, неизвестен. Согласно публикациям, в проведенных исследованиях анализировались малые популяции, и в большинстве из них не удалось установить локализации и степени выраженности стеноза. Обследования больных с бессимптомным стенозом и шейными шумами, направляемых на обширные хирургические процедуры, характеризуются сходными недостатками. В большинстве работ отмечено, что у больных с шейными шумами повышен риск болезней сердца, инсульта и смерти. Между тем инсульт необязательно развивается в бассейне того сосуда, от которого исходит шум. Учитывая это, можно сказать, что проводить операции на сонной артерии у больных с бессимптомным ее стенозом не всегда целесообразно.
Однако у больных с грубым стенозирующим поражением в начале внутренней сонной артерии (1,5 мм и менее), уменьшающим приток крови в дистальные участки внутренней сонной артерии, повышен риск тромботической окклюзии. Хотя у этих больных наблюдается уменьшение кровотока в дистальном отделе внутренней сонной артерии, поражение остается у них бессимптомным благодаря достаточному ипсилатеральному кровотоку через переднюю часть виллизиева круга в ипсилатеральные среднюю и переднюю мозговые артерии. Поэтому инсульт может развиться позже в связи с артериоартериальными эмболиями. Шум, сопутствующий выраженному стенозу в начале внутренней сонной артерии, высокий по звучанию и длительный, часто прослушивается и во время диастолы. По мере прогрессирования стеноза и замедления кровотока шум ослабевает и при наступлении окклюзии исчезает. Неинвазивные методы исследования сонных артерий, к числу которых относятся В-сканирование, допплеровское исследование кровотока непосредственно дистальнее участка стеноза, количественный спектральный анализ шума и определение окулосистолического давления с помощью окулоплетизмографии, позволяют идентифицировать участки выраженного стенозирования. Если нет данных рандомизированного изучения эффективности эндартерэктомии по сравнению с антиагрегационной терапией при этом виде поражения, врач может выбрать любой из этих методов. Чаще назначают антиагреганты. Если же признаки прогрессирующего сужения документированы и диаметр резидуального просвета сосуда 1,5 мм и менее, в нашей клинике методом выбора считается хирургическое вмешательство. Частота осложнений операции не должна превышать 2%. Однако пока нет подтверждений того, что хирургическое лечение эффективнее консервативной терапии, в связи с чем необходимо проведение рандомизированной оценки.
Атеротромботическое поражение вертебрально-базилярной системы и бассейна мозговой артерии
На границе между мостом и продолговатым мозгом две позвоночные артерии сливаются и образуют основную артерию. Последняя делится на две задние мозговые артерии в межножковой ямке (см. рис. 343-2). Каждая из этих крупных артерий отдает большие длинные и короткие огибающие ветви, а также мелкие глубокие пенетрирующие ветви, снабжающие кровью мозжечок, продолговатый мозг, мост, средний мозг, субталамус, таламус, гиппокамп, медиальные отделы височных долей и затылочные доли. Существует предрасположенность определенных участков позвоночных, основной и задних мозговых артерий к атеросклеротическому поражению. Чаще всего страдают начальные сегменты обеих позвоночных и проксимальная часть основной артерии. Кроме того, отмечается тенденция к образованию атеросклеротических бляшек в начальных отделах позвоночных, основной и задних мозговых артерий. Прогностическое значение имеет то, что атероматозное поражение определенной локализации характеризуется своеобразной историей развития заболевания, вызывает появление особых клинических синдромов и требует специфических терапевтических подходов.
Задняя мозговая артерия
Патофизиология. В 70% случаев обе задние мозговые артерии берут начало от бифуркации в верхней части основной артерии; в 22% случаев одна из них идет от ипсилатеральной внутренней сонной артерии; в 8% случаев обе задние мозговые артерии исходят от одной и той же внутренней сонной артерии (см. рис. 343-2, б).
Атеросклеротическая бляшка, образовавшаяся в верхней части основной артерии или в прекоммунальном сегменте задней мозговой артерии, может блокировать или сужать просвет одной или более мелких пенетрирующих ветвей ствола мозга (см. рис. 343-2 и 343-6, а).. Эти ветви снабжают кровью среднюю часть ножек мозга, ипсилатеральные черную субстанцию, красное ядро, ядра глазодвигательного нерва, ретикулярную формацию среднего мозга, субталамические льюисовы тела, перекрест верхних ножек мозжечка, задний продольный пучок и медиальную петлю. Артерия Percheron, т. е. задняя таламр-субталамо-парамедианная артерия, — это единственная артерия, отходящая справа или слева от срединного прекоммунального (мезэнцефалического) сегмента задней мозговой артерии. На уровне субталамуса она разделяется и снабжает кровью с двух сторон нижний срединный и передний отделы таламуса и субталамуса. Таламические таламо-геникулятные ветви, также берущие начало от прекоммунального сегмента задней мозговой артерии, снабжают кровью дорсальный, дорсомедиальный, передний и нижний отделы таламуса и медиальное коленчатое тело. К этим ветвям относятся срединные и боковые задние хориоидальные артерии. Медиальная задняя артерия сосудистого сплетения снабжает кровью верхнюю дорсомедиальную и дорсальную переднюю части таламуса и медиальное коленчатое тело, а также сосудистую основу III желудочка. Латеральная задняя артерия сосудистого сплетения снабжает кровью сосудистое сплетение бокового желудочка. Обе задние артерии сосудистого сплетения посылают ветви, анастомозирующие с ветвями передней одноименной артерии. Но другие мелкие ветви прекоммунального сегмента задней мозговой артерии заканчиваются, не формируя анастомозов.
Атеросклеротические бляшки, образующиеся в задней мозговой артерии дистальнее слияния с задней соединительной артерией (см. рис. 343-6, б), могут приводить к клинически проявляющейся окклюзии мелких огибающих ветвей, идущих вокруг среднего мозга и огибающих боковую часть ножек мозга, медиальную петлю, покрышку среднего мозга, верхнее двухолмие, боковые коленчатые тела, заднелатеральные ядра таламуса, сосудистое сплетение и гиппокамп. В редких случаях при более дистальной локализации бляшки в задней мозговой артерии (см. рис. 343-6, в) окклюзия может вызвать ишемию и инфаркт в нижнесрединной части височной доли, парагиппокамповой и гиппокамповой извилинах и затылочной доле, включая кору вдоль шпорной борозды и ассоциативные зрительные поля 18 и 19.
Клинические синдромы. Локализация атероматозного поражения в задней мозговой артерии или в начале одной из ее ветвей, а также степень сужения обычно определяют начало, тяжесть течения и характер клинического синдрома. Значительную, но менее важную роль играют и другие факторы, включая коллатеральный кровоток через заднюю соединительную артерию или кортикальные ветви и вязкость крови. Однако даже при наличии атеросклеротической бляшки в задней мозговой артерии механизмом, ответственным за развитие инсульта, обычно служит эмболическая окклюзия этой артерии или ее ветвей. Изменения задней мозговой артерии обусловливают появление синдромов, которые делятся на две группы: первая — синдромы поражения среднего мозга, субталамуса и таламуса, связанные с атеросклеротическим сужением, атеросклеротической или эмболической закупоркой проксимального прекоммунального -сегмента задней мозговой артерии или начала ее пенетрирующих ветвей; вторая —синдромы поражения коры, вызванные атеросклеротическим сужением, атеротромботической или эмболической окклюзией посткоммунального сегмента задней мозговой артерии.
Проксимальные прекоммунальные синдромы (центральная территория). При окклюзии ствола задней мозговой артерии развивается инфаркт с одно- или двусторонним вовлечением субталамуса и медиального таламуса, а также поражением на одноименной стороне ножки мозга и среднего мозга с соответствующими клиническими симптомами (см. рис. 343-6). Очевидно, при нефункционирующем состоянии задней соединительной артерии (например, ее атрезии) появляются также симптомы поражения периферической территории, кровоснабжаемой посткоммунальным сегментом задней мозговой артерии (см. рис. 343-6). Если полная окклюзия возникает не в начале задней мозговой артерии, то гемиплегия при инфаркте ножки мозга развивается редко. Синдромы частичного проксимального поражения позволяют думать об окклюзии среднемозговой таламо-перфоративной артерии, но не служит ее подтверждением. При синдроме верхнего поражения, характеризующемся вовлечением красного ядра и/или денто-красноядерно-таламического пути, отмечают грубую контралатеральную атаксию. При синдроме нижнего поражения наблюдают паралич III черепного нерва и контралатеральную атаксию (синдром Клода) или паралич III черепного нерва в сочетании с контралатеральной гемиплегией (синдром Вебера). При вовлечении в процесс субталамического льюисова тела возможно появление контралатерального гемибаллизма. Окклюзия артерии Percheron вызывает парез взора вверх и гиперсомнию. Такому поражению часто сопутствуют абулия и состояние эйфории, способствующее возникновению абулии. КТ и ЯМР позволяют обнаружить двусторонние очаги поражения, напоминающие по своим очертаниям бабочку, в субталамусе и средненижних отделах таламуса. Обширные очаги инфаркта в среднем мозге и субталамусе при двусторонней окклюзии ствола задней мозговой артерии обычно развиваются вторично при эмболиях. В таких случаях наблюдают глубокую кому, двустороннюю пирамидную симптоматику и «децеребрационную ригидность».
Атероматозная окклюзия пенетрирующих ветвей таламических и таламо-геникулятной группы в их начальных участках приводит к появлению таламических и таламо-капсулярных лакунарных синдромов. Наиболее известен таламический синдром Дежерина — Русс и. Основными его проявлениями служат контралатеральное выпадение как поверхностной (болевой и температурной), так и глубокой (тактильной и проприоцептивной) чувствительности по гемитипу. Иногда страдают лишь болевая и температурная либо вибрационная и мышечно-суставная чувствительность. Чаще всего нарушения определяются в области лица, руки, кисти, туловища, ноги и стопы, реже — лишь в одной конечности. Нередко имеет место гиперпатия, а спустя несколько недель или месяцев в пораженных областях может развиться мучительная жгучая боль. Больные описывают ее как сдавливающую, стягивающую, леденящую, режущую. Эта боль носит упорный, изнурительный характер, слабо поддается воздействию анальгетиков. Иногда эффективны антиконвульсанты. При вовлечении в очаг поражения заднего бедра внутренней капсулы обнаруживаются гемипарез или гемиплегия в сочетании с расстройствами чувствительности по гемитипу. К числу других сопутствующих двигательных нарушений относятся гемибаллизм, хореоатетоз, интенционный тремор, дискоординация и позная установка кисти и руки, особенно во время ходьбы.
Посткоммунальные синдромы (периферическая, или кортикальная, территория) (см. рис. 343-6, б, в). Инфаркты в области подушки зрительного бугра могут возникать при закупорке задней таламической таламо-геникулятной пенетрирующей ветви посткоммунального отдела задней мозговой артерии. Сама по себе окклюзия периферического отдела задней мозговой артерии чаще всего приводит к развитию инфарктов кортикальной поверхности медиальной стороны височной и затылочной долей. Частым симптомом бывает контралатеральная гомонимная гемианопсия. Если ассоциативные зрительные поля остаются интактными и в патологический процесс вовлекается лишь кора вблизи шпорной борозды, больной ощущает дефект зрения внезапно. Иногда выпадает лишь верхний квадрант поля зрения. Центральное -зрение может оставаться сохранным, если кровоснабжение вершины затылочного полюса поддерживается из ветвей средней мозговой артерии. При вовлечении медиальных отделов височной доли и гиппокампа могут появляться внезапные расстройства памяти, особенно при поражении доминантного полушария, но эти нарушения, как правило, исчезают, поскольку функции памяти осуществляются обоими полушариями мозга. При поражении доминантного полушария с распространением инфаркта в латеральном направлении глубоко в белое вещество с вовлечением в патологический процесс валика мозолистого тела возможно развитие алексин без аграфии. Также могут наблюдаться зрительная агнозия на лица, предметы, математические символы и цвета, а также аномия с парафазиями (амнестическая афазия), даже в отсутствие поражения мозолистого тела. При окклюзии внутренней сонной артерии резкий стеноз или окклюзия задней мозговой артерии на той же стороне способны уменьшить кровоток в зоне смежного кровоснабжения задней и средней мозговых артерий. Часто это приводит к возникновению зрительной агнозии, зрительного игнорирования и неспособности пересчитать предметы, находящиеся в противоположной половине поля зрения. Иногда окклюзия задней мозговой артерии сопровождается педункулярным галлюцинозом (зрительные галлюцинации в виде ярко расцвеченных сцен и предметов), но точная локализация инфаркта в таких случаях остается не до конца ясной.
Двусторонние инфаркты в бассейне кровоснабжения дистального отдела задней мозговой артерии приводят к развитию корковой слепоты. Больной часто не отдает себе отчета в имеющихся расстройствах зрения, а зрачок нормально реагирует на свет. Даже когда зрительный дефект бывает полностью одно- или двусторонним, могут сохраняться небольшие островки зрения; при этом больной обычно сообщает о неустойчивости зрения, впечатлении, будто образы объектов ему удается удерживать за счет сохранности видения их отдельных частей. В редких случаях утрачивается только периферическое зрение, а центральное остается интактным; при этом пациент сообщает о наличии трубчатого зрения. Оптическая атаксия (неспособность осуществлять зрительный контроль за движениями конечностей), окулярная атаксия (неспособность переводить взгляд на определенную точку поля зрения), неспособность к счету объектов, изображенных на картинке, или составлению представления об изображении на картине, неспособность обходить встречающиеся на пути предметы характерны для двусторонних поражений ассоциативных зрительных путей. Подобное сочетание симптомов носит название синдрома Балинта. Обычно он наблюдается при двусторонних инфарктах, развивающихся, как полагают, на фоне снижения кровотока в бассейне дистального отдела задней мозговой артерии в зоне смежного кровоснабжения со средней мозговой артерией, что бывает при остановке сердца. Наконец, окклюзия верхней части основной артерии, обусловленная, как правило, эмболией, может давать клиническую картину, включающую все или любой из симптомов поражения центральной или периферической территории кровоснабжения. Патогномоничными для нее являются внезапное начало заболевания и двусторонний характер симптоматики.
Лабораторное обследование. Инфаркт в периферической территории бассейна задней мозговой артерии можно легко диагностировать с помощью КТ. Между тем данные КТ недостаточно надежны при инфарктах в центральной зоне кровоснабжения задней мозговой артерии, особенно развивающихся вторично при окклюзирующем поражении пенетрирующих ветвей задней мозговой артерии. При ЯМР-томографии можно обнаружить инфаркты данной локализации диаметром более 0,5 см. Ангиография остается единственным методом, убедительно демонстрирующим атеросклеротические изменения или эмболическое поражение задней мозговой артерии. Однако ни одна из разновидностей ангиографии не позволяет выявить окклюзирующее поражение мелких пенетрирующих ветвей. Таким образом, диагностика основывается главным образом на клинических данных, подтверждаемых результатами ЯМР.
Лечение. Инфаркты в бассейне задней мозговой артерии обычно бывают вторичного характера и развиваются на фоне эмболий из нижележащих сегментов вертебрально-базилярной системой или из сердца. С целью предупреждения повторных эмболий назначают антикоагулянты. При атеросклеротической окклюзии задней мозговой артерии специфического лечения не требуется. Симптомы транзиторной ишемии в бассейне задней мозговой артерии могут быть обусловлены атеротромботическим стенозом ее проксимального участка или одной из ее пенетрирующих ветвей (лакунарная ТИА). Течение такого атеросклеротического поражения остается неуточненным. Поэтому нет четких сравнительных данных об эффективности антикоагулянтов и антиагрегантов либо назначения той или иной терапии в сравнении с отсутствием таковой. В целом же наиболее мягким способом лечения представляется назначение антиагрегантов.
Позвоночная и задняя нижняя мозжечковая артерии
Патофизиология. Позвоночная артерия, идущая от безымянной артерии справа и от подключичной артерии слева, имеет четыре анатомических сегмента. Первый сегмент продолжается от начала артерии до ее входа в отверстие поперечного отростка CVI или CV. Вторым является вертикальный сегмент, когда артерия проходит через отверстия в поперечных отростках позвонков CVI—СII. Третий сегмент — горизонтальный, на его протяжении артерия проникает через поперечное отверстие, огибая дугу атланта и пронизывая твердую мозговую оболочку на уровне большого затылочного отверстия. Четвертый сегмент начинается от точки прободения артерией твердой мозговой оболочки и продолжается до места слияния с другой позвоночной артерией, где формируется основная артерия. От четвертого сегмента исходят мелкие пенетрирующие ветви, снабжающие кровью медиальные и латеральные отделы продолговатого мозга, а также крупная ветвь — задняя нижняя мозжечковая артерия. Проксимальные сегменты последней снабжают кровью боковые отделы продолговатого мозга, дистальные ее ветви — нижнюю поверхность мозжечка. Существуют анастомозы между восходящими шейными, щитовидными-шейными артериями, затылочной артерией (ветвь наружной сонной артерии) и вторым сегментом позвоночной артерии (см. рис. 343-1). У 10% больных одна из позвоночных артерий развита недостаточно (атретична) для того, чтобы играть существенную роль в кровоснабжении стволовых структур головного мозга.
Предрасположенность к развитию атеротромботического поражения имеют первый и четвертый сегмент позвоночной артерии. Хотя атеросклеротическое сужение первого сегмента (начала артерии) может быть значительным, оно редко приводит к ишемическому инсульту с поражением ствола мозга. Коллатеральный кровоток от противоположной позвоночной артерии или восходящих шейных и щитовидно-шейных артерий или от затылочной артерии обычно бывает достаточным (см. рис. 343-1). В тех случаях, когда одна позвоночная артерия атретична, а в начальном участке другой имеется атеросклеротическое поражение, единственно возможными источниками коллатерального кровотока остаются восходящая шейная, щитовидно-шейная и затылочная артерия либо ретроградный ток крови из основной артерии через заднюю соединительную артерию (см. рис. 343-2 и 343-6). В подобных условиях кровоток в вертебрально-базилярной системе ухудшается и возникают ТИА. Кроме того, возможно формирование начального тромбоза дистальной базилярной и проксимальной вертебральной локализации. При блокировании подключичной артерии проксимальнее начала позвоночной артерии физическая нагрузка на левую руку может привести к перераспределению кровотока от вертебрально-базилярной системы к артериям верхней конечности, что иногда сопровождается симптомами недостаточности кровообращения в вертебрально-базилярной системе — подключичным синдромом обкрадывания. В редких случаях он приводит к выраженной ишемии в вертебрально-базилярной системе.
Атеросклеротическая бляшка в четвертом сегменте позвоночной артерии может локализоваться проксимальнее начала задней нижней мозжечковой артерии, вблизи начала задней нижней мозжечковой артерии или дистальнее него, а также в области слияния двух позвоночных артерий и образования основной артерии. Когда бляшка располагается проксимальнее начала задней нижней мозжечковой артерии, то критическая степень сужения сосуда приводит к поражению латеральных отделов продолговатого мозга и задненижней поверхности мозжечка.
Хотя атеросклеротическое поражение редко дает сужение второго и третьего сегментов позвоночной артерии, эти сегменты подвержены развитию расслоений, фиброзно-мышечной дисплазии и в редких случаях — поражение артерий за счет воздействия остеофитов и артритических изменений в отверстиях поперечных отростков позвонков.
Клиническая картина. ТИА, развивающиеся при недостаточности кровоснабжения в бассейне позвоночной артерии, вызывает головокружение, онемение на одноименной половине лица и в противоположных конечностях, двоение в глазах, дисфонию, дисфагию и дизартрию. Гемипарез наблюдается исключительно редко. Подобные ТИА непродолжительны (до 10—15 мин) и повторяются много раз в течение дня.
Если развиваются инфаркты, то чаще всего они поражают боковые отделы продолговатого мозга с вовлечением задненижней части мозжечка (синдром Валленберга — Захарченко) или без этого. Его проявления перечислены на рис. 343-7. У 80% больных синдром развивается после окклюзии позвоночной артерии, а у 20% — при окклюзии задней нижней мозжечковой артерии. Атеротромботическая

Рис. 343-7. Синдромы поражения мозговых структур. (Представлено Fisher С. М., М. D.)
| Клинические проявления | Пораженные структуры |
| 1. Синдром медиального поражения продолговатого мозга (окклюзия позвоночной артерии или ее ветви или нижнего отдела основной артерии) | |
| На стороне поражения: | |
| Паралич и атрофия половины языка | Ипсилатеральный XII нерв |
| На стороне, противоположной поражению: | |
| Паралич руки и ноги без вовлечения мускулатуры лица; нарушения тактильной и проприоцептивной чувствительности по гемитипу | Контралатеральный пирамидный путь и медиальная петля |
| 2. Синдром латерального поражения продолговатого мозга (окклюзия любого из пяти сосудов — позвоночной, задней нижней мозжечковой, верхней, средней или нижней латеральных медуллярных артерий) | |
| На стороне поражения: | |
| Боль, онемение, расстройство чувствительности на половине лица | Нисходящие пути и ядро V нерва |
| Атаксия конечностей, падение в сторону поражения | Четко не установлены — веревчатое тело, полушарие мозжечка, мозжечковые волокна, спинно-мозжечковый путь (?) |
| Нистагм, диплопия, осциллопсия. головокружение, тошнота, рвота | Вестибулярное ядро |
| Синдром Горнера (миоз, птоз, уменьшение потоотделения) | Нисходящий симпатический тракт |
| Дисфагия, дисфония, паралич небной занавески, паралич голосовой связки, снижение глоточного рефлекса | Выходящие волокна IX и Х нервов |
| Утрата вкусовой чувствительности | Вкусовое ядро и вкусовые пути |
закупорка пенетрирующих медуллярных ветвей позвоночной или задней нижней мозжечковой артерий приводит к возникновению парциальных синдромов ипсилатерального поражения бокового и срединного отделов продолговатого мозга.
Иногда наблюдается синдром медиального поражения, при котором в зону инфаркта вовлечена пирамида продолговатого мозга; оно вызывает контралатеральный гемипарез в верхней и нижней конечностях и не затрагивает мускулатуру лица. При поражении медиальной петли и выходящих из продолговатого мозга волокон подъязычного нерва отмечаются контралатеральное снижение мышечно-суставного чувства и ипсилатеральный паралич мышц языка.
Инфаркт мозжечка с сопутствующим отеком мозга может привести к внезапной остановке дыхания в связи с повышением внутричерепного давления в задней черепной ямке. Гиперсомния, симптом Бабинского, дизартрия и двусторонняя слабость мышц лица нередко отсутствуют или обнаруживаются лишь незадолго до наступления остановки дыхания. Неустойчивость при ходьбе, головокружение, тошнота и рвота могут входить в число немногих ранних симптомов и должны вызывать подозрение о возможности развития данного осложнения.
Лабораторное обследование. При ТИА с клиникой поражения латеральных отделов продолговатого мозга важно проводить определение адекватности кровотока в дистальной зоне бассейна позвоночной артерии и в задней нижней мозжечковой артерии. В связи с этим назначают ангиографию. При КТ можно обнаружить обширный инфаркт мозжечка в бассейне задней нижней мозжечковой артерии. ЯМР-томография дает возможность более раннего выявления инфаркта мозжечка и по мере технического усовершенствования позволит диагностировать латеральный инфаркт продолговатого мозга. Уже сейчас стала возможной визуализация четвертого сегмента позвоночной артерии, если в ней имеется кровоток. Высказывается предположение о том, что в дальнейшем при помощи ЯМР-технологии можно будет получать изображение атеротромботического материала в позвоночных и основных артериях, устанавливать их проходимость или окклюзию, заменяя тем самым ангиографическое исследование.
| Ипсилатеральное онемение руки, туловища и ноги | Ядра тонкого и клиновидного пучков |
| На стороне, противоположной поражению: | |
| Расстройства болевой и температурной чувствительности на половине тела и иногда лица | Спиноталамический путь |
| 3. Синдром полного половинного поражения продолговатого мозга (окклюзия позвоночной артерии): сочетание медиального и латерального синдромов. | |
| 4. Синдром латерального поражения моста и продолговатого мозга (окклюзия позвоночной артерии): сочетание латерального медуллярного и латерального нижнего понтинного синдромов | |
| 5. Синдром основной артерии (синоним — синдром единственной позвоночной артерии): сочетание различных стволовых синдромов и симптомов поражения бассейна задней нижней мозжечковой артерии | |
| Двусторонние симптомы поражения длинных проводников (двигательные и чувствительные нарушения, мозжечковые расстройства и поражения черепных нервов периферического характера) | Длинные проводники с двух сторон, мозжечковые пути, черепные нервы |
| Паралич или парез всех конечностей, а также всей бульбарной мускулатуры | Кортикобульбарный и кортикоспинальный тракты с двух сторон |
Лечение. При лечении больного с ишемией или инфарктом в бассейне позвоночной или задней нижней мозжечковой артерии возникают четыре важных вопроса. Во-первых, при окклюзии позвоночной или задней нижней мозжечковой артерии могут подвергнуться инфаркту задненижние отделы мозжечка и иногда боковые отделы продолговатого мозга. Развивающийся отек мозжечка можно лечить осмотическими препаратами (маннитол), но иногда требуется проведение хирургической декомпрессии. Во-вторых, при тромбозе четвертого сегмента позвоночной артерии тромб может распространяться в основную артерию или быть источником эмболий в основную артерию; эти эмболы застревают в верхней части основной артерии или в одной из ее ветвей. Поэтому в случаях латерального инфаркта продолговатого мозга могут появиться симптомы базилярной недостаточности. В подобных ситуациях настоятельно рекомендуется назначать неотложную антикоагулянтную терапию гепарином. Некоторые врачи настаивают на профилактическом применении этой методики при острой окклюзии позвоночной артерии, хотя есть подтверждения эффективности длительного лечения варфарином натрия. В-третьих, при клинически проявляющемся атеросклеротическом поражении одной позвоночной артерии с сопутствующей врожденной атрезией или уже сформировавшейся окклюзией контралатеральной позвоночной артерии могут развиться ишемия в бассейне основной артерии и ее проксимальный тромбоз. В подобных обстоятельствах показана безотлагательная антикоагулянтная терапия гепарином с последующим длительным приемом варфарина натрия. В-четвертых, в тех же случаях, но при локализации дающего клинические симптомы атеротромботического поражения в позвоночной артерии непосредственно проксимальнее задней нижней мозжечковой артерии рекомендуют операцию по обходному сосудистому шунтированию между затылочной и задней нижней мозжечковой артериями. Эффективность этой операции не доказана, в связи с чем вопрос о ее проведении может быть поставлен лишь после того, как лечение антикоагулянтами не дало результатов.
Основная артерия
Патофизиология. Основная артерия образуется за счет слияния позвоночных артерий у места перехода моста в продолговатый мозг. После прохождения вдоль поверхности основания моста она заканчивается в межножковой ямке, где находится бифуркация и формируются задние мозговые артерии (см. рис. 343-2 и 343-6). Ветви основной артерии снабжают кровью основание моста и верхнюю часть мозжечка. Ветви основной артерии делятся на три группы: 1) парамедианные, число которых колеблется от 7 до 10, снабжают клиновидную часть моста по обеим сторонам от средней линии; 2) короткие огибающие ветви, а их насчитывается от 5 до 7, снабжают латеральные 2/3 моста, средние и верхние ножки мозжечка и 3) две билатеральные длинные огибающие артерии (верхние мозжечковые и передние/нижние мозжечковые артерии) идут вокруг моста и снабжают полушария мозжечка.
Атероматозные поражения могут локализоваться в любом участке по длиннику ствола основной артерии, но чаще всего в проксимальном базилярном и дистальном вертебральном сегментах. Обычно поражения приводят к окклюзии проксимального участка основной артерии и одной или обеих позвоночных артерий в их дистальных участках. Клиническая картина варьирует в зависимости от доступности ретроградного коллатерального кровотока из задних соединительных артерий.
Атеротромбоз иногда приводит к окклюзии верхней части основной артерии; чаще же ее закупорка вызывается эмболом из сердца или проксимальнее расположенных позвоночных артерий и сегментов основной артерии. Артериоартериальные эмболы также могут служить причиной закупорки одной из более мелких ветвей основной артерии или одной из задних мозговых артерий.
Клинические симптомы — основная артерия по сравнению с ее ветвями. Поскольку в стволе мозга в непосредственной близости друг от друга располагается много различных нейрональных систем, при его ишемии может возникнуть множество клинических синдромов. Наиболее значимыми с этой точки зрения системами являются кортико-спинальные и кортико-бульбарные пути, средние и верхние ножки мозжечка, спиноталамические пути и ядра черепных нервов. На рис. 343-8. 343-9 и 343-10 проиллюстрированы некоторые из сосудистых синдромов, включая и такие, которые ждут клинико-патологоанатомического определения.
К сожалению, по симптомам преходящей ишемии или инсульта в бассейне основной артерии зачастую не удается установить, поражена ли сама основная артерия или ее ветви, а между тем различия в локализации поражения имеют важное значение для выбора адекватного лечения. Однако распознать полную картину базилярной недостаточности несложно. Подтверждением данному диагнозу служат сочетание двусторонних симптомов поражения длинных проводников (чувствительных и двигательных), симптомов поражения черепных нервов, мозжечковой дисфункции. Состояние «бодрствующей комы», сопровождающееся тетраплегией, наблюдается при двустороннем инфаркте основания моста. Кома, обусловленная дисфункцией активирующей системы ретикулярной формации, и тетраплегия с симптомами поражения черепных нервов заставляют предполагать полный, с тяжелыми расстройствами инфаркт моста и среднего мозга. Цель, однако, состоит в том, чтобы распознать угрожающую окклюзию основной артерии задолго до развития такого разрушительного по своим последствиям инфаркта. Поэтому серийные ТИА или медленно прогрессирующий, с флюктуирующим течением инсульт становятся исключительно значимыми, если знаменуют собой атеротромботическую дистальную вертебральную или проксимальную базилярную окклюзию.
Транзиторные ишемические атаки. Когда ТИА представляют собой проявления окклюзии проксимального сегмента основной артерии, то в патологический процесс могут быть вовлечены продолговатый мозг, а также мост. Больные часто жалуются на головокружение, и когда их просят описать испытанные ощущения, то они сообщают о том, что «плывут», «качаются», «перемещаются», «чувствуют неустойчивость». Они могут пожаловаться на то, что «комната переворачивается вверх дном», «пол плывет под ногами» или «приближается к ним». Головокружение — это самый характерный симптом преходящей ишемии в бассейне основной артерии, но еще до того, как тромбоз основной артерии приводит к развитию инфаркта, головокружение обычно сопровождается другими симптомами (см. гл. 14).
Итак, преходящее головокружение в сочетании с диплопией, дизартрией, онемением лица или околоротовой области и расстройствами чувствительности по гемитипу свидетельствует о преходящей недостаточности мозгового кровообращения в вертебрально-базилярной системе. Как правило, гемипарез указывает на вовлечение в патологический процесс основной артерии независимо от того, поражены при этом позвоночные артерии или нет. Чаще всего ТИА на фоне угрожающей окклюзии основной артерии или ее ветвей бывают непродолжительными (в течение 5—30 мин) и повторными, возникая по нескольку раз в день. Это скорее обусловлено интермиттирующим снижением кровотока, чем рецидивирующими эмболиями. Как правило, симптоматика поражения ветви основной артерии связана с односторонним стволовым поражением, тогда как симптомы ТИА при вовлечении основной артерии свидетельствуют о двустороннем поражении ствола мозга.
Инсульт. Инсульт при атеротромботической окклюзии основной артерии обычно дает двусторонние симптомы стволового поражения. Иногда о двусторонней ишемии ствола мозга свидетельствуют парез взора или ядерная офтальмоплегия в сочетании с ипсилатеральным гемипарезом, т. е. определенная комбинация поражения черепного нерва и длинного проводящего пути (чувствительного и/или двигательного). Чаще наблюдается сочетание симптомов двустороннего поражения основания моста с одно-или двусторонним вовлечением структур покрышки.
Когда атеротромботическая окклюзия ветви основной артерии начинает проявляться клинически, это сопровождается односторонней симптоматикой поражения двигательных, чувствительных путей и черепных нервов. Окклюзии длинных огибающих ветвей основной артерии дают специфические клинические синдромы (см. ниже, а также «Лакунарная болезнь»).
Верхняя мозжечковая артерия. Окклюзия верхней мозжечковой артерии приводит к грубой ипсилатеральной мозжечковой атаксии (за счет поражения средней и/или верхней ножек мозжечка), тошноте и рвоте, дизартрии, контралатеральному выпадению болевой и температурной чувствительности на конечностях, туловище и лице (вовлечение спино- и тригеминоталамического пути). Иногда возможны частичная потеря слуха, атактический тремор в ипсилатеральной верхней конечности, синдром Горнера и миоклонус мягкого неба. Чаще встречаются частичные синдромы.
Передняя нижняя мозжечковая артерия. Окклюзия передней нижней мозжечковой артерии приводит к развитию инфарктов различной выраженности,
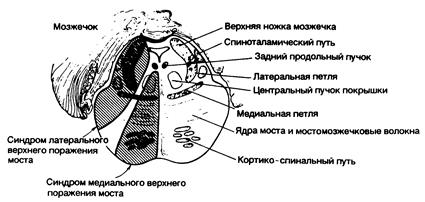
Рис. 343-8. Синдромы поражения верхних структур моста. (Предоставлено Fishci С. М., М. D.)
| Клинические поражения | Пораженные структуры |
| 1. Синдром медиального верхнего поражения моста (парамедианные ветви верхней части основной артерии): | |
| На стороне поражения: | |
| Мозжечковая атаксия (возможна) | Верхняя и/или средняя ножка мозжечка |
| Интернуклеарная офтальмоплегия | Задний продольный пучок |
| Миоклонический синдром с вовлечением мускулатуры мягкого неба, глотки, голосовых связок, дыхательного аппарата, лица, глазодвигательного аппарата и т. д. | Локализация неясна — центральный пучок покрышки (?), зубчатый выступ (?), ядро нижней оливы (?) |
| На стороне, противоположной поражению: | |
| Паралич лица, руки и ноги | Кортикобульбарный и кортикоспинальный путь |
| Иногда страдают тактильная, вибрационная, мышечно-суставная чувствительность | Медиальная петля |
| 2. Синдром латерального верхнего поражения моста (синдром верхней мозжечковой артерии) | |
| На стороне поражения: | |
| Атаксия в конечностях и при ходьбе, падение в сторону очага поражения | Средняя и верхняя ножки мозжечка, верхняя поверхность мозжечка, зубчатое ядро |
| Головокружение, тошнота, рвота; горизонтальный нистагм | Вестибулярное ядро |
| Парез взора по горизонтали (ипсилатеральный) | Мостовой центр взора |
| Косая девиация | Не установлена |
| Миоз, птоз, снижение потоотделения в области лица (синдром Горнера) | Нисходящие симпатические волокна |
| Статический тремор (описан в одном случае) | Зубчатое ядро (?), верхняя ножка мозжечка (?) |
поскольку размеры этой артерии и кровоснабжаемая ею территория варьируют в отличие от таковых для задней нижней мозжечковой артерии. Основные симптомы включают ипсилатеральную глухоту, слабость мимических мышц, истинное головокружение (системное), тошноту и рвоту, нистагм, шум в ушах и мозжечковую атаксию, синдром Горнера, парез взора по горизонтали. В противоположной стороне тела утрачивается болевая и температурная чувствительность. Окклюзия вблизи начала артерии может сопровождаться симптомами поражения кортико-спинального пути.
Закупорка одной из пяти—семи коротких огибающих ветвей основной артерии вызывает ишемию специфической области в латеральных 2/3 моста и/или средней или верхней ножке мозжечка, тогда как окклюзия одной из семи — десяти пара-медианных ветвей основной артерии сопровождается ишемией в особом клиновидном участке с той и другой сторон в медиальной части моста (см. рис. 343-8, 343-9, 343-10).
Описано множество синдромов поражения ствола мозга, которые получили эпонимические названия, в том числе синдромы Вебера, Клода, Бенедикта, Фовиля, Реймона—Сестана, Мийяра—Жюбле. В мосту располагается так много нейрональных структур, что даже небольшие различия в бассейнах кровоснабжения каждой артериальной ветви и в перекрывании между сосудистыми бассейнами приводят к изменениям клинической картины. Например, дизартрия в сочетании с неловкостью в кистях позволяет думать о малом инфаркте в основании моста мозга. Между тем наличие изолированного гемипареза не позволяет дифференцировать ишемию основания моста от ишемии кортико-спинального пути в супратенториальной его части, т. е. в области заднего колена внутренней капсулы.
Гемипарез в сочетании с потерей чувствительности на той же стороне позволяет думать о супратенториальной локализации очага поражения при инсульте. Диссоциированные расстройства чувствительности (потеря лишь болевой и температурной чувствительности) на лице и половине тела свидетельствуют об ишемии ствола мозга. Утрата чувствительности с вовлечением всех модальностей, в том числе болевой и температурной, а также тактильной и мышечно-суставной, указывает на локализацию поражения в вентрально-заднем отделе зрительного бугра или в глубинном белом веществе теменной доли и прилежащей к нему поверхности коры. Симптомы нарушения функций черепных нервов, в том числе глухота, периферический парез лицевого нерва, парез отводящего нерва, паралич глазодвигательного нерва, имеют исключительно важное значение для установления сегментарного уровня поражения моста или среднего мозга.
Лабораторное обследование. Хотя КТ в большинстве случаев позволяет установить локализацию очага поражения при инсульте через 48 ч после его начала, этот метод дает менее надежные результаты при выявлении и локализации острого нарушения мозгового кровообращения в задней черепной ямке. Костные артефакты часто приводят к «стиранию» деталей изображения. Слабая разрешающая способность при визуализации стволовых инфарктов обусловливается также частичными объемными артефактами и ограничениями срезов. ЯМР лишен многих из этих недостатков и позволяет выявить малые (лакунарные) инфаркты в основании моста, возникающие при окклюзии парамедианных ветвей основной артерии, как и инфаркты более значительных размеров, развивающиеся при поражении непосредственно основной артерии или более крупных ее ветвей. Кроме того, ЯМР дает возможность обнаружить
| На стороне, противоположной поражению: | |
| Расстройства болевой и температурной чувствительности в области лица, конечностей, туловища | Спиноталамический путь |
| Расстройства тактильной, вибрационной и мышечно-суставной чувствительности больше в ноге, чем в руке (отмечают тенденцию к несоответствию между нарушениями болевой и тактильной чувствительности) | Медиальная петля (латеральная часть) |

Рис. 343-9. Синдром поражения средних структур моста. (Предоставлено Fisher С. М., M.D.)
| Клинические проявления | Пораженные структуры |
| 1. Синдром медиального среднемостового поражения (парамедианная ветвь среднего участка основной артерии) | |
| На стороне поражения: | |
| Атаксия конечностей и походки (более выраженная при двустороннем вовлечении) | Средняя ножка мозжечка |
| На стороне, противоположной поражению: | |
| Паралич мышц лица, руки и ноги | Кортикобульбарный и кортикоспинальный путь |
| Различная степень расстройств тактильной и проприоцептивной чувствительности при распространении поражения в направлении назад | Медиальная петля |
| 2. Синдром латерального среднемостового поражения (короткая огибающая артерия) | |
| На стороне поражения: | |
| Атаксия в конечностях | Средняя ножка мозжечка |
| Паралич жевательных мышц | Двигательные волокна или ядро тройничного нерва |
| Расстройства чувствительности на половине лица | Чувствительные волокна или ядро тройничного нерва |
| На стороне, противоположной поражению: | |
| Расстройства болевой и температурной чувствительности на конечностях и туловище | Спиноталамический путь |
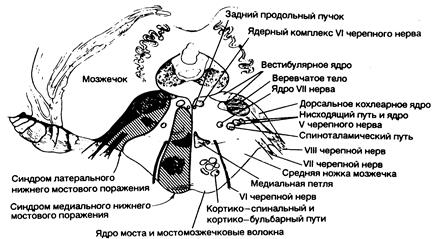
Рис. 343-10. Синдромы поражения нижних структур моста. (Предоставлено Fisher С. М., М. D.)
| Клинические проявления | Пораженные структуры |
| 1. Синдром медиального нижнего поражения моста (окклюзия парамедианной ветви | |
| основной артерии) На стороне поражения: | |
| Паралич взора в сторону поражения (при сохранности конвергенции) | «Центр» взора по горизонтали |
| Нистагм | Вестибулярное ядро |
| Атаксия конечностей и походки | Средняя ножка мозжечка (?) |
| Двоение при взгляде в сторону | Отводящий нерв |
| На стороне, противоположной поражению: | |
| Паралич мышц лица, руки и ноги | Кортико-бульбарный и кортико-спинальный путь в нижних отделах моста |
| Расстройства тактильной и проприоцептивной чувствительности в половине тела | Медиальная петля |
| 2. Синдром латерального нижнего поражения моста (окклюзия передней нижней мозжечковой артерии) | |
| На стороне поражения: | |
| Горизонтальный и вертикальный нистагм, головокружение, тошнота, рвота, осциллопсия | Вестибулярный нерв или его ядро | ⇐ Предыдущая661662663664665666667668669670Следующая ⇒