 |
|
Инструментальное исследование
Определение толщины кожно-жировых складокпроизводят калипером Беста с постоянным давлением. Толщину каждой складки измеряют 3 раза. Полученные данные складывают. Сопоставляют полученные величины с массой тела, что позволяет судить о преимущественном развитии жировой ткани или костно-мышечной системы.
Лимфатические узлы
Лимфатические узлы(ЛУ) залегают в подкожно жировой клетчатке по ходу лимфатических сосудов различных участков человеческого тела и в норме не выдаются над уровнем здоровой кожи. Выделяют две группы лимфатических узлов: периферические (париетальные), расположенные подкожно, и висцеральные, через которые протекает лимфа от внутренних органов.
Осмотр: увеличение лимфоузлов, видимые на глаз пакеты, изъязвленные лимфоузлы.
При осмотре можно заметить значительно увеличенные лимфатические узлы.
Пальпация: обнаруживаются сравнительно небольшие их увеличения. По ходу расположения ЛУ различают затылочные, задне-передне-шейные (указательным и средним пальцами обеих рук симметрично прощупываются узлы шеи, расположенные вдоль переднего и заднего краёв грудино-сосковых мышц), околоушные, подчелюстные, подбородочные, над- и подключичные, подмышечные, торакальные (кнутри от передней подмышечной линии под нижним краем m. Pectoralis major), локтевые, паховые, подколенные.
Прощупывание локтевых ЛУ проводится путём захвата кистью руки нижней трети предплечья противоположной руки обследуемого ребёнка, сгибают руку последнего в локтевом суставе и затем указательным и средним пальцами другой руки (одноимённой с рукой ребёнка) продольными скользящими движениями прощупывают sulcus bicipitalis lateralis и medialis на уровне локтя и выше.
При пальпации подколенных ЛУ больной должен согнуть нижнюю конечность, поставив её на край стула, чтобы уменьшить напряжение мышц. Можно обследовать подколенные ЛУ в сидячем положении ребёнка.
При осмотре ЛУ врач должен занять удобное положение как для себя, так и для ребёнка. Пальпация проводится мягкими, скользящими кругообразными движениями фаланг II и III пальцев обеих рук или одной руки (при пальпации подбородочных узлов).
При характеристике периферических узлов, если они прощупываются, надо указать на количество (много, мало, единичные), размеры (с горошину, сливу, либо в мм), консистенцию (мягкие, плотные), подвижность, отношение к соседним узлам (спаяны в пакеты, изолированы), чувствительность (болезненны, безболезненны).
С развитием ребёнка количество и размер ЛУ постепенно увеличивается, в раннем и дошкольном возрастах у здоровых детей размеры отдельных ЛУ могут быть не более горошины.
Множественное увеличение ЛУ, остающихся мягкими, подвижными, безболезненными, наблюдается у детей с лимфатическим диатезом. ЛУ становятся болезненными под влиянием инфекции (ангина, грипп и др.).
Острая множественная гиперплазия ЛУ наблюдается при лейкозах, инфекционном мононуклеозе и т.п. При туберкулёзной интоксикации чаще поражаются надключичные, шейные и затылочные ЛУ.
Воспаление слюнных желёз (а не надчелюстные ЛУ) вызывает паротит.
Таблица 2
Группы лимфоузлов
| Группы лимфоузлов | Кол-во в группе | Размер | Консис- тенция | Подвиж- ность | Болезнен- ность |
| Затылочные | |||||
| Околоушные | |||||
| Задние шейные | |||||
| Передние шейные | |||||
| Подчелюстные | |||||
| Подбородочные | |||||
| Надключичные | |||||
| Подключичные | |||||
| Подмышечные | |||||
| Торакальные | |||||
| Кубитальные | |||||
| Паховые |
КОСТНАЯ СИСТЕМА
Жалобы
При заболеваниях опорно-двигательного аппарата дети и их родители жалуются на боли в костях, суставах, припухлость, отёчность, ограничение подвижности.
При сборе анамнеза важно выяснить семейную отягощённость ревматическими заболеваниями, состояние здоровья ребёнка накануне настоящего заболевания, наличие травм. Следует уточнить длительность болевого синдрома, локализацию болей, симметричность поражения, характер и интенсивность болей, время и условия их появления, продолжительность. При деформации костной системы необходимо выяснить время её появления. Уточнить сроки и порядок прорезывания зубов, закрытие родничков, становление статических функций ребёнка.
Осмотр
Осмотр необходимо производить в положении лёжа, сидя и стоя. Затем ребёнка просят пройтись, присесть, согнуть и разогнуть ноги, руки и т.д. У маленьких детей для оценки состояния костно-суставной системы полезно понаблюдать за игрой ребёнка.
Осмотр лучше всего производить при дневном освещении либо при лампах дневного света, так как известно, что при обычном вечернем освещении теряется возможность обнаружить желтушное окрашивание кожи и склер. Помимо прямого освещения, выявляющего весь контур тела и составные его части, следует применить и боковое освещение, которое позволяет обнаружить различные пульсации на поверхности тела (верхушечный толчок), дыхательные движения грудной клетки, перистальтику желудка и кишечника.
Техника осмотра
Последовательно обнажая тело больного, производят осмотр его при прямом и боковом освещении. Осмотр туловища и грудной клетки лучше проводить в вертикальном положении обследуемого. Живот следует осматривать в вертикальном и горизонтальном положении пациента. Осмотр должен быть систематичным.
Вначале производят общий осмотр, позволяющий выявить симптомы общего значения, а затем - участков тела по областям:
голова, лицо, шея, туловище, конечности, кости, суставы.
Осмотр спереди:
форма, размер головы; прикус, состояние верхней и нижней челюсти; форма грудной клетки (рахитичная, цилиндрическая и т.д.), живота (выпуклый, выступает за уровень грудной клетки, вытянутый и т.д.), конечностей; положение головы – правильное, наклонение в сторону или вперёд; сравнительная оценка верхнего и нижнего лица; контур и уровень плеч – симметричное, сведённые вперёд, асимметрия шейно-плечевых линий; определение эпигастрального угла, консистенции; форма ног – прямые, Х-образные, О-образные (искривление оценивается по 3-х балльной системе:1 – небольшое, 2 – умеренное, 3 – выраженное (затруднение при ходьбе); исследование походки.
Осмотр сзади
осмотр головы, состояние затылочной кости; асимметрия плечевого пояса и головы; положение лопаток (опущение плеча и лопатки с одной стороны, асимметрия нижних углов лопаток, разное их отстояние от позвоночника вправо или влево, вперёд или назад); асимметрия треугольников талии; форма нижних конечностей; симметричность кожных складок на бёдрах; количество складок на внутренней поверхности бёдер; укорочение одной из конечностей; отклонение позвоночника во фронтальной плоскости вправо или влево в одном отделе или в нескольких. При выявлении отклонения позвоночника во фронтальной плоскости более, чем на 1 см, наличие асимметрии треугольников талии необходимо дифференцировать нарушения осанки от деформации позвоночника при сколиотической болезни. Можно использовать тест на определение скручивания позвонков (торсии). Для этого при осмотре ребёнка ему предлагают наклониться вперёд (стоя спиной, а затем лицом к обследуемому), голова опущена, руки свободно свисают. При нарушении осанки во фронтальной плоскости позвоночник имеет вид ровной дуги, вдоль него не выявляется никаких выбуханий. Появление в области искривления мышечного валика или рёберного выбухания, неполное выравнивание позвоночника заставляет думать о сколиозе и является показанием для рентгенологического исследования.
Осмотр сбоку
Положение и форма головы; положение плеч; форма живота; форма спины – правильная, сутулая, плоская, круглая, кругловогнутая, плосковогнутая, сглаживание поясничного лордоза при круглой и плоской спине.
Осмотр стопы
Определение плоскостопия (нормальная, уплощение стопы – «плоскостопие 2 степени», плоские стопы – «плоскостопие 3 степени») производится с помощью плантографии; вальгусное или варусное положение стопы.
Походка
Исследование походки важно для оценки состояния позвоночника и суставов нижних конечностей. Ребёнка необходимо попросить пройти вперёд, повернуться, вернуться назад. При этом оценивают движения рук, таза, бёдер, коленей, различных отделов стопы. Нормальная походка характеризуется плавным движением рук, связанным с движением противоположной ноги; симметричным движением таза, поворачивающегося вперёд за движущейся в этом направлении ногой; разгибанием коленного сустава при постановке ноги на пятку; сгибанием коленного сустава при переносе ноги; устойчивой постановкой пятки; приподниманием пятки перед отталкиванием; тыльным сгибанием голеностопных суставов при переносе; возможностью плавного поворота.
Виды патологической походки:
· анталгическая - быстрый перенос тела с больной ноги на здоровую; причины – боли в нижнем отделе позвоночника, поражение тазобедренного или коленного суставов, стопы;
· походка Тренделенбурга – при поражении тазобедренных суставов, в положении на поражённой ноге с противоположной стороны опускание таза;
· «утиная» (переваливающаяся) походка – при двустороннем поражении тазобедренных суставов;
· спастическая (волочащаяся) походка – обусловлена трудностями при сгибании коленных суставов и при переносе ноги.
Различают следующие степени развития костяка:
1) тонкий и узкий (узкие плечи и грудная клетка, большие размеры кистей рук и ступней);
2) средний – промежуточное положение;
3) массивный или широкий (широкие плечи и грудная клетка, большие размеры кистей рук и ступней).
Пальпация:
головы: обследуются швы, роднички, плотность самих костей (выявление краниотабеса); большой и малый роднички;
грудной клетки: рёбер (болезненность, «рахитические чётки»), грудины;
конечностей:утолщение в области эпифизов лучевой кости («браслетки»); утолщение в области диафизов фаланг пальцев («нити жемчуга»); температура кожи над суставами, чувствительность, толщина и подвижность кожи над суставами; наличие уплотнения, отёчности, болевых точек.
Измерения:
окружности головы, грудной клетки, конечностей, величины суставов; измерение амплитуды движений, пассивных и активных (угломером).
Дополнительные методы исследования: рентгенологическое исследование, выявление кифосколиоза; кифосколиозметр Недригайловой, Подъяпольской; сферосоматометр Воллеянского; сколиограф Лесуна; определение зубного и костного возраста.
ПОЯСНЕНИЯ
При осмотре головы обращают внимание на: не увеличились ли размеры головы (макроцефалия), или наоборот, уменьшились (микроцефалия); сферография – в норме форма черепа округлая, а при патологии может быть квадратной, четырёхугольной, ягодицеобразной и т.д.
Ощупывание головы производится сразу обеими руками, положив большие пальцы на лоб, ладони на височные области, средним и указательным пальцами обследуют теменные кости, затылочную область, швы и родничок, т.е. всю поверхность черепа. Обращают внимание на то, имеются ли размягчения костей, особенно в области затылка (краниотабес), теменных и височных костей или уплотнение костей черепа. Пальпируя большой родничок, необходимо прежде всего определить величину родничка, причём измеряется расстояние между двумя противоположными сторонами родничка, а не по его диагонали, ибо в этом случае трудно решить, где кончается шов и где начинается родничок. Необходимо также тщательно ощупать края родничка, обратить внимание - имеется ли их мягкость, податливость, зазубренность, выпячивание или западение.

Рис.1. Измерение большого родничка.
Сплошная линия – правильное, пунктирная – неправильное.
При осмотре головы оценивают состояние верхней и нижней челюсти, определяют особенности прикуса (прямой, ортогнатический, прогнатический), прорезывание зубов. Молочные зубы прорезываются после рождения в определённой последовательности.
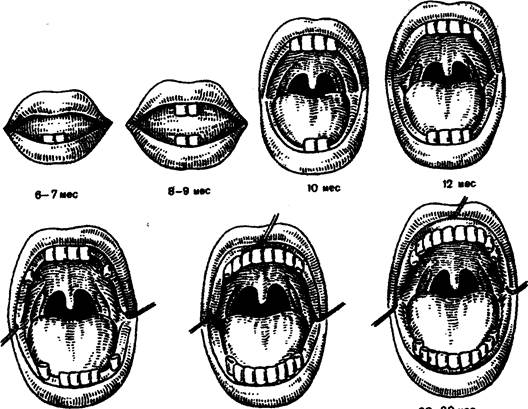
12-15 мес 18-20 мес 20-30 мес
Рис. 2. Сроки прорезывания молочных зубов.
Таблица 3