 |
|
РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ
Реанимация (оживление) — ряд мероприятий, направленных на восстановление жизни раненого (больного) при внезапной остановке дыхания и сердца. Признаки остановки сердца:
отсутствие пульса на сонной артерии;
потеря сознания;
судороги;
расширение зрачков без их реакции на свет;
исчезновение дыхания;
изменение окраски кожи до бледного или синего цвета.
Реанимацию необходимо начинать как можно раньше, так как она бывает наиболее успешной, когда ее осуществляют в течение первых 5—6 мин.
Реанимация заключается в поддержании дыхания и кровообращения. Ее необходимо проводить в такой последовательности:
восстановить проходимость дыхательных путей;
поддержать дыхание;
поддержать циркуляцию крови.
Для восстановления и поддержания проходимости дыхательных путей нужно уложить раненого на спину и выполнить тройной прием:
запрокинуть голову, помещая одну руку на лоб раненого на границе с волосистой частью головы, другую — под затылок;
выдвинуть вперед и вверх нижнюю челюсть, прикладывая усилие пальцев к ее углам у основания;
раскрыть рот, помещая большой палец на передние зубы нижней челюсти так, чтобы они располагались перед линией зубов верхней челюсти.
У раненных в челюсти для восстановления проходимости дыхательных путей необходимо использовать дыхательную трубку.
При попадании в полость рта инородных тел, крови, рвотных масс нужно удалить их пальцем, обернутым бинтом или платком. Голова раненого при этом должна быть повернута в сторону.
Поддержание дыхания проводят способом «рот ко рту» ил «рот к носу» (рис. 138).
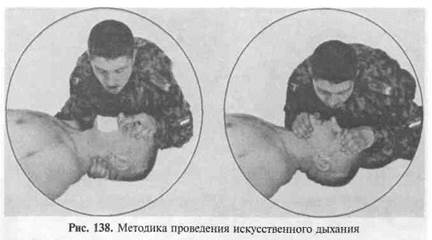
Методика искусственного дыхания способом «рот ко рту»:
встать сбоку от раненого, зажать его нос пальцами и сделать вдох;
плотно прижать свои губы к губам раненого;
с силой выдохнуть воздух в дыхательные пути раненого, следя за его грудной клеткой: она должна расширяться;
после окончания выдоха приподнять свою голову, выдох раненого произойдет пассивно.
Повторять искусственное дыхание с частотой 12—15 в минуту.
Способ искусственного дыхания «рот к носу» отличается только тем, что губами плотно обхватывают нос раненого, при этом рукой прижимают нижнюю челюсть пострадавшего к верхней так, чтобы его рот был закрыт.
По возможности искусственное дыхание следует проводить с помощью дыхательной трубки.
Поддержание циркуляции крови осуществляют массажем сердца. Для этого:
уложить раненого спиной на землю;
встать сбоку от него, положить свои руки на нижнюю треть грудины строго по средней линии в точке, расположенной на два поперечных пальца выше нижнего конца грудины. При этом руки поставить таким образом, чтобы надавливание на грудину производилось только ладонью, так чтобы пальцы не касались поверхности груди. Ладонь второй руки накладывать на тыл первой для усиления давления. Осуществлять давление на грудь толчком руками, выпрямленными в локтевых суставах. Толчки давать с частотой 60—80 в минуту с таким усилием, чтобы грудина смещалась к позвоночнику на 4—5 см.
Методика проведения реанимации одним человеком (рис. 139):
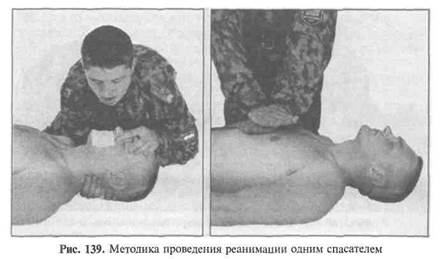
положить раненого на спину;
восстановить проходимость дыхательных путей;
сделать три вдувания воздуха в дыхательные пути;
проверить наличие пульса на сонной артерии, который прощупывается на шее между кивательной мышцей и трахеей;
при отсутствии пульса приступить к массажу сердца и искусственному дыханию, чередуя 15 толчков массажа с двумя вдохами.
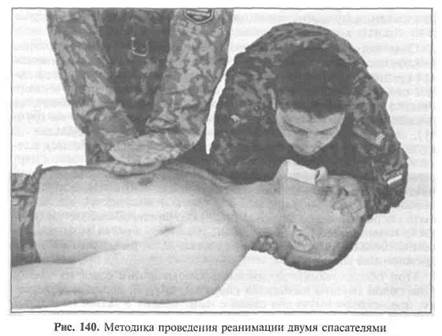
При проведении реанимации вдвоем один обеспечивает проходимость дыхательных путей и искусственное дыхание, а другой осуществляет массаж сердца, делая при этом пять толчков на одно вдувание воздуха (рис. 140).
Эффективность реанимации оценивают по следующим признакам:
появление пульса на сонной артерии;
сужение зрачков;
нормализация окраски кожи;
восстановление самостоятельного дыхания;
восстановление сознания.
После восстановления самостоятельного дыхания и кровообращения, но при отсутствии сознания раненому придают боковое стабилизированное положение.
При этом пострадавшего укладывают на правый или левый бок в зависимости от характера имеющихся у него повреждений. Нижележащую ногу максимально сгибают в коленном и бедренном суставах. Другую ногу выпрямляют и укладывают поверх согнутой. Нижележащую руку смещают за спину, а другую сгибают в локтевом суставе и подводят к лицу, фиксируя ею голову постра-
давшего в состоянии максимального запрокидывания. В этом положении проводят эвакуацию раненого. Если реанимация неэффективна, ее прекращают через 30 мин.
ПЕРВАЯ ПОМОЩЬ ПРИ ПОРАЖЕНИИ ЯДЕРНЫМ, ХИМИЧЕСКИМ И БИОЛОГИЧЕСКИМ ОРУЖИЕМ
Первая помощь припоражении ядерным оружием. При поражении личного состава войск ядерным оружием проводятся спасательные и лечебно-эвакуационные мероприятия. Их проводят с целью розыска раненых и пораженных, оказания им первой помощи и эвакуации в медицинские части (подразделения). Эти работы выполняются сохранившим боеспособность личным составом подразделения, попавшего в зону поражения. Для оказания помощи в проведении спасательных работ в зону поражения могут высылаться силы и средства старших начальников — отряды ликвидации последствий применения противником оружия массового поражения.
Личный состав отряда ликвидации последствий применения противником оружия массового поражения до входа в очаг поражения должен принять радиозащитный препарат и противорвотное средство. Для защиты от внешнего и внутреннего заражения продуктами ядерного взрыва используются средства защиты орга-
нов дыхания (фильтрующие противогазы и респираторы) и средства защиты кожи фильтрующего и изолирующего типа.
Очаг поражения условно разбивается на секторы, при этом каждое отделение получает участок, а несколько солдат (поисковая группа) — объект. Розыск пострадавших осуществляется путем обхода (объезда) и тщательного обследования назначенного участка или сектора поисковыми группами, которые снабжаются носилками, сумками медицинскими войсковыми (одну на группу), лямками специальными для извлечения пострадавших из труднодоступных мест и медицинскими накидками. Розыск следует начинать с участков, расположенных ближе к эпицентру взрыва, где находятся пострадавшие с наиболее тяжелыми, преимущественно комбинированными поражениями. При розыске особое внимание обращается на участки местности, где могло быть сосредоточение людей. В первую очередь обследуются траншеи, ходы сообщения, блиндажи, убежища, боевая техника, лощины, балки, овраги, ущелья, участки леса, разрушенные и поврежденные здания.
При обследовании задымленных помещений один из членов поисковой группы находится снаружи, другой, держась за веревку, предназначенную для связи с ним, входит в задымленное помещение. В горящем здании надо двигаться вдоль стен. Чтобы не оставить кого-либо в горящем здании, необходимо громко спрашивать: «Кто здесь?», внимательно прислушиваться, нет ли стонов, просьб о помощи. Если разрушены коридоры (лестницы) или непроходимы из-за высокой температуры, тогда для выноса (вывода) людей устраивают проходы, используя окна, балконы, проемы в стенах зданий. Очередность эвакуации определяется степенью опасности, угрожающей пострадавшим.
Поисковые группы, обнаружив пострадавших, оказывают им первую помощь. Она включает: извлечение пострадавших из-под обломков и из труднодоступных мест; тушение горящей одежды; остановку наружного кровотечения; наложение асептических повязок; надевание респиратора; иммобилизацию переломов; введение противоболевого, радиозащитного и противорвотного средств; проведение частичной санитарной обработки; установление очередности выноса (вывоза) пораженных и их эвакуацию с зараженной территории.
Потушить горящую одежду на пострадавшем можно одним из следующих способов: засыпать песком, землей, снегом; закрыть горящий участок общевойсковым защитным плащом, шинелью, плащ-накидкой; залить водой; прижать горящие участки к земле.
Для борьбы с проявлениями первичной реакции на облучение принимается противорвотное средство из аптечки индивидуальной. При опасности дальнейшего облучения (в случае радиоак-
тивного заражения местности) принимается радиозащитное средство.
Частичная санитарная обработка при заражении радиоактивными веществами заключается в механическом удалении радиоактивных веществ с открытых участков тела, обмундирования, средств защиты кожи и органов дыхания. Она проводится непосредственно в зоне заражения и после выхода из зоны. Оказывающий помощь должен располагаться по отношению к пострадавшему с подветренной стороны.
В зоне заражения стряхивают или сметают с помощью подручных средств радиоактивную пыль с обмундирования (средств защиты) и обуви, стараясь не причинять пораженному дополнительных болевых ощущений. С открытых участков тела (лицо, кисти рук, шея, уши) радиоактивные вещества удаляют смыванием чистой водой из фляги.
Вне зоны заражения осуществляется повторная частичная санитарная обработка и снимаются средства защиты органов дыхания. Для удаления радиоактивных веществ изо рта, из носа, глаз пострадавшему следует дать прополоскать водой полость рта, протереть у него наружные отверстия носа влажной салфеткой, промыть глаза водой.
Предупреждение переоблучения личного состава поисково-спасательных групп осуществляется ограничением времени работы в зонах с высокими уровнями радиации, исходя из установленной командиром дозы облучения.
Первая помощь при поражении химическим оружием.Основу химического оружия составляют токсичные химикаты. Высокая токсичность и быстрота их действия вызывают необходимость своевременного использования средств индивидуальной защиты (противогазы, защитная одежда) и медицинских средств индивидуальной защиты (противохимические пакеты, противоядия).
При поражении личного состава войск химическим оружием проводятся лечебно-эвакуационные мероприятия. Их проводят с целью розыска раненых и пораженных, оказания им первой помощи и эвакуации в медицинские части (подразделения). Эти работы выполняются сохранившим боеспособность личным составом подразделения, попавшего в зону поражения. Для оказания помощи в проведении спасательных работ в зону поражения могут высылаться силы и средства старших начальников — отряды ликвидации последствий применения противником оружия массового поражения.
Личный состав отряда ликвидации последствий применения противником оружия массового поражения для защиты от поражающего действия химического оружия должен использовать средства индивидуальной защиты: фильтрующий противогаз для защиты органов дыхания и средства для защиты кожи изолирующего типа. За 30—40 мин до входа в очаг химического поражения
открытые участки кожи (кисти рук, лицо, шея) обрабатывают жидкостью из индивидуального противохимического пакета ИПП-11. Перед входом в очаг химического поражения нервно-паралитическими ОВ личный состав должен заблаговременно принять профилактический антидот.
Первая помощь при поражении химическим оружием направлена на устранение начальных признаков поражения и предупреждение развития тяжелых поражений.
Главной задачей оказания первой помощи при поражении химическим оружием является прекращение дальнейшего поступления яда в организм пострадавших, что достигается надеванием противогазов на тех пораженных, у которых они не надеты, проверкой исправности надетых противогазов, при необходимости их заменой, проведением частичной санитарной обработки и укрыванием защитным плащом, а также немедленное применение противоядий (антидотов). При попадании токсичных химикатов на незащищенную кожу лица противогаз на пораженного надевают только после обработки кожи дегазирующей жидкостью ИПП-11. После проведения этих мероприятий (при наличии у пораженного ранения, ожогов или другой травмы) оказывающий помощь обязан провести другие мероприятия первой помощи (остановку кровотечения, наложение повязки и т. д.).
В зоне заражения первая помощь включает: надевание (замену неисправного) противогаза; немедленное применение антидотов; проведение частичной санитарной обработки; быстрейший выход (вынос) за пределы очага.
Вне зоны заражения: повторное введение антидотов (при необходимости); искусственное вызывание рвоты при отравлении зараженной водой и пищей («беззондовое» промывание желудка); обильное промывание глаз водой, полоскание полости рта и носоглотки; обработку обмундирования, снаряжения и обуви с помощью дегазационного пакета порошкового ДПП или дегазационного пакета силикагелевого ДПС-1 для устранения десорбции токсичных химикатов с одежды.
При надевании противогаза на пораженного следует, учитывая боевую обстановку, состояние и характер ранения, положить (посадить) пораженного как можно удобнее.
Для надевания противогаза пораженному токсичными химикатами необходимо: снять головной убор, а при опущенном подбородочном ремне откинуть головной убор назад; вынуть противогаз из противогазной сумки пораженного, взять шлем-маску обеими руками за утолщенные края у нижней части так, чтобы большие пальцы были снаружи, а остальные внутри ее; приложить нижнюю часть шлем-маски под подбородок пораженному и резким движением рук вверх и назад надеть шлем-маску на голову так, чтобы не было складок, а стекла очков пришлись против
глаз; устранить перекос и складки, если они образовались при надевании шлем-маски; надеть головной убор.
На тяжелораненого, пораженного, потерявшего сознание, противогаз надевают так: положив раненого, пораженного, снимают с него головной убор, затем вынимают из сумки шлем-маску, подводят ее к лицу раненого и надевают на него. После этого раненого следует положить поудобнее.
Исправность противогаза, надетого на пораженного, проверяют, осматривая целость шлем-маски, клапанной коробки, фильтрующе-поглощающей коробки. При осмотре шлем-маски проверяют целость очков, резиновой части шлем-маски и прочность соединения ее с клапанной коробкой.
Неисправный противогаз у пораженного заменяют исправным следующим образом. Оказывающий помощь укладывает пораженного между своих ног. Сняв с себя запасной противогаз, вынимает из противогазной сумки шлем-маску и кладет ее на грудь или живот пораженного; затем приподнимает голову пораженного, кладет ее себе на живот, снимает с пораженного неисправный противогаз, берет шлем-маску запасного противогаза, расправляет ее пальцами, вложив их внутрь шлем-маски (голова пораженного при этом должна лежать между рук санитара), надевает шлем-маску на подбородок пораженного и натягивает ему на голову; в зараженной зоне это надо делать быстро, чтобы пораженный меньше вдыхал отравленный воздух.
Для оказания первой помощи пораженным токсичными химикатами нервно-паралитического действия используется антидот. Он вводится санитаром в следующих случаях: по указанию командира; по собственной инициативе при появлении на поле боя пораженных с симптомами отравления (сужение зрачка, слюнотечение, обильное потоотделение, головокружение, затруднение дыхания, сильные судороги).
Методика введения антидота из шприц-тюбика показана на рис. 129. После введения антидота на иглу надевается колпачок, а использованный шприц-тюбик вкладывается в карман пострадавшего.
При отравлении синильной кислотой и другими цианидами необходимо ввести ингаляционный антидот: раздавить горлышко ампулы в марлевом тампоне и заложить ампулу в подмасочное пространство противогаза.
При поражении раздражающими токсичными химикатами, когда появляются резь и раздражение глаз, ощущение щекотания в носу и горле, кашель, боли за грудиной, тошнота, нужно под шлем-маску противогаза за ухом заложить 1—2 раздавленные в марлевом чехле ампулы фицилина и вдыхать до тех пор, пока не утихнет боль.
Частичная санитарная обработка при заражении химическим оружием заключается в обработке открытых участков кожи (кис-
ти рук, лицо, шея), прилегающего к ним обмундирования (воротник, манжеты рукавов) и лицевой части противогаза содержимым индивидуального противохимического пакета (ИПП-11).
При заражении токсичными химикатами частичная санитарная обработка проводится немедленно. Если пораженный не успел надеть противогаз, его лицо быстро обрабатывают содержимым ИПП-11. В этих целях в соответствии с инструкцией вскрывают оболочку пакета ИПП-11.
Для предотвращения десорбции (испарения) токсичных химикатов с обмундирования, снаряжения и обуви их обрабатывают вне зоны заражения с помощью дегазационного пакета порошкового (ДПП) или дегазационного пакета силикагелевого (ДПС-1).
Пакет дегазационный порошковый состоит из полиэтиленового пакета-щетки с отверстиями, двух упаковок с полидегазирую-щей порошковой рецептурой, резиновой ленты и упаковочного мешочка с памяткой. Для его применения необходимо вскрыть упаковку с рецептурой и пересыпать ее содержимое в пакет-щетку, перегнуть верхний край пакета и подвернуть его несколько раз для предотвращения высыпания рецептуры, закрепить пакет на ладони щеткой вверх с помощью резиновой ленты.
Пакет дегазационный силикагелевый представляет собой полиэтиленовый пакет, одна из сторон которого имеет внутри тканевую (марлевую) мембрану. Пакет снаряжен дегазирующей порошковой рецептурой. Для подготовки пакета к применению необходимо вскрыть его с помощью нитки.
Для обработки обмундирования необходимо: легкими постукиваниями пакетом по поверхности обмундирования, снаряжения и обуви припудрить их без пропусков, одновременно втирая порошок в ткань щеткой (мешочком); обработку обмундирования следует начинать с плеч, предплечий, груди, далее вниз, при этом особое внимание обращать на обработку труднодоступных мест (под мышками, ремнем, лямкой и сумкой противогаза); особенно тщательно обрабатывают зимнее обмундирование не только снаружи, но и изнутри; через 10 мин после окончания обработки порошок стряхивают вместе с впитавшимся О В с помощью щетки.
Пораженные подлежат немедленному выводу (выносу) с зараженного участка местности. Выносом занимается личный состав поисковых групп, одетый в средства индивидуальной защиты.
Профилактика поражения личного состава биологическими средствами.Возбудители болезней могут попадать в организм человека различными путями: при вдыхании зараженного воздуха, при употреблении зараженной воды и пищи, при попадании микробов в кровь через открытые раны и ожоговые поверхности, при укусе зараженными насекомыми, а также при контакте с больными людьми, животными, зараженными предметами и не только момент применения биологических средств, но и через длитель-
ное время после их применения, если не была проведена санитарная обработка личного состава.
Общими признаками многих инфекционных болезней являются высокая температура тела и значительная слабость, а также быстрое распространение болезней, что приводит к возникновению очаговых заболеваний и отравлений.
Непосредственная защита личного состава при применении противником биологического оружия обеспечивается использованием средств индивидуальной и коллективной защиты, а также применением средств экстренной профилактики, имеющихся в индивидуальных аптечках.
Личный состав, находящийся в очаге биологического заражения, должен не только своевременно и правильно использовать средства защиты, но и строго выполнять правила личной гигиены: не снимать средства индивидуальной защиты без разрешения командира; не прикасаться к вооружению и военной технике и имуществу до их дезинфекции; не пользоваться водой из источников и продуктами питания, находящимися в очаге заражения; не поднимать пыли, не ходить по кустарнику и густой траве; не контактировать с личным составом воинских частей и гражданским населением, пораженными биологическими средствами, и не передавать им продукты питания, воду, предметы обмундирования, технику и другое имущество; немедленно докладывать командиру и обращаться за медицинской помощью при появлении первых признаков заболевания (головная боль, недомогание, повышение температуры тела, рвота, понос и т. д.).
ПЕРВАЯ ПОМОЩЬ ПРИ ОЖОГАХ, ОТМОРОЖЕНИЯХ, ПОРАЖЕНИИ ЭЛЕКТРИЧЕСКИМ ТОКОМ, УТОПЛЕНИИ И ОТРАВЛЕНИЯХ
Первая медицинская помощь при ожогах.Ожогом называется повреждение тканей тела, вызванное действием высокой температуры (термический ожог) или действием химических веществ (химический ожог).
Тяжесть ожога определяется глубиной и размерами поврежденной поверхности тела: чем глубже повреждение тканей при ожоге, чем обширнее обожженная поверхность, тем тяжелее ожог (рис. 141).
Особой тяжестью характеризуются ожоги от напалма и других зажигательных смесей. Горящая огнесмесь легко прилипает к телу и предметам, практически не растекается по поверхности, медленно сгорает, вызывая глубокие термические ожоги. Нередко эти ожоги сопровождаются тяжелыми отравлениями окисью углерода, образующейся при неполном сгорании горячей смеси.
При оказании первой помощи при ожогах необходимо вынести пострадавшего из места воздействия источника, вызвавшего ожог, и быстро сорвать с него горящую одежду или укутать его шинелью, плащ-палаткой или каким-либо другим материалом.

Огонь можно потушить водой, а зимой — снегом, забрасывая им горящую одежду или по возможности катаясь по снегу и зарываясь в него.
На обожженную поверхность наложить повязку с помощью перевязочного пакета индивидуального, предварительно сняв с пострадавшего обгоревшую одежду.
Если одежда пристала к обожженному участку тела, срывать ее нельзя. Повязка в этом случае накладывается поверх приставшей одежды. Нельзя вскрывать пузыри, образовавшиеся на обожженном месте.При значительных ожогах конечностей и туловища необходимо создать хорошую иммобилизацию обожженных участков.
Обожженному вводится под кожу противоболевое средство из аптечки индивидуальной (АИ). При возможности пострадавшего следует тепло укутать, обеспечить обильное питье и направить в ближайший медицинский пункт.
Возникновение отмороженийпроисходит не только от продолжительности действия холода, но и от воздействия влажного воздуха, холодного ветра, повышенной потливости ног, ношения промокшей одежды и обуви, длительного пребывания в холодной воде, кровопотери, вынужденного неподвижного положения и т. п. При низких температурах отморожения могут иметь место при прикосновении голыми руками к металлическим частям, приборам, оружию и инструменту.
Если на коже при отморожении нет пузырей, следует хорошо растереть отмороженные участки тела рукой или мягкой тканью. Растирать снегом не следует, так как при этом можно повредит
кожу и внести инфекцию. Одновременно с растиранием необходимо заставлять пострадавшего делать активные движения пальцами, кистью, стопой. Растирание продолжают до видимого покраснения отмороженного участка кожи. При необходимости следует наложить стерильную повязку. Выздоровление наступает через 5—7 дней.
При появлении пузырей на коже отмороженных участков тела необходимо наложить повязку и направить пострадавшего в медицинский пункт. Для уменьшения болей при транспортировании вводится противоболевое средство из аптечки индивидуальной (АИМ-3), на отмороженные конечности накладывают шины из подручного материала.
Общее замерзание сопровождается значительным понижением температуры тела. Появляется вялость, замедляются речь и движения. В таком состоянии люди, как правило, засыпают и теряют сознание. Из-за продолжающегося снижения температуры тела дыхание и сердечная деятельность вначале ослабевают, а потом прекращаются. Наступает так называемая клиническая смерть. Для спасения пострадавшего следует немедленно доставить его в теплое помещение и согреть. При отсутствии дыхания и сердечной деятельности делать искусственное дыхание и непрямой массаж сердца.
При легких поражениях электрическим токомнаступает обморочное состояние. Поражения средней тяжести сопровождаются общими судорогами, потерей сознания и резким ослаблением дыхания и сердечной деятельности.
Первая помощь при электротравмезаключается в срочном освобождении пострадавшего от действия электрического тока: необходимо выключить рубильник (выключатели) или, встав на сухую деревянную доску, сверток сухой одежды, кусок стекла или резины, перерубить проводник топором, саперной лопаткой с сухой деревянной ручкой, или отбросить проводник сухой палкой, или оттащить пострадавшего руками, обмотанными куском ткани (комбинезоном, шинелью и т. д.). После этого приступить к проведению искусственного дыхания (способом «рот ко рту») и непрямого ручного массажа сердца и проводить эти мероприятия до тех пор, пока не появится самостоятельное дыхание.
Первая помощь при утоплении.Сразу же после извлечения пострадавшего из воды немедленно приступают к освобождению дыхательных путей от воды и инородных предметов (песка, растительности и т. д.). Для этого оказывающий помощь кладет пострадавшего животом на свое бедро при согнутом колене так, чтобы его голова и туловище свисали вниз, и надавливает ему рукой на спину до тех пор, пока не вытечет вода. Освобождение полости рта от ила, песка, травы производится пальцем, обернутым платком (любой тканью), после того, как судорожно сжатые челюсти разведены каким-нибудь предметом и между ними вставлен ка-
кой-либо клин (кусок дерева, резины, узел носового платка и т. п.). С целью избежать западания языка, который может закрыть вход в гортань, его вытягивают изо рта и удерживают петлей, сделанной из бинта, носового платка и т. д. Для экономии времени перечисленные мероприятия необходимо делать одновременно. После этого приступают к проведению искусственного дыхания (способом «рот ко рту» или «рот к носу»). При отсутствии у пострадавшего сердцебиения одновременно с искусственным дыханием проводят наружный закрытый массаж сердца.
Отравление антифризом.Внешним видом, вкусом и запахом антифриз напоминает алкогольный напиток. 50—100 г выпитого антифриза вызывают смертельное отравление. После попадания антифриза внутрь наблюдаются признаки типичного алкогольного опьянения, после чего появляются возбуждение или (чаще) подавленность, сонливость, вялость, синюшность кожи, похолодание конечностей, онемение пальцев рук, расстройство координации движений, жажда, боли в животе, рвота, потеря сознания. В случае сильного отравления смерть наступает через 5—6 ч.
Первая помощь заключается в освобождении желудка пострадавшего от антифриза путем вызывания рвоты раздражением од-ним-двумя пальцами слизистой оболочки глотки. Можно предварительно перед этим дать пострадавшему выпить 4—5 стаканов воды. При обморочном состоянии необходимо давать вдыхать нашатырный спирт. После оказания первой медицинской помощи пострадавшего необходимо доставить в ближайший медицинский пункт.
Отравление метиловым спиртом.Метиловый спирт (древесный спирт, метанол) входит в состав некоторых антифризов и широко применяется в качестве растворителя. Большинство случаев отравлений связано с ошибочным приемом его внутрь. При попадании внутрь организма 7—10г возникает отравление, а 50—100 г — смерть. Признаки отравления развиваются не сразу, а спустя 1—2 ч или даже через 2 суток. Вначале наблюдается состояние, напоминающее алкогольное опьянение, вслед за которым в течение нескольких часов длится период мнимого благополучия. После этого появляются общее недомогание, головокружение, сонливость, рвота, жалобы на ухудшение зрения (туман, потемнение в глазах), которое, прогрессируя, неизменно приводит к значительной потере зрения или полной слепоте.
При оказании первой помощи нужно прежде всего вызвать рвоту (промывание производить неоднократно сразу после отравления и в последующем в течение суток). При необходимости произвести искусственное дыхание. После оказания первой помощи немедленно доставить пострадавшего в медицинский пункт.
Отравление этилированным бензином.Этилированный бензин обладает способностью легко всасываться даже через неповрежденную кожу, накапливаясь в организме.
Развивающиеся при остром отравлении признаки связаны с нарушением деятельности нервной системы. У пораженных наблюдаются признаки психических нарушений, агрессивность, возбуждение, зрительные и слуховые галлюцинации, желудочно-кишечные расстройства, ощущение присутствия во рту инородного тела (волоса, проволоки и т. п.). При хроническом отравлении больные жалуются на головные боли, нарушение сна, потливость, быструю утомляемость, потерю аппетита.
При оказании первой помощи попавший на кожу этилированный бензин необходимо снять ветошью (при возможности смоченной керосином), а затем обмыть это место водой с мылом. Если бензином залита значительная часть тела, следует немедленно снять одежду. При раздражении слизистых оболочек глаз следует промыть их чистой водой или 2 % раствором соды. При заглатывании этилированного бензина необходимо после обильного питья воды неоднократно вызвать рвоту.
Отравление дихлорэтаном.Дихлорэтан применяется в качестве растворителя. Проникает в организм через органы дыхания, желудочно-кишечный тракт и через поврежденную кожу. При попадании внутрь через 5—10 мин появляются головокружение, потливость, рвота с примесью желчи, синюшность кожных покровов, затемнение сознания. Первая помощь должна быть оказана как можно быстрее. Для удаления дихлорэтана из желудка необходимо вызвать рвоту после обильного питья воды. При обморочном состоянии и нарушении дыхания давать нюхать нашатырный спирт.
Отравление угарным газом(окисью углерода), который образуется при неполном сгорании различных веществ. Особенно много окиси углерода в выхлопных газах двигателей внутреннего сгорания и в пороховых газах. Окись углерода не имеет ни цвета, ни запаха, ни вкуса, поэтому особенно опасна, так как отравление наступает незаметно. У пострадавшего появляются пульсирующая головная боль, головокружение, слабость, тошнота, шум в ушах. В более тяжелых случаях возникают резкая мышечная слабость, рвота, судороги, потеря сознания.
Первая помощь: в легких случаях отравления вывести или вынести пострадавшего на чистый воздух. Если это сделать нельзя, то открыть люки, двери, окна или надеть противогаз с гопкалитовым патроном. При более тяжелых формах отравления в случае остановки дыхания немедленно приступить к искусственному дыханию. Для возбуждения дыхания необходимо вдыхать из раздавленной ампулы нашатырный спирт. После восстановления дыхания пострадавший должен быть доставлен в медицинский пункт.
ИЗВЛЕЧЕНИЕ РАНЕНЫХ ИЗ БОЕВЫХ МАШИН
Раненого из боевой машины извлекают 2—3 человека, оснащенные табельными средствами (лямки специальные, лямки санитарные, имеющиеся на снабжении) или подручными средствами (веревки, поясные ремни и др.). Обычно в извлечении участвуют санитарный инструктор (санитар) и члены экипажа, если позволяет состояние их здоровья.
Из-за ограниченности свободного пространства в боевой машине помощь раненым, как правило, должна оказываться после извлечения их из боевой машины, за исключением случаев, при которых требуется немедленная помощь (угрожающее жизни кровотечение, тушение горящей одежды и т. д.).
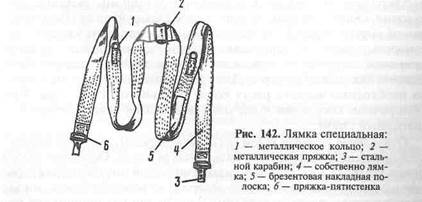
При извлечении раненого один человек спускается в боевую машину, оказывает в случае необходимости там первую медицинскую помощь и накладывает на раненого санитарные лямки или специальную лямку (рис. 142). В зависимости от условий лямку можно накладывать несколькими способами.
При отсутствии лямки или подручных средств раненого извлекают вручную. Если ранен один из членов экипажа, то его товарищи приподнимают раненого и подают через люк командира боевой машины или десантный люк. Военнослужащие, находящиеся около люка снаружи, подхватывают раненого и осторожно извлекают его из боевой машины.
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ПРОВЕДЕНИЮ ЗАНЯТИЙ ПО ВОЕННО-МЕДИЦИНСКОЙ ПОДГОТОВКЕ
Плановые занятия по военно-медицинской подготовке проводятся врачом части (фельдшером), тренировки по отработке приемов оказания первой медицинской помощи — командирами отделений (взводов) под контролем медицинских работников.
Главное внимание на занятиях обращается на усвоение военнослужащими практических навыков. Теоретический материал должен излагаться только в том объеме, в каком это необходимо для сознательного выполнения практических приемов.
В результате занятий каждый военнослужащий должен уверенно владеть приемами остановки кровотечений, иммобилизации, наложения повязок, искусственного дыхания и непрямого ручного массажа сердца.
Отработку приемов на занятиях целесообразно проводить в такой последовательности: показ приема руководителем, выполнение обучаемыми приема по элементам, тренировка в выполнении приема в установленное нормативами время. На показ приема рекомендуется отводить 20—30 % учебного времени, на выполнение — 40—50 % и на тренировку — 20—30 %. Для лучшего усвоения практических приемов целесообразно делить подразделение на группы, в которых поочередно одни солдаты обозначают раненых, другие отрабатывают прием. Переходить к отработке очередного приема можно только после усвоения предыдущего.
Глава третья
ОСНОВЫ ТЕХНИЧЕСКОГО И ТЫЛОВОГО ОБЕСПЕЧЕНИЯ