 |
|
Кишечная коли-инфекция (колиэнтериты)
Возбудителем колиэнтеритов является условно-патогенная кишечная палочка. Кишечная коли-инфекция встречается преимущественно у детей в возрасте до 1 года, когда у них большая восприимчивость к этому заболеванию. В возрасте до 2 лет восприимчивость уже значительно ниже. Дети старшего возраста и взрослые болеют относительно редко.
Источником инфекции являются больные дети и бактерионосители, выделяющие возбудитель в огромном количестве. Мать-носительница может инфицировать своего ребенка во время родов. Возбудитель может передаваться через руки матери, ухаживающего персонала, через предметы ухода. Рассеиванию инфекции способствуют скученность, нарушения санитарно-эпидемиологического режима, несвоевременная изоляция больных.
Заболевание по истечении инкубационного периода начинается остро и продолжается от 1 до 22 суток. Повышается температура, нарушается общее состояние, появляются понос и рвота. Стул частый ( от 5 до 30 раз в сутки), жидкий (водянистый), золотисто-желтого, оранжевого и зеленого цвета. Рвота (2-3 раза в сутки) упорная, повторяющаяся в течение многих дней. Постоянным симптомом является метеоризм.
II. Зак 113.
Исход заболевания зависит от возраста ребенка (степени зрелости иммунореактивности и неспецифических факторов защиты). Заболевание продолжается от 1,5 до 3-4 недель. Летальность у новорожденных, особенно у недоношенных детей, относительно высокая.
Профилактика. Решающее значение имеют раннее выявление источника инфекции и его изоляция. Для выявления источника инфекции бактериологическому обследованию подвергаются дети первых двух лет жизни с дисфункцией кишечника, а также дети, имеющие контакт с больным в очагах, и здоровые дети перед поступлением в дошкольные учреждения.
Дизентерия
Острое инфекционное заболевание, характеризующееся симптомами общей интоксикации, болью в животе, частым жидким стулом со слизью и кровью. Возбудителем является бактерия рода шигелл. Наиболее часто встречается дизентерия, вызванная двумя видами возбудителя - шигеллами Флекснера и Зонне.
Возбудители дизентерии могут находиться не только в организме человека, но и в окружающей среде: в почве, молоке, овощах, фруктах и т.д. В сливочном масле возбудитель сохраняется до 6-8 месяцев, на крыльях и лапках мух - до 5 дней. Во внешней среде возбудитель быстро гибнет (через 30 мин), под воздействием солнечного света, при нагревании, чувствителен к дезинфицирующим средствам, но устойчив к низким температурам и замораживанию (выдерживает до 40-45 дней).
Разносчиком возбудителя и главным источником распространения инфекции являются больной или переболевший дизентерией человек, а также бактерионоситель, их испражнения. Загрязненные руки, пищевые продукты, предметы обихода приводят к распространению инфекции. Главный механизм передачи инфекции - фекально-оральный. Заболевают люди всех возрастов, чаще дети 2-3 лет. Заболевание сезонное (на июль-октябрь приходится до 80 % всех случаев). Это связано с увеличением потребления сырых плодов и овощей, сырой воды из открытых водоемов, а также
с увеличением приплода мух, часто являющихся переносчиками дизентерийной палочки.
Инкубационный период заболевания - от 1 до 7 дней, чаще 2-3 дня. Болезнь обычно протекает остро, изредка - хронически, а также в форме бактерионосительства. Острая дизентерия по степени проявления клинических симптомов бывает стертой, легкой, средней тяжести и тяжелой.
Легкая форма заболевания обычно заканчивается через 5-6 дней полным выздоровлением, тяжелая форма может привести к летальному исходу. Типичная форма заболевания характеризуется острым началом. Появляется озноб, температура повышается до 39-40 "С, у больного общее недомогание, вялость, потеря аппетита, головокружение, рвота. Через несколько часов (12-24 ч от начала болезни) возникают частый жидкий стул, боли в животе. Сначала они тупые, по всему животу, а затем становятся более острыми, похожими на схватки, и локализуются в нижних отделах живота, чаще слева от лобка, реже - справа, усиливаются перед дефекацией. Возникают своеобразные ощущения - тенезмы (продолжительная боль в области прямой кишки, отдающая в крестец во время дефекации и продолжающаяся какое-то время после нее). О поражении нижнего отдела толстого кишечника свидетельствует появление ложных позывов на дефекацию, ощущение незавершенности выделительного акта. Жидкие испражнения в скором времени приобретают вид кровянистой слизи. Акт дефекации происходит с сильным напряжением (лицо краснеет). Через 3-5 дней температура постепенно спадает до нормы, общее состояние улучшается. Акты дефекации становятся более редкими, испражнения освобождаются от крови, слизи, постепенно принимают оформленный вид. Восстановительный процесс длится обычно 2-3 дня.
Больных детей, а также при подозрении на заболевание их дизентерией, обязательно госпитализируют в инфекционную больницу, после чего в помещении, где находился заболевший, проводят тщательную химическую дезинфекцию. За детьми, а также взрослыми, связанными с работой на кухне и в столовой, на протяжении 7 дней врач осуществляет наблюдение. В этот период необходимо особенно тщательно мыть и кипятить по-
суду, следить за тем, как моют руки дети, обязательно перед приемом пищи и после туалета. При возникновении новых случаев заболевания проводят одноразовое бактериологическое обследование кала всех детей и персонала группы. При одновременном заболевании детей в разных группах обследуют персонал пищеблока и всех групп дошкольного учреждения.
Дизентерия, затягивающаяся на многие месяцы (больше 6), считается хронической формой болезни. Возникновению хронической дизентерии содействует несвоевременное (позднее) и нерациональное лечение. Чаще она развивается у ослабленных детей, страдающих другими хроническими заболеваниями.
Для предупреждения дизентерии в детских садах необходимо проводить тщательную очистку усадеб и дворов от нечистот, навоза и других отходов. Необходимо обращать внимание на обеспечение детей доброкачественной питьевой водой и проводить систематическое наблюдение за качеством пищи и ее приготовлением.
Для предупреждения заболевания дизентерией каждому работнику детского учреждения необходимо выполнять правила личной гигиены и научить этому детей. Обязательно нужно мыть руки с мылом каждый раз перед приемом пищи, особенно тщательно - после посещения туалета, чтобы удалить с них грязь, в которой могут быть дизентерийные и другие микробы. Нельзя пить сырую воду из неглубоких колодцев, из прудов, речек и других открытых водоемов. Необходимо помнить, что кипяченая вода также может быть загрязненной, если хранится длительное время в открытой или недостаточно чистой посуде. Когда нет централизованного водоснабжения и возникают случаи желудочно-кишечных расстройств, необходимо пользоваться кипяченой водой не только для питья, но и для хозяйственных нужд -мытья посуды и др. Сырые овощи и фрукты перед употреблением необходимо тщательно вымыть под струей кипяченой или водопроводной воды и обдать кипятком.
Пищевые продукты, готовые блюда, напитки, а также посуду необходимо оберегать от мух. Мусороприем-ники, ведра с мусором необходимо держать закрытыми и каждый день опорожнять, а также заботиться о том, чтобы мухи не могли проникнуть в выгребные ямы и
уборные; содержимое выгребных ям посыпается сухой хлорной известью. Чтобы преградить мухам доступ в помещение дошкольного учреждения, окна затягивают густой сеткой. Посуду после еды детей немедленно убирают со стола и кипятят ее, остатки пищи и крошки выбрасывают в специальные ведра для мусора.
Вирусный гепатит
Вирусное заболевание, характеризующееся цикличностью течения, поражением печени, желтухой и интоксикацией. Термин «вирусный гепатит» объединяет инфекционный гепатит (болезнь Боткина, или гепатит А), сывороточный гепатит (гепатит В), гепатиты С, Д, Е, Г, О и др.
Возбудитель гепатита А - вирус типа А, возбудитель гепатита В - вирус типа В, возбудитель гепатита С - вирус типа С. Вирусы устойчивы к воздействию факторов внешней среды. Вирус А погибает при кипячении в течение 5 мин, быстро гибнет под воздействием ультрафиолетовых лучей, устойчив к дезинфицирующим растворам, содержащим хлор (хлорамин, хлорная известь). Вирус В более устойчив к высокой температуре. Он инактивируется при температуре 160 °С в течение 1 ч, а при температуре 60 "С в течение 10 ч. Устойчив к воздействию солнечного света. Вирус С очень сильно и быстро меняет свою антигенность, т.е. мутирует.
Источник инфекции - больной человек или вирусо-носитель. Возбудитель находится в крови и выделяется с калом. Вирус А попадает в организм оральным путем через инфицированную пищу, воду, игрушки, грязные руки. Возможен и воздушно-капельный путь. Заражение вирусом В происходит парентерально при инъекциях, переливаниях крови, а также при коитусе, через плаценту от больной матери к плоду, инфицированными околоплодными водами при родах. Вирус С передается со всеми жидкостями человека: спермой, кровью, влагалищной жидкостью, даже со слезами.
Вирус А выделяется из организма в основном с фекалиями. Основные пути заражения гепатитом С: половой, через введение наркотиков грязными шприцами. Вирус В находится в крови больных и сохраняется в
ней, в ряде случаев - длительный срок после выздоровления (до 5 лет и более). В остром периоде вирус может обнаруживаться в кале и слюне.
Заболеваемость гепатитом А повышается в осенне-зимний период, при сывороточном гепатите В сезонных подъемов нет.
Лица, перенесшие гепатит А, приобретают стойкий иммунитет, при гепатите В иммунитет длится около года. Перекрестного иммунитета между ними нет. В странах СНГ у 80 % больных гепатитом С имеется и гепатит В.
Инкубационный период при гепатите А - 15-45 дней, при сывороточном - до 11 месяцев. За это время идет проникновение и накопление вируса в печеночных клетках, их повреждение, которое сопровождается желтухой, так как печеночная клетка теряет способность выводить билирубин, и он накапливается в крови.
Как инфекционный, так и сывороточный гепатиты схожи в клиническом отношении. В клиническом течении гепатита выделяют три периода - преджелтушный, желтушный и период выздоровления. Гепатит А может быть желтушным и безжелтушным.
Симптоматика преджелтушного периода многообразна. Больные жалуются на общую слабость, быструю утомляемость, сниженный аппетит, ощущение горечи во рту, отрыжку, изжогу, тошноту, рвоту, тупую боль в правом подреберье, повышение температуры, головную боль, нарушение сна. Моча становится темной - цвета пива или крепко заваренного чая с желтой пеной, кал обесцвечен. Продолжительность преджелтушного периода - 3-14 дней. На 5-7-й день болезни печень увеличивается в размерах.
При сывороточном гепатите преджелтушный период более продолжительный и характеризуется диспепти-ческими расстройствами, мышечной слабостью, болями в суставах, высыпаниями на коже.
В желтушный период при гепатите А общетоксические явления усиливаются: наблюдаются общая слабость, головная боль, тошнота, рвота, отсутствие аппетита, чувство тяжести и переполнения желудка, повышение температуры. Постепенно у больного нарастает желтушность склер, мягкого нёба, кожных покровов. Эти симптомы сопровождаются иногда зудом. Жел-


 тушныи период постепенно переходит в период выздоровления.
тушныи период постепенно переходит в период выздоровления.
Течение сывороточного гепатита значительно тяжелее, чем инфекционного. Более выражена интоксикация, сопровождающаяся головокружениями, слабостью, тошнотой, рвотой, иногда возбуждением. Сывороточный гепатит, значительно чаще, в сравнении с инфекционным, переходит в хроническую форму. У детей до года в большинстве случаев встречается сывороточный гепатит, и он протекает тяжелее, чем у взрослых. У детей старше года гепатит А протекает легче, чем у взрослых, и чаще встречается безжелтушная форма. Клиническое течение гепатита С легче, чем других гепатитов. Чаще всего оно идет под маской ОРВИ, ревматизма, кишечной инфекции. Первыми симптомами могут быть ломота в суставах, небольшое повышение температуры, иногда насморк, боли в мышцах. Вскоре все симптомы исчезают, и спустя год или 5 лет обнаруживается сформировавшийся хронический гепатит, который потом может перейти в цирроз и рак печени.
Специфических лекарственных средств для лечения нет. Ранняя госпитализация и постельный режим являются обязательными для всех больных, независимо от возраста и тяжести болезни. Несоблюдение постельного режима может обусловить тяжелое течение болезни. Большое значение в лечении имеет диета. Пища должна быть легкоусвояемой и обогащенной витаминами. Рекомендуется обильное питье (до 2 л в сутки) в виде компотов, морсов, киселя, сладкого чая с лимоном, щелочных минеральных вод. Не разрешается употреблять тугоплавкие жиры, пряности, копчености, консервы, жареное мясо и рыбу, какао, шоколад, алкоголь.
Общий срок госпитализации составляет 3-5 недель, в зависимости от формы заболевания. Физические нагрузки ограничиваются в течение 6 месяцев. Диспансеризация осуществляется в течение года.
Профилактика. Лица, которые были в контакте с больным, подлежат медицинскому наблюдению не реже 1 раза в неделю в течение 50 дней, лабораторному обследованию при появлении симптомов, свойственных вирусному гепатиту. В очаге проводится текущая и заключительная дезинфекции. В группе детского учрежде-
ния, которую посещал больной ребенок, устанавливается карантин на 45 дней. Детей и работников, перенесших вирусный гепатит, допускают в детский коллектив не ранее чем через 10 дней после выписки из стационара при наличии нормальных биохимических показателей и удовлетворительном общем состоянии. Им на протяжении полутора лет противопоказаны все профилактические прививки. Переболевшие находятся на особой диете, за соблюдение которой ответственны врач и воспитатель. В течение года после выздоровления детям нельзя давать глистогонных средств, а также других лекарств без назначения врача.
Для профилактики гепатита А у лиц, подозреваемых на заражение, применяют гамма-глобулин. В детских учреждениях, где детям не вводили гамма-глобулин в предэпидемическом периоде, при возникновении заболевания гамма-глобулин водят всем контактировавшим с заболевшим, но не позже 10-го дня с момента контакта.
Профилактика гепатита В заключается в своевременной вакцинации и в выявлении источника заражения, его контактор и путей передачи. От донорства отстраняются лица, переболевшие гепатитом В, независимо от срока давности, а также наркоманы, алкоголики. Запрещается использовать инструменты, не простери-лизованные сухим жаром или автоклавированием. Наиболее простым и эффективным способом профилактики является применение инструментов одноразового использования.
Профилактика гепатита С чрезвычайно сложна. Обязательному тестированию подлежат беременные женщины, люди, поступающие на операцию, доноры, медработники. Что же касается полового пути передачи, то здесь способы профилактики различны, хотя основным остается применение презерватива, и главное - информированность о партнере.
ВИЧ-ИНФЕКЦИЯ
ВИЧ-инфекция - хроническое инфекционное заболевание, которое вызывается особым видом вирусов (ретровирусами) и характеризуется медленным течени-



 ем с постепенным переходом от стадии малозаметных симптомов до выраженных клинических проявлений и с неминуемым летальным исходом. Попадая в организм человека, вирус избирательно поражает специфические клетки (преимущественно Т-хелперы), в результате наступает вначале ослабление, а затем и полное разрушение иммунитета (невосприимчивости к инфекционным заболеваниям), что ведет к потере организмом способности защищаться от заболеваний, вызываемых любыми, в том числе и условно-патогенными, микробами (микроплазмами, грибами, вирусами). Кроме того, у больных часто возникают и быстро развиваются злокачественные опухоли. Нередко наблюдаются поражения ЦНС, которые ведут к быстрому развитию слабоумия.
ем с постепенным переходом от стадии малозаметных симптомов до выраженных клинических проявлений и с неминуемым летальным исходом. Попадая в организм человека, вирус избирательно поражает специфические клетки (преимущественно Т-хелперы), в результате наступает вначале ослабление, а затем и полное разрушение иммунитета (невосприимчивости к инфекционным заболеваниям), что ведет к потере организмом способности защищаться от заболеваний, вызываемых любыми, в том числе и условно-патогенными, микробами (микроплазмами, грибами, вирусами). Кроме того, у больных часто возникают и быстро развиваются злокачественные опухоли. Нередко наблюдаются поражения ЦНС, которые ведут к быстрому развитию слабоумия.
Возбудителем заболевания является вирус иммунодефицита человека, сокращенно ВИЧ. В настоящее время известны вирусы иммунодефицита человека двух се-ротипов - ВИЧ-1 и ВИЧ-2. Повсеместно преобладают штаммы первого серотипа - ВИЧ-1. Пути передачи ВИЧ-1 и ВИЧ-2, а также клинические проявления, обусловленные этими вирусами, идентичны. Больных ВИЧ-инфекцией условно разделяют на ВИЧ-инфицированных (от момента заражения до развития выраженных клинических проявлений) и на больных СПИДом (терминальная, завершающая стадия заболевания).
ВИЧ передается при половых контактах, через кровь и от матери к плоду. Передача вируса через кровь происходит чаще всего среди наркоманов при использовании нестерильных шприцев. Заражение через кровь возможно и при переливании инфицированной донорской крови или ее продуктов, а также при использовании загрязненных инструментов в парикмахерских, при выполнение татуировок, прокалывании ушей и т.д.
На начальных этапах распространения ВИЧ-инфекции возможно возникновение очагов в отдельных, ограниченных группах населения, например среди наркоманов, применяющих внутривенное введение наркотиков загрязненными иглами и шприцами. Передача инфекции происходит одновременно и половым путем, который может стать основным в распространении ВИЧ-инфекции среди населения.
12. Зак. 113.
ШИ1 "''■
клетчатки, мышц и других органов. Разрушается система иммунной защиты, у больных детей развиваются септические и токсические состояния.
Различают три степени гипотрофии в зависимости от выраженности отставания массы тела, функциональных нарушений различных органов и тканей, иммунитета.
Гипотрофия I степени характеризуется отставанием массы тела от нормы на 10-20 %, уменьшением подкожной клетчатки на животе и конечностях, снижением тур-гора тканей, эластичности кожи. Аппетит снижен. Дети при этом заболевании возбудимы, беспокойны. Кожные покровы бледные. Рост соответствует возрасту.
При гипотрофии II степени дефицит массы тела составляет 20-30 %, рост уменьшен на 2-4 см, выраженное похудание, кожа бледная, сухая, дряблая. Мышечная масса заметно уменьшается, тонус мышц снижается. Ребенок становится вялым и апатичным, плохо спит, задерживается развитие речи. Часто отмечаются срыгивание, рвота. Стул неустойчивый, полужидкий, нередки запоры, развивается гиповитаминоз. Снижается иммунитет.
Гипотрофия III степени проявляется значительным истощением. Масса тела снижается более чем на 30 %, длина тела отстает от возрастной нормы на 5-6 см и более. Подкожная клетчатка отсутствует на лице, туловище и конечностях. Кожа становится «старческой», эластичность ее уменьшена, окраска бледно-серая, на поверхности - трещины, опрелости, шелушения. Психика ребенка угнетена, мышцы атрофированы. Температура тела снижена. Частые рвоты, стул неустойчив. Иммунитет снижен, поэтому к гипотрофии присоединяются тяжелые инфекции: сепсис, пневмония, энтероколит и др., которые протекают без повышения температуры тела.
При врожденной гипотрофии отмечаются различные нарушения функции центральной нервной системы. Ребенок рождается с низкими показателями физического развития.
Лечение при гипотрофии I степени проводится в домашних условиях. Устанавливаются причины, приведшие к развитию гипотрофии, обеспечивается правильный режим с достаточным сном, прогулками, рацио-




 нальным вскармливанием. Регулярно проводятся массаж и лечебная гимнастика.
нальным вскармливанием. Регулярно проводятся массаж и лечебная гимнастика.
Питание рассчитывают соответственно массе тела ребенка.
Детей с гипотрофией П-Ш степени обычно лечат в стационаре. Лечение - процесс непрерывный и длительный.
Рахит
Заболевают рахитом дети раннего возраста. При этом заболевании, вследствие дефицита витамина Д, нарушены кальциево-фосфорный обмен, процессы косте-образования и минерализации костей.
Гиповитаминоз Д может возникнуть из-за недостаточного поступления витамина Д с пищей или в результате нарушения его образования в коже под влиянием ультрафиолетовых лучей, при неправильном вскармливании ребенка, дефиците солнечного облучения, при нарушении ферментных систем кишечника, печени, почек, обеспечивающих всасывание витамина Д. При дефиците витамина Д снижается содержание кальция и фосфора в костной ткани.
Развитию рахита способствует высокая потребность растущего организма в кальции (ионизированном), особенно выраженная у недоношенных детей. Предрасполагают к развитию рахита хронические заболевания матери, осложненное течение беременности, недоношенность, раннее смешанное и искусственное вскармливание, заболевания ребенка, несоблюдение гигиенического режима, проживание на территории, загрязненной радионуклидами и т. д.
Различают три степени тяжести рахита.
/ степень (легкая). Характеризуется минимальными расстройствами костеобразования на фоне функциональных нарушений нервной системы. Боль при пальпации черепа. Края большого родничка и черепных швов становятся податливыми, затылок уплощается, голова принимает сплющенную форму, ребра на границе костной и хрящевой ткани утолщаются, образуются рахитические «четки». Больной ребенок беспокоен и раздражителен. Выражены потливость, кожный зуд.
Л" степень (среднетяжелая). Наблюдаются выраженные изменения костной системы. Прогрессируют нарушения функций нервной и мышечной систем. Усиливается потливость, пот имеет неприятный кисловатый запах, раздражает кожу и вызывает зуд. У ребенка наблюдаются общая слабость, гипотония мышц, связочного аппарата, отставание в психомоторном развитии. Отмечается быстрое прогрессирование костных изменений (уплощение затылка, асимметричность формы головы), появляются лобные и затылочные бугры, нарушается прикус, зубы прорезаются позже и непоследовательно, грудная клетка и кости таза деформируются, конечности принимают 0-образную и Х-образную форму (рис. 9.1). Отмечаются изменения других органов, наблюдаются учащенное сердцебиение, затяжные пневмонии, увеличение печени и селезенки.
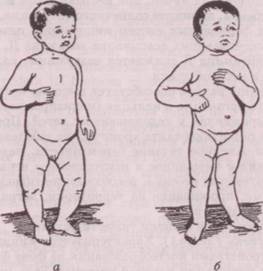
Рис. 9.1. Искривление ног при рахите: а ~ О-образное; б - Х-образное
/// степень (тяжелая). При ней резко выражены изменения костной системы. Характерны гипотония и слабость связочного аппарата. Западает переносица,






 грудная клетка чаще выступает вперед в виде «куриной груди», в позвоночнике образуется рахитический горб. Формируется «лягушачий живот». Имеются изменения со стороны сердца, кишечника, печени, селезенки. Течение рахита зависит от сезона года, возраста ребенка, характера вскармливания, особенностей режима воспитания и того, насколько правильно проводится профилактика данного заболевания. Начало и обострение болезни наблюдается, как правило, поздней осенью, зимой и ранней весной.
грудная клетка чаще выступает вперед в виде «куриной груди», в позвоночнике образуется рахитический горб. Формируется «лягушачий живот». Имеются изменения со стороны сердца, кишечника, печени, селезенки. Течение рахита зависит от сезона года, возраста ребенка, характера вскармливания, особенностей режима воспитания и того, насколько правильно проводится профилактика данного заболевания. Начало и обострение болезни наблюдается, как правило, поздней осенью, зимой и ранней весной.
При лечении рахита используют меры, направленные непосредственно на восстановление баланса кальция и фосфора, ликвидацию ацидоза и установление процессов костеобразования, а также меры неспецифической коррекции. Специфическое лечение включает прием витамина Д и ультрафиолетовые облучения (УФО) в осеннее и зимнее время.
Неспецифические мероприятия направлены на нормализацию обменных процессов в организме и повышение его резистентности. Большое значение имеет коррекция питания. Пищевой рацион должен содержать достаточное количество полноценных белков. Важны соблюдение санитарно-гигиенического режима с достаточным пребыванием ребенка на свежем воздухе, прогулки в любой сезон года, полноценный сон при условии защиты ребенка от излишних внешних раздражителей. Необходимо стимулировать психическую и двигательную активность ребенка, использовать лечебную гимнастику и массаж. Детям, находящимся на естественном вскармливании, необходимы препараты кальция, магнийсодержащие препараты, сок лимона, солевые и хвойные ванны.
Спазмофилия
Спазмофилия (тетания детская) - заболевание детей раннего возраста, характеризующееся наклонностью к тоническим и тонико-клоническим судорогам. Чаще болеют дети в возрасте 6-15 месяцев, страдающие рахитом.
Причиной повышения нервно-мышечной возбудимости и судорог является снижение содержания в крови кальция и увеличение содержания фосфора.
Причины заболевания те же, что и при гастрите.
Симптомы: начало острое, температура повышается до 38-38,5 °С, озноб, рвота, отрыжка, отсутствие аппетита, боли в животе, вздутие и урчание в животе, язык обложен. Частый стул - до 7-9 раз в сутки, жидкий, с неприятным запахом.
Лечение и помощь, как и при гастрите. Во всех случаях необходимо провести исследование кала, чтобы исключить возможность распространения кишечной инфекции в детском коллективе.
Профилактика та же, что и при гастрите.
Холецистит
Холецистит - воспаление желчного пузыря. У детей заболевание встречается в виде острого холецистита преимущественно при наличии камней в желчном пузыре.
Причины заболевания - инфекция и застой желчи. Микроорганизмы могут попасть в желчный пузырь из двенадцатиперстной кишки, а также через кровь и лимфу из других органов, при кариесе зубов, хроническом тонзиллите, отите и др. Причины застоя желчи - нарушение ее оттока при дискинезии желчных путей, воспалительных изменениях в желчевыводящих протоках (холангит).
При холангите отмечаются: увеличение печени, вздутие живота, болезненность при пальпации. У детей раннего возраста заболевание проявляется общей интоксикацией: повышается температура, могут быть диспепсии, метеоризм, желтушность кожи, белков глаз, иногда обесцвечивается кал.
При холецистите отмечаются приступообразные боли в правой половине живота, изжога, отрыжка, тошнота, рвота, реже желтушное окрашивание белков глаз, повышение температуры, увеличение печени. Пальпация печени болезненна.
Профилактика холециститов - правильное питание и режим, борьба с запорами и ожирением.
В дошкольных учреждениях обследуются дети с неустойчивым стулом.



 ПАРАЗИТАРНЫЕ БОЛЕЗНИ. ГЕЛЬМИНТОЗЫ
ПАРАЗИТАРНЫЕ БОЛЕЗНИ. ГЕЛЬМИНТОЗЫ
Гельминтозами называются заболевания, вызываемые паразитическими червями - гельминтами (глистами). Наиболее широко распространены аскаридоз, энте-робиоз и трихоцефалез.
Аскаридоз
Аскариды паразитируют в тонком кишечнике. Зрелая аскарида живет около года, ее длина 10-15 см. Чаще всего болеют дети дошкольного и младшего школьного возраста. Яйца аскарид заносятся в организм грязными руками, с плохо вымытыми овощами, фруктами. Личинки проникают в лимфатические и кровеносные сосуды, с током крови они мигрируют в печень, легкие, сердце, а потом в бронхи, глотку и полость рта. Происходит повторное заглатывание, и из личинок в тонком кишечнике развиваются взрослые аскариды.
Симптомы: общая слабость, лихорадка, кашель, боли в животе, головные боли, головокружения, слюнотечение, тошнота, поносы или запоры. В крови эозинофи-лия (превышение количества эозинофилов - форменных элементов крови). Иногда гельминты выходят с каловыми или (реже) рвотными массами.
Энтеробиоз
Энтеробиоз вызывается острицами. Они паразитируют в нижнем отделе тонкой кишки и верхнем отделе толстой кишки. Заражение яйцами глистов происходит через грязные руки. Из яиц в кишечнике выходят личинки, которые превращаются во взрослых особей размером около 1 см. Острицы живут 1-2 месяца. Ночью самки мигрируют в околоанальную область, где откладывают яйца.
Острицы оказывают на организм механическое, токсическое и аллергическое действие, вызывают заболевания кишечника, половых органов и мочевыводящих путей. Ребенка по ночам беспокоит зуд в области заднего прохода, отмечаются расчесы кожи промежности и вок-
руг заднего прохода. У девочек острицы вызывают воспаление наружных половых органов. Могут быть боли в животе, тошнота, головные боли, нарушение сна.
Трихоцефалез
Паразитирующим червем является власоглав, который обитает в тонкой и толстой кишке. Заражение происходит зрелыми яйцами через загрязненные руки, воду, овощи и фрукты. В кишечнике из яйца выходит личинка, которая постепенно созревает. Власоглавы достигают длины 4-6 см и живут около 5 лет. Они травмируют слизистую оболочку кишечника и питаются кровью.
У ребенка снижается аппетит, появляются тошнота, боли в животе, запор или понос, головные боли, общая слабость, плохой сон. В крови - лейкоцитоз, снижен гемоглобин.
При лечении гельминтозов необходимо строгое соблюдение личной гигиены. Из медикоментозных препаратов чаще назначают вермокс, нафтамон, пирантел. Доза и продолжительность лечения зависят от возбудителя заболевания.
Профилактика гельминтозов включает целый комплекс мероприятий. Это санитарное благоустройство населенных мест, охрана почвы и воды от загрязнения фекалиями, обезвреживание нечистот, предназначенных для удобрений, борьба с мухами. Обезвреживание загрязненного белья путем кипячения, обработка кипятком или раствором хлорной извести испражнений и предметов, которыми пользовался больной. Испражнения заливают крутым кипятком в соотношении 2 части воды и 1 часть испражнений, перемешивают и закрывают крышкой. Через час выливают в уборную. Важным мероприятием является периодическое исследование кала детей на яйца глистов и плановая дегельментизация, особенно в детских коллективах. Необходимо также проводить плановое исследование на гельминтоносительство всех работников дошкольных учреждений.


 ГИГИЕНА ОРГАНОВ ПИЩЕВАРЕНИЯ
ГИГИЕНА ОРГАНОВ ПИЩЕВАРЕНИЯ
Полноценность процессов роста и развития детей во многом зависит от нормальной деятельности органов пищеварения. Расстройства пищеварения чаще всего возникают в результате неправильной организации питания или нарушения санитарно-гигиенических правил и норм приготовления пищи. Результатом этих расстройств может быть нарушение обмена веществ и деятельности многих органов и систем организма.
О наличии или развитии расстройств органов пищеварения можно судить по аппетиту детей и по характеру стула. Для детей 1-го года жизни характерна неустойчивость стула. Это не должно вызывать особых волнений у взрослых, если все физиологические процессы у ребенка происходят нормально: отсутствуют боли в животе до и после приема пищи; нормальный аппетит; есть прибавка в весе и росте. Колебания частоты стула (у одних детей - 4-5 раз в сутки, у других - 1 раз в 2-3 дня) могут быть связаны с индивидуальными особенностями желудочно-кишечного тракта ребенка, характером его питания, количеством грудного молока или прикормов.
У здоровых детей акт дефекации полностью устанавливается к 2-3 годам и колеблется от 1 до 2 раз в день. Важно выработать привычку у детей опорожнять кишечник в одно и то же время. Задержка акта дефекации ведет к возникновению запоров. Необходимо помнить, что мышечный слой кишечника и его эластичные волокна развиты у детей меньше, чем у взрослых, в связи с чем у них слабее перистальтика.
Для нормального акта дефекации необходимо соблюдать режим питания, в котором должны присутствовать все питательные компоненты. Благоприятно на микрофлору толстого кишечника и его моторику влияет употребление кисломолочных продуктов, свежих овощей и фруктов. Так, систематическое употребление кефира снижает вероятность появления запоров и облегчает работу толстого кишечника, дополняет его микрофлору полезными для пищеварения бактериями.
При склонности ребенка к запорам необходимо избегать жирной и тяжелой пищи, а также лекарственных
препаратов и клизм. Лучше прибегать к натуральным послабляющим средствам, таким, как тертые сырые овощи, фрукты, кефир, простокваша, соки.