 |
|
Б. Обследование детей раннего возраста 2 страница
1.1.8. Прогноз
Прогноз при судорогах из-за недостатка кальция очень хороший. Судороги в результате гипокальциемии, гипомагниемии или субарахноидальных кровоизлияний в 89-95 % случаев отрицательно не влияют на развитие детей.
Риск смерти или развития осложнений при симптоматической гипогликемии составляет 50 %, при инфекции ЦНС – 70 %.
У новорождённых с асфиксией и судорогами плохой прогноз в 60 % случаев. В 17 % неонатальные судороги возобновляются в последующие годы жизни. Из числа выживших детей в 47 % случаев отмечается нормальное развитие, в 28,3 % – лёгкие отклонения.
Прогноз зависит от длительности судорог и возможности их рецидивов, а также от типа судорог. Нормальное нервно-психическое развитие при клонических судорогах отмечается в 71 % случаев, при миоклонических – в 35 % (в 30 % случаях – летальный исход), при тонических – в 23 % (летальность в 23 % случаев), при автоматизмах – в 27 % (летальность – 18 %).
Таблица 4
Препараты выбора в лечении судорог у новорождённых
и детей раннего возраста
| Очередь выбора | Препарат | Начальная доза, мг/кг/сут | Поддерживающая доза, мг/кг/сут | Предельная концентрация в плазме, мг/мл |
| Фенобарбитал | В вену 15-20 (в течение 5 мин) | 2,5-4-5-10 (2 раза в сут) | 60-80 | |
| Дифенин (фенитоин) | В вену 10-15-20 (в течение 30-45 мин) | 2,5-4 до 5-7,5 (2 раза в сут) | 15-25 | |
| Диазепам (седуксен) | В вену 0,1-0,3 (1-2 раза в сутки) | 60 мкг/кг/ч | - | |
| Мидазолам (дормикум) | В вену 0,15-0,2 | 0,05-0,2 мг/кг/ч | - | |
| Лоразепам | Внутривенно 0,05 мг/кг/ч | 0,05 | - | |
| Натрия оксибутират (ГОМК) 20 % раствор | Внутривенно медленно за 4-6 мин 100-150 мг/кг | - | - | |
| Финлепсин | Внутрь 10-15 | - | ||
| Гексенал | В вену медленно, внутримышечно 1 % 2-6 мг/кг | - | - | |
| Тиопентал натрия | В вену медленно, внутримышечно 1 % 2-6 мг/кг | - | - | |
| Ламотриджин | 2-15 | |||
| Лидокаин | Внутривенно 2 | 6 мг/кг/ч | - | |
| Депакин | В вену 10-25, внутрь 5-20 (1 раз) | 40-50 (в 2 приёма) | - | |
| Клоназепам | Внутрь 0,4-0,5 | - | - | |
| Гексамидин | Внутрь 20 | - |
У детей, перенесших гипоксически-ишемическую энцефалопатию с судорожным синдромом или судороги неустановленной этиологии, в 30 % случаев имеется эпилепсия. У этих детей в основном возникают фокально-клонические или фокально-тонические судороги (асимметричные «застывания» конечностей или всего тела, тонические девиации глазных яблок), а в промежутке между приступами дети просыпались и были возбуждены.


Рис. 1. Лечебно-диагностический алгоритм при судорогах
у новорождённых и детей раннего возраста.

Рис. 2. Алгоритм неотложной помощи при коматозных состояниях
у новорождённых детей в родильном доме.
Дети с неэпилептическими судорогами в неонатальном периоде имели генерализованные тонические позиции, миоклонические судороги, моторные автоматизмы, а в промежутке между приступами судорог были вялыми, апатичными, заторможенными. Детям с эпилептическими судорогами после выписки из стационара необходимо продолжать принимать антиконвульсанты, а детям с неэпилептическими судорогами – противоэпилептические средства назначать не следует (табл. 3).
Не рекомендуется длительное назначение противосудорожных препаратов после первого судорожного приступа. Продолжительно антиконвульсанты применяются при повторных, стереотипных, спонтанно возникающих приступах судорог. В последние годы отказались от политерапии антиконвульсантами. Монотерапия позволяет добиться полного купирования пароксизмов у 70-80 % больных детей.
1.2. ЛИХАРАДКА У НОВОРОЖДЁННЫХ
И ДЕТЕЙ РАННЕГО ВОЗРАСТА
Лихорадкой называют регулируемое повышение температуры тела, как ответная реакция на болезнь. Повреждения ЦНС с поражением нейронов гипоталамуса или расстройством кровоснабжения в этой области сопровождаются неуправляемым повышением температуры тела, которое называется «нейрогенной лихорадкой», или «нейрогенная гипертермия».
Выделяют 2 группы лихорадок:
1) инфекционные (органического происхождения);
2) неинфекционные, или функциональные.
Лихорадка, как защитно-компенсаторная реакция организма на воздействие различных вирусов, микроорганизмов, иммунных комплексов и др., способствует усилению иммунитета, интерфероногенеза, стимулирует бактерицидную активность полиморфно-ядерных лейкоцитов, препятствует размножению многих микроорганизмов.
1.2.1. Причины лихорадки
У новорождённых и детей раннего возраста лихорадка (febris, pyrexia) при инфекционных процессах обусловлена (рис. 3):
1) экзогенными пирогенами, состоящими из эндотоксинов Грам(-) бактерий (липоид А);
2) эндогенными пирогенами, которые синтезируются фагоцитами (интерлейкин-1β, интерлейкин-6, α-интерферон, TNF, цитокины лимфоцитов и моноцитов);
3) повышенной теплопродукцией.
С первых дней нормальная температура тела у здорового доношенного ребёнка в аксиллярных областях составляет 36,5 ± 0,4°С. Ректальная температура на 0,6-1,1°С выше аксиллярной, в ротовой полости – на 0,3-0,5°С меньше ректальной. Активная сбалансированная саморегуляция теплоотдачи и теплопродукции формируется у детей к 7-8 годам жизни. В 95 % случаев лихорадка обусловлена инфекционными (вирусными или бактериальными) заболеваниями.
Функциональная (асептическая) лихорадка в виде длительного субфебрилитета после перенесенной острой инфекции обусловлена эндогенными пирогенами и в основе её лежит дисфункция гипоталамуса (антипиретики зачастую неэффективны). Неинфекционная лихорадка сопровождает такие болезни, как гипертиреоз (тиреотоксикоз), несахарный диабет, нарушения минерального обмена. Гипертермический синдром у новорождённых и детей первого года жизни развивается также вследствие тяжёлой вододефицитной дегидратации или под воздействием некоторых лекарственных средств (применение простагландина Е1 при врождённых пороках сердца).
Адаптивный характер повышение температуры тела имеет до определённого предела, так как при гипертермии поступление кислорода в организм не соответствует возрастающим тканевым потребностям, в результате чего развивается гипоксия. Повышение метаболизма в такой ситуации приводит к ацидозу и кетозу. Для организма возникает угроза истощения энергетических ресурсов, опасное для нервной системы и функции миокарда.
Температура в подмышечной области в пределах 37,1-38°С называется субфебрильная; а в интервале 38,1-39°С – умеренно фебрильная, более 39,1°С-41°С – высокофебрильная (гипертермия) и свыше 41°С – гиперпиретическая.
1.2.2. Клинические проявления лихорадки
Гипертермической реакцией, или «розовой лихорадкой» называют повышение температуры с сохранённым балансом между теплопродукцией и теплоотдачей. Такая прогностически благоприятная лихорадка сопровождается следующим клиническим симптомокомплексом:
1) кожные покровы умеренно гиперемированы, тёплые, влажные;
2) тахикардия и тахипноэ соответствуют температуре тела (на каждый градус выше 37°С частота дыхания повышается на 4, а частота сердечных сокращений на 10-20 в 1 мин);
3) конечности тёплые;
4) дермографизм красный;
5) ректально-дигитальный градиент не превышает 5-6°С;
6) при обтирании кожных покровов спиртом не отмечается симптом «гусиной кожи»;
7) отмечается эффект от жаропонижающих средств (ингибиторов простагландинсинтетазы – парацетамола и др.).
Гипертермическим синдромом, или «бледной гипертермией Омбредана» называется лихорадка при болезнях, сопровождающихся повреждением ЦНС и развитием спазма периферических сосудов (артериол), который нарушает адекватную теплоотдачу.
Клинические проявления гипертермического синдрома:
1) быстрый подъём температуры до максимальных значений (41,1-41,7°С) и стойкое сохранение гипертермии;
2) кожные покровы бледные, мраморные (нарушение микроциркуляции);
3) цианотичный оттенок ногтевых лож и губ;
4) холодные конечности;
5) озноб;
6) ректально-дигитальный градиент больше 6°С;
7) резкая тахикардия (до 160-200 уд/мин), снижение артериального давления;
8) дыхание поверхностное, одышка;
9) возбуждение сменяется вялостью и адинамией;
10) у детей раннего возраста возможно исчезновение сознания, появление галлюцинаций, симптомов отёка мозга и тонико-клонических (фебрильных) судорог, в момент которых может наступить остановка дыхания, ведущая к гибели больного;
11) антипиретики центрального действия малоэффективны.
У новорождённых почти не бывает «белой» лихорадки. У них при инфекциях гипертермия часто кратковременная и может быть обнаружена при измерении tº тела через каждые 2-3 часа в течение суток, а не при обычной двукратной термометрии утром и вечером. У недоношенных детей вообще снижена теплопродукция из-за малого содержания бурого жира, количество которого составляет всего 1 % от массы тела (у доношенных детей – 8 %).
Когда не установлена инфекционная причина лихорадки у новорожденного ребенка, необходимо предположить о неинфекционном её происхождении. Важным диагностическим симптомом непирогенной (особенно длительной у неврологических больных и у грудных детей с явлениями мышечной гипотонии) температуры является отсутствие тахикардии.
1.2.3. Транзиторная лихорадка у новорождённых детей
Транзиторная лихорадка (38,5-40°С) на 3-4 день жизни, которая непродолжительная и часто совпадает с периодом максимальной потери массы тела, в основном обусловлена:
- дефицитом воды в организме новорождённого, т.к. в молозиве мало содержится жидкости;
- перегрузкой алиментарным белком молозива;
- гипернатриемией;
- перегреванием;
- превалированием катаболических процессов в обмене веществ, результатом чего является задержка недоокисленных продуктов метаболизма, раздражающих терморегуляционный центр;
- дисбиоценозом микрофлоры кишечника.
1.2.4. Лечение лихорадки
У новорождённых и детей раннего возраста при инфекционной лихорадке (аксиллярная tº > 38,5ºС) начинают лечение с физических методов охлаждения только при хорошем кровоснабжении кожи и тёплых конечностях («розовая» лихорадка). Используются в основном следующие приёмы:
1) обтирание губкой, смоченной теплой водой с tº 30-32ºС в течение 5 минут на 30, 60 и 90 минутах после приёма антипиретика – обычно парацетамола;
2) при гиперпирексии (tº тела в аксиллярной области > 40,5-41ºС) или опасности возникновения судорог ребёнка погружают в охлаждённую ванну с tº воды на 1ºС меньше tº кожи и постепенно в течение 5-10 мин охлаждают воду до 37ºС (эта процедура повышает теплоотдачу в 3 раза по сравнению с холодными обертываниями конечностей, влажными обтираниями или обдуванием вентилятором, кроме того при этом не отмечается мышечной дрожи, т.е. озноба).
 | |||||
 | |||||
 | |||||
Рецептор CD14
|
|
 ╩
╩

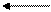



 | |||
 | |||

 Низкие концентрации Избыток
Низкие концентрации Избыток
 | |||
 |
Рис. 3. Патогенез лихорадки (Марьянович А.Т. и соавт., 1997).
LPS – липополисахарид А; LBP – липополисахарид-связывающий белок; TNF – тумор-некротизирующий фактор; IL – интерлейкин; PGE2 – простагландин Е2; TAF – фактор активации тромбоцитов; TXA2 – тромбоксан А2; OVLT – organum vasculesum laminae terminalis.
Другие способы физического охлаждения (обтирание спиртосодержащими растворами, обдувание воздухом с помощью вентилятора и др.) значительно менее эффективные и использовать нецелесообразно.
Из всех лекарственных жаропонижающих средств у детей применяют в основном парацетамол (ацетаминофен, панадол, тайленол), который снижает «церебральный» синтез простагландинов (см. рис. 3). При длительном применении или при назначении высоких доз парацетамола возможно развитие метгемоглобинемии, гипохромной анемии и нарушения функции почек и печени. Из НПВП рекомендуется применять с 2 лет жизни высоко безопасный препарат нового поколения – найз (нимесулид). У детей разрешено использование ибупрофена в жидких формах.
Следует отметить негативные действия анальгина, который всё ещё применяется педиатрами в нашей стране, как болеутоляющий, спазмолитический и жаропонижающий препарат (зарубежные коллеги его не используют в практике с 80-х годов ХХ столетия):
1). Задержка диуреза из-за угнетения синтеза простагландина Е2, что ведёт к повышению реабсорбции NaCl и воды в почках. Этот эффект негативно проявляется у детей с лихорадкой, т.к. у них имеется тенденция к отёку головного мозга и судорожному синдрому на фоне выраженного токсикоза.
2). Снижается эффект от салуретика – фуросемида (лазикса) на фоне приёма анальгина.
3). Опасность развития агранулоцитоза и коллапса (особенно при приёме анальгина внутрь).
При стойкой гипертермии («белая» лихорадка) внутримышечно вводят литическую смесь с сосудорасширяющими средствами. Эффективным считается парентеральное введение:
- папаверина с дибазолом (каждый в разовой дозе по 1 мг/кг), или комбинированный препарат папазол (1мг/кг);
- ганглиоблокатора пентамина (5% раствор 2 мг/кг);
- фенотиазинов – пипольфена (дипразин), пропазина в разовой дозе 0,25 мг/кг (0,01 мл/кг 2,5% раствора) без или в сочетании с дроперидолом (в разовой дозе 0,05-0,1 мл/кг 1% раствора) внутривенно или внутримышечно.
При слабом эффекте от вышеперечисленных препаратов внутривенно вводят новокаин (0,25 % раствор в разовой дозе 2 мл/кг).
При продолжительной непирогенной лихорадке жаропонижающие препараты неэффективны, снижение температуры происходит после применения никотиновой кислоты (внутрь 0,005-0,01 2-3 раза в день), который расширяет кровеносные сосуды кожи.
Медикаментозное лечение лихорадки (табл.5) должно проводиться на фоне оксигенотерапии.
Таблица 5
Лекарственные средства для лечения лихорадки у детей
| Препараты | Путь введения | Дозировка, комментарий |
| 1. Детские формы парацетамола (Paracetamolum): Panadol, Tylenol (тайленол), Efferalgan, Calpol | Внутрь | 7-10-15 мг/кг на приём 1-3 раза в сутки. Начало действия через 30-60 минут, максимум эффекта через 1,5-2 часа в течение 3-4 ч. Начало действия препарата в свечах через 2-3 ч. Суточная доза не более 60 мг/кг/сут |
| 2. Нимесулид (Nimesulide): найз, апонил. Сусп. для приёма внутрь (флак.), 50 мг/5 мл, 60 мл. Табл. диспергируемые, 50 мг | Внутрь | Ингибирует преимущественно циклооксигеназу-2. По антипиретическому эффекту сопоставим с парацетамолом. Не раздражает слизистую ЖКТ. С 2-х лет суспензия 3-5 мг/кг/сут в 2-3 приёма. С 3- лет 50 мг 2 раза в день. |
| 3. Детские формы ибупрофена (Ibuprofenum): Nurofen for children (сусп. во фл. по 100 мл, 5 мл содержат 100 мг) | Внутрь | Блокирует циклооксигеназу-1 и -2, угнетает синтез простагландинов. Назначают с 6-мес. возраста по 2,5-5 мл 3 раза/сут (5-20 мг/кг/сут) |
| 4. Для быстрого снижения tº (при «белой» лихорадке) литическая смесь: а) Sol. Pipolpheni 2,5% + б) Sol. Droperidoli 0,25 % | В/м, в/в В/м, в/в | 0,01 мл/кг (разовая доза) 0,1 мг/кг (разовая доза), 0,05 мл/кг |
| в) менее желательно введение Sol. Analgini 25% (50%)* г) Sol. Papaverini hydrochloridi + Sol. Dibazoli д) Sol. Papazoli е) Sol. Novocaini 0,25% | В/м В/м В/м В/м В/в | 0,1 (0,05) мл разовая доза 1 мг/кг + разовая доза 1 мг/кг разовая доза 1 мг/кг разовая доза 2 мл/кг |
| 5. Никотиновая кислота (Acidum nicotinicum). Табл. по 0,05 г., амп. по 1 мл 1% р-ра. | Внутрь, в/м, в/в медленно | При непирогенной длительной лихорадке для расширения сосудов кожи. Внутрь после еды в разовой дозе детям до 6 мес по 0,003-0,005, от 7 мес до 1 года – 0,006-0,007, в 1-3 года – 0,008-0,01 г 2-3 раза в день. В/м или в/в 1 % раствор в однократной дозе: до 6 мес по 0,1-0,2 мл, в 7-12 мес по 0,2-0,3 мл, в 1-3 года по 0,3-0,4 мл. Возможно покраснение лица, ярко-красная уртикарная сыпь при приёме до еды, при внутривенном введении – гипотензия, коллапс. |
Примечание. * Во многих зарубежных странах анальгин не используется вообще, т.к. способствует развитию агранулоцитоза, коллапса, внезапной смерти, гипопластической анемии, интерстициального нефрита, судорожной готовности.
1.3. ГЕМОРРАГИЧЕСКИЙ СИНДРОМ НОВОРОЖДЁННЫХ (ГСН)
Геморрагический синдром – это патология системы гемостаза, которая клинически проявляется спонтанными или провоцируемыми кровотечениями, а также множественной кровоточивостью из-за дефекта коагуляционного, тромбоцитарного или сосудистого компонентов.
1.3.1. Причины геморрагического синдрома у новорождённых
Причины геморрагического синдрома у новорождённых (ГСН):
I. Особенности системы гемостаза (рис. 4) при рождении у здоровых новорождённых детей:
1). Относительно низкая белковосинтетическая функция печени и дефицит витамина «К» (транзиторное состояние) у некоторых детей способствуют снижению в плазме крови факторов протромбинового комплекса: ф. II – протромбин; ф.VII – проконвертин; ф. IX – антигемофильный глобулин «В», АГГ-В; ф. Х – фактор Стюарта-Прауэра (табл. 6), которое достигает 30-40 % уровня взрослых на 2-5 сутки жизни.
2). Гиперкоагуляция цельной крови на фоне снижения не только антикоагулянтов (антитромбина III, протеинов C и S) до 50-60 % уровня взрослых, но и прокоагулянтов (II, VII, IX, X и XI факторов).
3). Транзиторное повышение активности фибринолиза в первые 30 минут после рождения, а затем резкое снижение его в течение первых 2 суток жизни (депрессия фибринолиза).
4). Большое количество в крови гепарина, продуктов деградации фибриногена и фибрина (ПДФ).
5). Низкий уровень плазминогена (менее 50-60 % уровня взрослых) в первые полчаса жизни.
6). Повышенная проницаемость и хрупкость сосудистой стенки.
II. Недоношенность сопровождается более низким уровнем витамин-К-зависимых факторов свертывания крови, факторов контакта (ф. XII, прекалликреин, кининогены с высокой молекулярной массой), а также снижением агрегации тромбоцитов, фибринолиза при высоком уровне плазминогена и антикоагулянтов на фоне большой проницаемости и хрупкости сосудистой стенки (у части недоношенных детей отмечается сочетание кровоточивости и тромбофилии). У недоношенных детей гипокоагуляционный сдвиг более выражен в первые сутки после рождения, а у доношенных – на 3-6 сутки.
III.Диабетическая фетопатия, тяжёлые гестозы, асфиксия и полицитемия у новорождённых, катетеризация пупочной вены способствуют развитию микротромбозов из-за гипервискозитета (сгущения крови), гиперкоагуляции и повышенной агрегации тромбоцитов на фоне нарушения проницаемости эндотелия сосудов.
IV. Тромбоцитопении.
Фазы свёр- Длительность Тесты
тывания СОДЕРЖАНИЕ ФАЗЫ фазы фазы






 |

 Х
Х



 Протромбиназа
Протромбиназа
 | |||
 | |||
Протромбин (II)

 Va + VIIa + Xa + Ca2+
Va + VIIa + Xa + Ca2+