 |
|
Б. Обследование детей раннего возраста 6 страница
1.4.4. Экстренная помощь при асфиксии новорождённых
Быстрота проведения реанимации, её эффективность зависят:
а) от прогнозирования необходимости реанимации ребёнка после рождения, т.е. от своевременного выявления возможных причин для развития асфиксии новорождённого;
б) от уровня оснащённости места для реанимации (по возможности необходимо иметь современные аппаратуру и оборудование);
в) от квалификации медицинского персонала, проводящего реанимацию новорождённого ребенка с асфиксией.
Оборудование места для реанимации новорождённых детей в родильном зале:
1. Для согревания ребёнка после рождения необходимо, чтобы температура окружающего воздуха в родильном зале была +24°С (для недоношенных детей +28°С) и имелся дополнительно источник лучистого тепла (реанимационный стол «Ameda» с подогревом) для создания комфортной температуры над пеленальником в пределах +36-37°С.
2. Для отсасывания слизи должны быть стерильные резиновые баллоны (груши), электроотсос, отсосные катетеры диаметром № 5, 8 и 10, желудочный зонд № 8, стерильные салфетки и тампоны.
3. Источник кислорода (баллон с редуктором или централизованная система) с давление от 3 до 5 атм в системе оксигенации, дозиметр воздушно-кислородной смеси (модифицированный ротаметр от кислородной палатки).
4. Дыхательные мешки типа «Пенлон» или «Амбу» или другие саморасправляющиеся мешки с объёмом 500 см3, адаптер-маска двух размеров. Аппарат для автоматической вентиляции лёгких в родильном зале для новорождённых детей иметь не обязательно, достаточно, чтобы он имелся в палате интенсивной терапии в детском отделении (для возможной последующей АИВЛ).
5. Ларингоскоп с прямым клинком № 0 (для недоношенных детей) и №1 (для доношенных новорождённых). Всегда должна быть исправно работающая осветительная система ларингоскопа.
6. Эндотрахеальные стерильные трубки с внутренним диаметром 2,5 мм, 3 мм, 3,5 мм и 4 мм (типа «Portex»), воздуховод.
7. Катетеры (тефлоновые и др.) для введения в пупочную вену, системы для разовой внутривенной инфузии, шприцы 1, 5, 10 и 20 мл, набор для пункции плевральной полости, автоматический инфузионный насос типа «Линеомат», лейкопластырь.
8. Фонендоскоп, сфигмоманометр или монитор для регистрации АД, пульсоксиметр (не обязательно), секундомер (для подсчета ЧСС и частоты дыхания), стерильные перчатки.
9. Кувез (желательно переносной).
10. Источник кислорода (центральная разводка или концентратор кислорода типа «Staxel»).
11. Набор медикаментов:
- адреналина гидрохлорид 0,1% 1 мл для инъекций;
- 5% раствор альбумина;
- изотонический раствор хлорида натрия в ампулах по 5, 10 и 20 мл для инъекций;
- раствор Рингера-лактата;
- 4 % раствор гидрокарбоната натрия для инфузий;
- стерильная дистиллированная воды в ампулах по 5,10 мл;
- налоксон (Naloxonum, Nalone, Narcan) или 0,05 % раствор налорфина гидрохлорида в ампулах по 0,5 мл (антагонисты наркотических анальгетиков).
Другие лекарственные средства, рекомендованные в литературе, такие, как атропина сульфат, глюкоза, кальция глюконат, кокарбоксилаза, преднизолон, этимизол, викасол, изадрин, новокаин, плазма нативная для реанимации в родильном зале излишни, они могут потребоваться в более позднем периоде ведения больного ребёнка в палате интенсивной терапии (ПИТ). В неё ребёнка с асфиксией переводят сразу из родильного зала после проведения комплекса реанимационных мероприятий, если ЧСС стабилизируется на уровне > 100/мин, независимо от необходимости дальнейшей ИВЛ или наличия устойчивого спонтанного дыхания.
Необходимо строгое соблюдение асептики и антисептики при проведении первичной реанимации у новорождённых детей соответственно рекомендациям в приказах МЗ. Должен систематически осуществляться бактериологический контроль за оборудованием, аппаратами и медицинским персоналом (госпитальная инфекция часто обусловлена синегнойными и кишечными палочками, клебсиеллами, золотистыми стафилококками и грибами Candida).
ПИТ должна иметь площадь из расчета 4,5 м2 на 1 койку новорождённого. В ПИТе (в зависимости от уровня учреждения) кроме аналогичного оборудования, как в родильном зале, должны быть:
1) аппараты для длительной аппаратной ИВЛ (таймциклический респиратор типа «Sechrist» 100, 200; Бебилог I, 8000; Беар КАП 750; Ньюпорт Е-100, Е-150, Е-200 и др.) с увлажнителями воздуха типа «Fischer& Paykel»;
2) электрокардиограф;
3) иглы, иглы-бабочки 25G, 24G, 21G, 18G, штативы для внутривенных инфузий;
4) медикаменты для оказания ургентной терапии новорождённым;
5) катетеры для питания через зонд;
6) кувезы (фирмы «Дреггер» и др.);
7) монитор транскутантного определения О2 и СО2 («MicroGas» фирмы Kontron, «Minimon 7137B» и др.), пульсоксиметр, монитор АД;
8) инфузионные насосы («Линеомат», «Дигинфуза», «Atom», «JMS» и др.);
9) полуфункциональный монитор (ЭКГ, ЧД, SaO2, АД, капнография);
10) установка для фототерапии (лампа фирмы «Ameda»).
Систему для краниоцеребральной гипотермии и мешки Грегори в последние годы использовать не рекомендуется.
Минимум лабораторного контроля в ПИТе включает:
1) Hct, Hb, количество эритроцитов, ретикулоцитов, лейкоцитов и тромбоцитов, лейкоцитарная формула, цветовой показатель;
2) глюкоза крови, сахар мочи;
3) билирубин и его фракции в сыворотке крови;
4) активность трансаминаз;
5) кислотно-основное состояние (КОС) – рН, рO2, рCO2, ВЕ;
6) электролиты плазмы: калий, натрий, кальций, магний;
7) общий белок сыворотки крови;
8) мочевина сыворотки крови;
9) осмолярность крови и мочи;
10) определение времени свёртывания крови и времени кровотечения (коагулограмма).
Биохимические исследования должны проводиться микрометодами из 0,5 мл плазмы крови (ежедневный забор крови по 3-5 мл у новорождённого ребёнка для анализов способствует развитию анемии).
Метод интенсивного наблюдения (мониторинг) за больным ребёнком в ПИТе включает:
1). Учёт объёма и состава получаемой жидкости (питание и его ингредиентный состав, инфузионные растворы) каждые 6 часов.
2). Учёт всех выделений (диурез – каждые 6 ч, кала, рвотных масс).
3). Подведение жидкостного баланса (каждые 6 ч).
4). Динамика массы тела (каждые 6 ч).
5). Термометрия тела (каждые 3-6 час), симптом «белого пятна».
6). Определение ЧСС, ЧД и АД, характер дыхания.
7). Аппаратный мониторинг за уровнем HbO2, Hct, ЦВД, газового состава крови и оксигенации тканей (сатурация), КОС.
8). Основные параметры метаболизма: уровень глюкозы крови (после первых 30 мин жизни должен определяться 4 раза каждые 1/2 часа, затем 4 раза каждый последующий час, потом 4 раза каждые последующие 2 часа, 4 раза через 3 часа и 4 раза через каждые 4 часа); калия, натрия, кальция, мочевины, общего белка в сыворотке крови – в первые сутки через 1 час после рождения и далее каждые 6-12-24 часа по показаниям (при терминальном состоянии ребёнка эти показатели необходимо фиксировать каждый час).
9). Регулярная отметка РO2 во вдыхаемой смеси и способе оксигенотерапии, температуры и влажности газовой смеси, изменения состояния ребёнка (судороги, беспокойство, рвота, срыгивания) и манипуляций (кормление, промывание желудка, интубация трахеи, санация носоглотки и др.).
10). Обязательная отметка величины избыточного давления (при СДППД).
11). Фиксация параметров ИВЛ – ЧД, давление на вдохе и выдохе, соотношение фаз дыхания или их длительность в секундах, минутный объём вентиляции, концентрация О2 во вдыхаемой смеси.
Указанные параметры регистрируются в карте интенсивного наблюдения истории развития новорождённого.
Лекарственные препараты для ухода за новорождённым ребёнком:
- нитрат серебра 1 % раствор (приказ МЗ РФ № 345 от 26.11.1997 г.), альбуцид (глазные капли) 20-30 % раствор (в США для профилактики гонококкового поражения глаз у новорождённых детей применяют эритромициновые глазные капли);
- этиловый спирт 70 % и 95 %;
- 5 % раствор перманганата калия (для обработки пуповинного остатка);
- раствор фурациллина 1:5000 (для обработки глаз);
- стерильное растительное (подсолнечное) или вазелиновое масло во флаконах по 30 мл (для обработки кожных складок);
- таниновая мазь 2 % (для обработки кожи при опрелостях).
Медикаменты для посиндромной терапии: адреналин гидрохлорид 1:10000, альбумин 5 %, антибиотики, изотонический раствор натрия хлорида, 10 % раствор глюкозы, натрия гидрокарбонат 4 %, стерильная вода для инъекций, седативные препараты (натрия оксибутират, диазепам или его аналоги, сернокислая магнезия), кальция глюконат 10 %.
Сразу после рождения ребёнка целесообразно дать оценку не всем признаком, включённых в шкалу В.Апгар, а только дыханию, сердцебиениям и цвету кожи, т.к. тонус мускулатуры и рефлекторная возбудимость никак не влияют на объем реанимационных мероприятий. Шкалу В.Апгар можно использовать в конце 1-й и 5-й мин и затем каждые 5 мин до 20-й мин жизни включительно (пока не будет оценки в 7 баллов или не прекратится первичная реанимация из-за её неэффективности) для отражения в динамике адекватности реанимации. Если ребёнок находится на АИВЛ, давать оценку по шкале В.Апгар в принципе можно, только дыхание будет иметь нулевое значение, а ЧСС – оценено в динамике.
Последовательность реанимационных мероприятий
в родильном зале при асфиксии новорождённых детей
В последнее время используется поэтапное применение реанимационных мероприятий: А – Airways (освободить дыхательные пути), B – Breathing (восстановить дыхание), C – Circulation (поддерживать кровообращение), cordial(восстановление или поддержание сердечной деятельности) по P.Safar (1980).
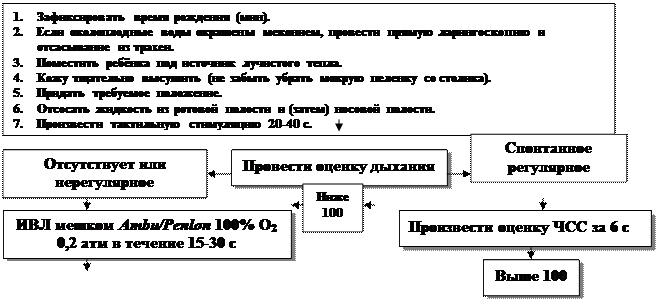
Последовательность комплекса первичных и реанимационных мероприятий проводится в соответствие с алгоритмом, изложенным в приказе МЗ РФ № 372 от 28.12.1995 г. (рис.8).
1 вариант - когда околоплодные воды светлые и факторы риска возможности развития асфиксии отсутствуют:
1). При рождении головки ребёнка слизь изо рта и носа сразу не отсасывают. Только включается секундомер. Все манипуляции осуществляют в перчатках для профилактики ВИЧ-инфицирования.
2). Поместить новорождённого на пеленальник (реанимационный столик) под лучистое тепло, обтереть тёплой стерильной пелёнкой, удалить пелёнку. Ребёнок должен быть на уровне плаценты, не выше и не ниже, чтобы не произошло излишнее перераспределение крови из плаценты к ребёнку или наоборот.
3). Подложить валик толщиной 2-2,5 см под плечики ребёнка, чтобы голова его была слегка запрокинута назад (или положить ребёнка на левый бок со слегка приподнятым «ножным» концом столика на 15 см).
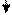


|
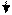
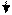
|
|

Рис. 8. Алгоритм реанимации новорождённых
при асфиксии в родильном зале
4). Отсосать содержимое изо рта, затем из носовых ходов баллончиком. Если начать удаление слизи из носа, то ребёнок может аспирировать содержимое ротоглотки, а также возможна рефлекторная остановка сердца. В последние годы превалирует концепция, что вообще нецелесообразно рутинное отсасывание содержимого ротоглотки сразу после рождения, так как при этом не улучшается исход первичной помощи новорождённому ребёнку.
5). Активная стимуляция дыхания (щелчки по пяткам, поглаживание по спине). Зонд в желудок не вводить! Длительность первичных мероприятий должна составлять не более 20 минут.
6). При появлении крика у ребёнка следует перевязать и перерезать пуповину через 30 с после рождения (после прекращения пульсации пуповины). Обычно в этот же момент появляется спонтанное дыхание, а ЧСС более 100/мин.
7). Вести наблюдение за состоянием ребёнка (оценить по шкале В.Апгар в конце 1 мин и 5 мин). При удовлетворительном состоянии новорождённого и родильницы ребёнка в последние годы рекомендуется выкладывать голым на живот матери и накрыть стерильной простынёй еще до окончания пульсации пуповины. После первичной обработки пуповины и обтирания ребёнка снова возвращают на верхнюю часть живота матери. Все закапывания в глаза откладываются до окончания первого контакта кожи младенца с кожей матери и первого присасывания его к груди после карабканья по животу родильницы без посторонней помощи. После энергичного насыщения ребёнок засыпает. Все это происходит у нормального доношенного ребёнка в течение 2-2,5 ч после рождения. Создается импринтинг по теории Конрада Лоренца – запечатление в памяти новорождённого особенностей воздействующих на него жизненно важных стимулов, исходящих от матери. Поэтому очень важны контакты «глаза в глаза» и «кожа к коже» между ребёнком и матерью. Затем обычно через 2 часа младенца переводят из родильного зала в отделение новорождённых и наблюдают за ним в динамике.
2 вариант - когда имеется риск рождения ребёнка в асфиксии или околоплодные воды окрашены (зелёные, цвета «горохового супа»).
I этап реанимации, т.е. А-шаг, должен продолжаться не > 20-25 с.
1). Сразу же после рождения головки ребёнка необходимо включить секундомер. До протирания ребёнка от первородной смазки необходимо отсосать содержимое (слизь) изо рта, затем из носовых ходов (при необходимости и из трахеи через эндотрахеальную трубку с тройником при разряжении не > 100 mm Hg (0,1 атм), но катетер в трубку не вводить, чтобы не травмировать слизистую оболочку).
2). Если после тактильной стимуляции дыхания ребёнок не закричал, то через 10-15 с после рождения отсекают пуповину между двумя зажимами Кохера. Ребёнка отделяют от матери.
3). Поместить ребёнка на реанимационный столик или пеленальник под лучистое тепло. Вытереть насухо тело ребёнка стерильной пелёнкой и убрать её. Подложить валик под плечики (толщиной 2-2,5 см), но сильно головку не переразгибать. Приподнять «ножной» конец туловища на 15º.
4). Повторить тактильную стимуляцию дыхания, на которую при тяжёлой асфиксии не рационально затрачивать много времени, так как без ИВЛ (либо маской, либо через эндотрахеальную трубку) ребёнок не в состоянии сам осуществлять спонтанное дыхание.
II этап реанимации, т.е. В-шаг.
1). После 20-25 секунд от начала вышеуказанных мероприятий дать оценку дыхания (оно при асфиксии либо отсутствует, либо неэффективное типа «гасп» (gasping), особенно у глубоконедоношенных детей) и ЧСС. Если ЧСС менее 100/мин (даже при нормальном дыхании) и при «гаспсах» необходимо проводить ИВЛ. Оценивать ЧСС надо за 6 секунд и результат умножить на 10 (получится ЧСС за 1 мин). Полностью подсчитывать ЧСС за 1 мин не следует, чтобы не тратить драгоценного времени.
2). Если околоплодные воды прокрашены меконием, то проводится санация только верхних дыхательных путей и при необходимости проводят ИВЛ с помощью маски мешка «Амбу» или «Пенлон». При обтурации верхних дыхательных путей вязким меконием или амниотическая жидкость имеет цвет и консистенцию «горохового супа» следует сделать прямую ларингоскопию сразу же после рождения и отделения ребёнка от матери, а затем интубировать трахею и через интубационную трубку провести санацию с помощью электроотсоса. В этих случаях интубационная трубка в последующем удаляется вместе с меконием. После этих мероприятий начинают ИВЛ кислородо-воздушной смесью с помощью мешка «Амбу» или «Пенлон».
3). ИВЛ осуществляют через маску (противопоказана такая методика при врождённой диафрагмальной грыже, которая должна диагностироваться в антенатальном периоде с помощью УЗИ) или через интубационную трубку (по показаниям). Мешок «Пенлон» или «Амбу» должен быть предварительно проверен на герметичность. Маска правильно подбирается соразмерно лицевому черепу. Начальная концентрация О2 (FiO2) 60-100 %, поток О2-воздушной смеси 5-8 л/мин, давление в дыхательном контуре при первых 3-5 вдохах не более 30-35 см вод.ст., а затем – 20-25 см Н2О. Частота дыхания при ИВЛ устанавливается 40/мин (10 вдохов за 15 секунд). Минимальное количество пальцев, сжимающих дыхательный мешок, должно быть при первых 3 вдохах - 4 (всей кистью руки), а затем убирают по 1 пальцу, основная вентиляция проводится 2-мя пальцами (сдавливание дыхательного мешка 1+2 пальцами соответствует примерно 15-20 см Н2О дыхательной смеси). Подключение ещё каждого 3, 4 и 5-го пальцев повышает давление на 5 см Н2О. Дыхательный объём (ДО) при естественной вентиляции у новорождённого составляет 6-8 мл/кг массы тела, а при проведении ИВЛ должен быть 9-12 мл/кг. Минутный объем вентиляции (МОВ) = ДО ×ЧД. У здорового новорождённого МОВ составляет 200-260 мл/кг, но при ИВЛ используются повышенные величины в 1,5 раза, чем при естественном дыхании, т.е. 300-390 мл/кг, при физиологической частоте дыхания до 30-50 в мин.
До начала вентиляции зонд в желудок не вводится, т.к. масочную ИВЛ надо произвести в первые 15-20 секунд после рождения, а на введение зонда требуется некоторое время. Кроме того, при наличии зонда трудно герметично приложить маску к лицу ребёнка.
4). Рекомендуется вводить зонд № 8 в желудок спустя 2 мин после начала ИВЛ. Его вводят на глубину, соответствующую расстоянию от переносицы до мочки уха ребёнка и затем до эпигастрия.
5). Воздуховод вводится при синдроме Пьера-Робена, атрезии хоан или при мекониальной закупорке дыхательных путей.
6). При среднетяжёлой асфиксии нет показаний для внутривенного введения растворов гидрокарбоната натрия, глюкозы и кортикостероидных препаратов. Большинство таких новорождённых не нуждаются в аппаратной ИВЛ (АИВЛ), достаточно провести ИВЛ мешком «Амбу» через маску.
IIIэтап реанимации, С-шаг.
1). Через 20-30 секунд от начала ИВЛ необходимо сосчитать ЧСС. Если число сердцебиений более 80 уд/мин, то продолжается ИВЛ до восстановления самостоятельного дыхания. При ЧСС менее 80/мин проводится непрямой (закрытый) массаж сердца на фоне ИВЛ.
2). Массаж сердца осуществляют двумя большими пальцами обеих кистей рук (остальные пальцы подкладываются под спину ребёнка), врач располагается с левой стороны от реанимируемого. Надавливание первыми пальцами проводится ритмично на грудину на уровне линии, соединяющей оба соска (на границе средней и нижней трети грудины). Смещение грудины должно быть 1,5-2 см, частота надавливаний на грудину 120 в мин, т.е. 3 надавливания чередуются с 1 вдохом. Грудину следует сжимать в фазу выдоха. Необходимо ввести желудочный зонд для декомпрессии. Обязательно кто-то из участвующих в реанимации должен считать в слух: «Раз, два – и» (на счёт «и» сжимается дыхательный мешок). В последние годы считают, что нет необходимости координации массажа сердца с вентиляцией. Массаж сердца длится 60 секунд, затем пауза на 6 секунд и проводится оценка ЧСС. После того, как ЧСС становится более 80/мин, продолжается только ИВЛ до восстановления самостоятельного дыхания, массаж сердца прекращается.
3). Если ЧСС менее 80/мин или отсутствуют после 30 с непрямого массажа сердца на фоне ИВЛ, то вводится 0,1 мл 0,01 % адреналин (разведение 1:10000, т.е. 1 мл 0,1 % раствора из ампулы разводят в 9 мл изотонического раствора NaCl) эндотрахеально или внутривенно струйно (в вену пуповины). Введение адреналина можно повторить до 3 раз с интервалами в 5 мин. Одновременно продолжается ИВЛ уже через эндотрахеальную трубку (через 1 мин после неэффективности масочной ИВЛ) и массаж сердца. Катетер вводят в вену пуповины на 1–2 см глубже уровня кожи (до появления свободного тока крови). При более глубоком введении катетера (на 5 см меньше расстояния от плеча до пупка в см) имеется риск повреждения печени гиперосмолярными растворами. Следует измерить венозное и артериальное давление и определить симптом «белого пятна», отражающий состояние микроциркуляции.
4). Если выявляются симптом «белого пятна» 3 и более секунд, слабый нитевидный пульс и низкое АД, то у ребёнка имеется гиповолемия и для предупреждения развития гиповолемического шока необходимо восполнить ОЦК внутривенным введением 5 % альбумина, изотонического раствора натрия хлорида, «Инфукола» (6 % раствор гидроксиэтилированного крахмала, ГЭК 200/0,5) или свежезамороженной плазмы в дозе 10–20 мл/кг со скоростью от 4 мл/ч до струйного медленного введения. При снижении показателя Hct< 0,4 (40 %) для восстановления ОЦК целесообразно провести гемотрансфузию. При гиповолемическом шоке для недоношенных детей лучше всего использовать внутривенную инфузию изотонического раствора NaClв дозе 10–20 мл/кг.
5). Если через 3–5 мин от начала ИВЛ у ребёнка сохраняются бледность, цианоз кожи или брадикардия, то у него с большой вероятностью имеется метаболический ацидоз (рН < 7,0, ВЕ < –12). В таком случае следует ввести 1-2 ммоль/кг натрия гидрокарбоната (2-4 мл/кг 4 % раствора) со скоростью 1 ммоль/кг/мин (не быстрее 2 мин). Введение натрия гидрокарбоната показано только при длительной, а не при острой, гипоксии плода, и обязательно на фоне ИВЛ. В редких случаях при продолжающейся брадикардии применяют атропин в дозе 0,01 мг/кг или 10 % раствор кальция глюконата в дозе 1 мл/кг.
6). Стойкие артериальная гипотензия и олигурия (кардиогенный шок) являются показанием для применения допамина – препарата с инотропным эффектом:
- в дозе 0,5-3 мкг/кг/мин увеличивается почечный кровоток и скорость гломерулярной фильтрации;
- в дозе 4-7-10 мкг/кг/мин положительный инотропный и хронотропный эффект, снижается преднагрузка, повышается артериальное давление (у глубоконедоношенных детей эффект на АД слабо выражен);
- в дозе >10 (до 20) мкг/кг/мин на фоне умеренного инотропного эффекта отмечается выраженное сосудосуживающее действие с увеличением системного сосудистого сопротивления (прессорный эффект).
Для достижения необходимого терапевтического эффекта дозу допамина постепенно увеличивают («титруют») со скоростью 1-2 мкг/кг/мин за 5-10 мин.
7). При явлениях сердечной недостаточности применяется добутрекс, который в дозе 2-15 мкг/кг/мин обладает положительным инотропным эффектом и способствует увеличению сократительной способности миокарда с одновременным повышением артериального давления. Чтобы достигнуть необходимого действия препарата, дозу постепенно повышают, аналогично добутамину.
Детям, перенесшим тяжёлую асфиксию, наилучший эффект достигается при комбинированном применении допамина и добутрекса в индивидуально подобранных дозах. Эффект этих препаратов снижается, если не была проведена коррекция гиповолемии. Побочные эффекты этих лекарственных средств заключаются в развитии тахикардии (чаще от допамина) и аритмии.
Показания для интубации трахеи:
а) требуется длительная ИВЛ (у глубоконедоношенных, у детей с гестационным возрастом менее 28 нед);
б) неэффективность масочной ИВЛ;
в) требуется отсасывание мекония из трахеи;
г) при наличии диафрагмальной грыжи;
д) брадикардия (ЧСС менее 80/мин) и необходимость наружного массажа сердца.
Размеры внутреннего диаметра эндотрахеальной трубки (ЭТТ), глубины её введения и размер катетера для аспирации мокроты из ЭТТ представлены в табл. 15. При выборе размера катетера для санации его наружный диаметр не должен превышать 2/3 внутреннего диаметра ЭТТ.